助护一体化护理服务模式对瘢痕子宫再次妊娠产妇分娩结局的影响
余 丹 刘荣军 付艳辉
广东省韶关市职业病防治院妇产科,广东韶关 512028
在临床瘢痕子宫指妇女因经历剖宫产手术或子宫受到其他创伤,如子宫肌瘤切除手术、子宫形成术而产生的瘢痕组织[1]。当该类女性再妊娠生产时其分娩风险增加,容易出现子宫大出血、胎盘前置及破裂情况,严重威胁产妇和胎儿的生命安全[2-4]。此外,瘢痕组织不仅在身体会带给产妇一定伤害,对产妇产后心理状态也会有一定影响。因此该类妇女再妊娠时,需要医护人员对其身体和心理进行适当的护理与干预,以确保产妇与婴儿的安全。而助产士是一类可以提供专业护理的专业人员,经过严格岗前培训,可以较好地服务产妇,极大提高生产安全性、产后舒适度及新生儿的生存质量[5-6]。本研究分析助护一体化护理模式对瘢痕子宫产妇再妊娠自然分娩及分娩结局的影响。
1 资料与方法
1.1 一般资料
选取2020年1月至2021年1月韶关市职业病防治院就诊的120 例瘢痕子宫再妊娠产妇为研究对象,按照随机数字表法将其分为对照组和实验组,每组各60 例。对照组中,年龄21~38 岁,平均(28.79±4.62)岁;孕龄37~41 周,平均(38.74±2.01)周;平均产次(1.04±0.21)次。观察组中,年龄21~37 岁,平均(28.52±4.48)岁;孕龄37~40 周,平均(39.26±1.94)周;平均产次(1.02±0.30)次。两组的一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:符合分娩指征;已有1 次妊娠经历,且经历剖宫产。本实验经过医院医学伦理委员会审准,参与研究者知情同意并签署知情同意书。排除标准:存在家族遗传史产妇;严重肝肾功能异常产妇;高龄产妇等。
1.2 方法
对照组采用常规的产妇护理模式,对产妇及家属进行定期的健康知识讲座,告知产妇在围产期的注意事项,提醒孕妇及时孕检,在临近生产前,密切关注产妇身体状况,如若发现产妇子宫已扩张至3 cm 立即送入产房待产。
观察组采用助护一体化护理服务模式[7]。针对每位产妇组建护理小组,从孕妇第1 次到医院就诊开始全程陪同,并及时掌握孕妇相关情况。该护理小组由1 名组长和3 名组员构成,要求组长至少有5年以上的助产工作经验,组员经考核符合要求者方可上岗。该小组分工明确,责任分明,定期组长组织组员进行工作交流及专业知识和技能的培训,掌握针对瘢痕子宫孕妇护理技能、护理需求及产妇心理情绪变化。具体措施如下。①产前护理:对于接收的瘢痕子宫产妇首先了解其基本信息及当前身体状况,主动与产妇进行良好沟通,使产妇可以熟悉医院及医护工作者,以防产生抵触情绪。在沟通中,循序渐进地向产妇普及瘢痕子宫的形成以及危害,并耐心讲解自然分娩的益处,并对比剖宫产的缺陷,使产妇逐渐接受自然顺产。并在交谈中观察产妇的情绪变化,安抚患者紧张、焦虑情绪,使产妇对医院及医护人员逐渐建立信任,并帮助患者建立信心,使其心情愉悦并愿意配合产前准备工作。②产时护理:在产妇发生阵痛开始,时刻陪伴在产妇身边,给予产妇最大的感情支持,不断与产妇沟通,分散其注意力,并在交谈中逐渐向产妇告知自然顺产的各个注意事项,以及如何配合医护工作者的接生工作;当产妇产生有规律宫缩时,说明产妇已经进入到第1 产程阶段,立即引导产妇调整至合适体位,督促产妇进行深呼吸,一般可采用坐位或左右交替侧卧位,如条件允许,也可建议产妇维持站立姿势或跪姿,以方便为第2 产程做准备;与此同时对产妇的宫底进行适当按摩,进而促进其子宫收缩。③产后护理:分娩结束后,对产妇进行鼓励,并关注产妇身体和心理的变化,一般观察时间为生产后2 h,在这期间,向产妇及家属叮嘱必要的注意事项。
1.3 观察指标及评价标准
比较两组的分娩情况、新生儿Apgar 评分、产妇不良情绪、产妇母亲角色适应能力、不同护理模式的满意程度。具体如下:
①分娩情况包括分娩方式、产程、产后产妇发生出血的频率及出血量。②新生儿Apgar 评分[8]具体包括新生儿在出生1 和5 min 时其皮肤颜色、肌张力、脉搏跳动、呼吸频率、对外界刺激的应激反应,分值在0~5 分,得分越高说明新生儿出现窒息的风险越低。③产妇的不良情绪[9]具体包括应用焦虑自评表(selfrating anxiety scale,SAS)和抑郁自评表(self-rating depression scale,SDS) 对产妇产后情绪进行评价,得分在0~100 分,得分越高说明产妇产后不良情绪越严重。④两组以自制调查问卷的形式比较母亲角色的适应能力,共三个维度,16 个问题,1 分为适应能力最弱,5 分为适应能力最强,总得分16~80 分,得分越高说明产妇对母亲角色适应能力越好(信度系数:0.925)。⑤对两组产妇以调查问卷的形式比较不同护理模式的满意程度,总得分0~100 分,得分<60 分为不满意,得分60~80 分为满意,得分在80 分以上为很满意(信度系数:0.892)。总满意度=(满意+很满意)例数/总例数×100%。
1.4 统计学方法
采用SPSS 21.0 统计学软件进行数据分析,计量资料以均数±标准差(±s)表示,采用t 检验;计数资料以率表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组生产方式的比较
实验组的阴道自然分娩率高于对照组;实验组的剖宫产率,低于对照组,差异均有统计学意义(P<0.05)(表1)。
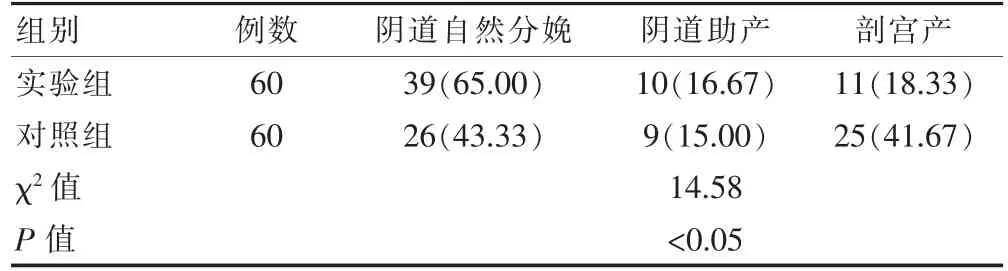
表1 两组生产方式的比较[n(%)]
2.2 两组产程的比较
实验组的第1 产程、第2 产程和总产程短于对照组,差异均有统计学意义(P<0.05)(表2)。
表2 两组产程的比较(分,±s)

表2 两组产程的比较(分,±s)
组别 例数 第1 产程 第2 产程 第3 产程 总产程实验组对照组t 值P 值60 60 378.82±68.12 456.31±97.95 13.69<0.05 42.27±9.48 54.19±12.03 11.21<0.05 8.61±2.19 8.93±2.56 1.02>0.05 428.69±49.29 518.38±74.33 16.75<0.05
2.3 两组产后出血情况的比较
实验组的产后出血率低于对照组,且产后2 和24 h 出血量少于对照组,差异均有统计学意义(P<0.05)(表3)。
表3 两组产后出血情况的比较(±s)

表3 两组产后出血情况的比较(±s)
?
2.4 两组新生儿Apgar 评分的比较
实验组新生儿在1 和5 min 的Apgar 评分高于对照组,差异均有统计学意义(P<0.05)(表4)。
表4 两组新生儿Apgar 评分的比较(分,±s)
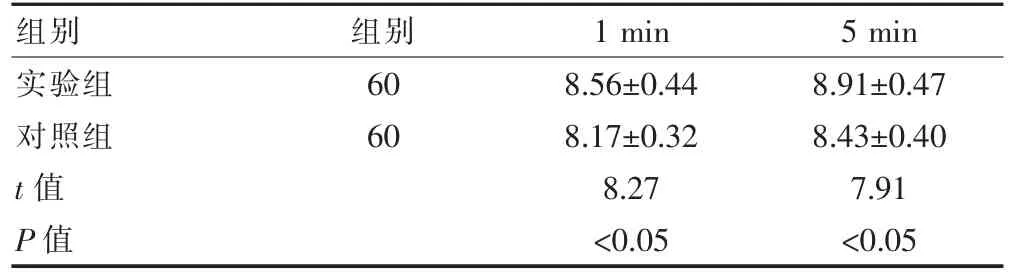
表4 两组新生儿Apgar 评分的比较(分,±s)
组别 组别 1 min 5 min实验组对照组t 值P 值60 60 8.56±0.44 8.17±0.32 8.27<0.05 8.91±0.47 8.43±0.40 7.91<0.05
2.5 两组护理前后不良情绪的比较
两组护理前的SAS 和SDS 评分比较,差异无统计学意义(P>0.05),实验组护理后的SAS 和SDS 评分低于对照组,差异均有统计学意义(P<0.05)(表5)。
表5 两组产后不良情绪的比较(分,±s)

表5 两组产后不良情绪的比较(分,±s)
组别 SAS 评分 SDS 评分实验组(n=60)护理前护理后t 值P 值对照组(n=60)护理前护理后t 值P 值52.68±9.29 40.25±4.46 9.267<0.05 51.37±6.62 38.55±4.27 10.026<0.05 t 两组护理前比较值P 两组护理前比较值t 两组护理后比较值P 两组护理后比较值52.91±7.64 49.73±5.48 0.932>0.05 1.381>0.05 8.389<0.05 51.58±6.47 49.21±4.60 1.081>0.05 0.974>0.05 9.205<0.05
2.6 两组产后对母亲角色适应能力的比较
实验组的产后对母亲角色适应能力高于对照组,差异有统计学意义(P<0.05)(表6)。
表6 两组产后对母亲角色适应能力的比较(分,±s)
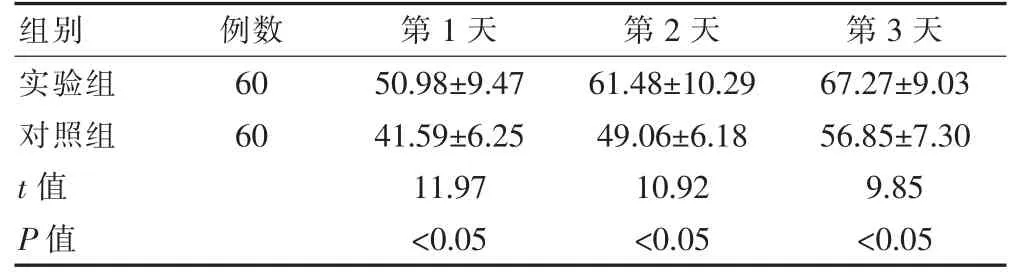
表6 两组产后对母亲角色适应能力的比较(分,±s)
组别 例数 第1 天 第2 天 第3 天实验组对照组t 值P 值60 60 50.98±9.47 41.59±6.25 11.97<0.05 61.48±10.29 49.06±6.18 10.92<0.05 67.27±9.03 56.85±7.30 9.85<0.05
2.7 两组护理总满意度的比较
实验组的护理总满意度高于对照组,差异有统计学意义(P<0.05)(表7)。
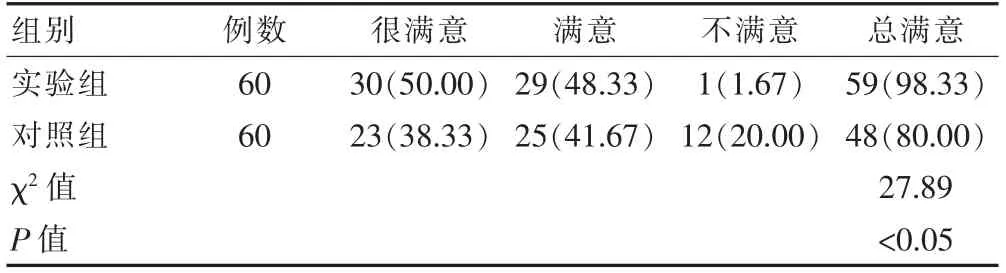
表7 两组护理总满意度的比较[n(%)]
3 讨论
妇女因剖宫产、 子宫肌瘤手术等对子宫造成一定伤害,导致子宫形态和结构改变,进而形成瘢痕组织[10-12]。若瘢痕子宫孕妇再妊娠,分娩时会增加出现大出血、子宫破裂风险,进而对产妇本身和胎儿造成无法估计的损伤[13-15]。虽然剖宫产在一定程度可提高产妇和新生儿的生存质量,但剖宫产易引起许多并发症,因此在临床医生通常建议自然分娩[16]。近年来,随着人们健康意识、生活水平的提高,对于围产期护理越来越重视。助产士在当前这种需求下应运而生的职业,其经过专业培训,有较好的专业知识,责任感及使命感,了解产妇的生理和心理需求,帮助孕妇顺利生产,改善母婴结局[17-18]。本研究结果显示,实验组的阴道自然分娩率为65.00%高于对照组的43.33%,且剖宫产率为18.33%低于对照组的41.67%,差异有统计学意义(P<0.05);实验组的第1 产程、第2 产程和总产程短于对照组,差异有统计学意义(P<0.05);实验组的出血率低于对照组,且产后2 和24 h 出血量低于对照组,差异有统计学意义(P<0.05);实验组新生儿在1 和5 min 的Apgar 评分高于对照组,差异有统计学意义(P<0.05);两组护理前的SAS 和SDS 评分比较,差异无统计学意义(P>0.05),实验组护理后的SAS 和SDS 评分低于对照组,差异有统计学意义(P<0.05);实验组的适应能力高于对照组,差异有统计学意义(P<0.05);实验组的护理总满意率度为98.33%,高于对照组的80.00%,差异有统计学意义(P<0.05)。提示对瘢痕子宫孕妇再妊娠给予连续性服务的效果良好。
综上所述,助产士对瘢痕子宫孕妇再妊娠时给予连续性服务,有助于帮助孕妇顺利自然分娩,极大改善母婴结局,有较好的护理满意度,值得在临床推广使用。

