胫骨高位截骨术治疗膝关节骨关节炎膝内翻的临床疗效
廉洪宇 孙桂芳 李子涛 马遇伯 刘可鑫
牡丹江医学院附属红旗医院骨二科,黑龙江牡丹江 157000
膝关节骨关节炎与局部损伤、炎症反应、慢性劳损有关,导致软骨发生变性,进一步发展为骨损。膝关节骨关节炎是多因素引起的疾病,患者的性别、年龄等都与患病率有关。病理生理研究显示患者存在软骨基质代谢失衡、合成减少、分解增加,骨板的损害使软骨的缓冲作用丧失,关节内发生炎症反应等[1-2]。病情持续发展可影响患者的日常生活。膝关节骨关节炎患者多存在膝外翻或者内翻,影响下肢功能,临床上通过胫骨高位截骨术纠正膝外翻或内翻,达到稳定关系,改善功能的效果[3]。本研究对膝关节骨关节炎膝内翻患者采用胫骨高位截骨术治疗,取得了较好的效果。现报道如下。
1 资料与方法
1.1 一般资料
选取2019年1月至2020年6月在牡丹江医学院附属红旗医院骨科诊断治疗的膝关节骨关节炎膝内翻患者60例的临床资料进行回顾性分析。纳入标准[4]:①年龄为50~65岁;②美国麻醉师协会(ASA)[5]评分Ⅰ~Ⅱ级;③内侧单间室狭窄;④屈曲活动度>90°;⑤胫骨近端内侧角<85°;⑥膝关节稳定性较好;⑦患者对治疗知情同意。排除标准[5]:①合并外侧半月板损伤,外侧间室软骨病变;②BMI≥35 kg/m2;③其他类型关节炎;④合并感染;⑤退行性病变。60例患者中30例患者采用关节镜下清理术治疗为对照组,观察组30例采用胫骨高位截骨术联合膝关节清理术治疗。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组患者一般资料比较
1.2 手术方法
对照组:麻醉方式为腰硬联合麻醉,行关节镜下清理术。髌骨内下方与外下方分别做一1 cm横切口,外侧切口置入关节镜,内侧入口置入器械。检查髌骨关节、髌上囊,明确组织病变程度、类型,骨赘,关节活动轨迹关系。在关节镜下用刨削器按顺序切除清理滑膜增生,软骨剥离,清理不稳定的软骨片,切除骨赘,清理游离体,修整关节面、半月板。关节腔冲洗,取出关节镜及器械,缝合创口。
观察组:腰硬联合麻醉下行胫骨高位截骨术联合膝关节清理术。术前测量截骨角,设计截骨角度及长度。仰卧位,膝关节屈曲90°。大腿部绑止血带。髌骨内外侧下方做切口,分别置入关节镜与操作器械,关节镜下检查病变情况,证实系前内侧骨性关节炎,游离关节软骨摘除,修整肥厚滑膜,清理不稳定软骨片,切除骨赘,清理游离体,修整关节面、半月板。在股骨外侧髁与腓骨小头间做弧形切口,暴露腓骨小头,切除腓骨头与颈内侧部分;切开骨膜,克氏针插入胫骨髁作为标志,C臂机下确定近端截骨线,远端截骨线根据术前测量结果确定。切断前、后侧皮质,保留部分内侧骨皮质,截骨面整齐,利于对合。保留的内侧皮质做青枝骨折,对合胫骨远近端。伸直膝关节,U形钉内固定,缝合切口,留置负压吸引管。
1.3 观察指标及评价方法
①术前与术后8周评价临床疗效。评价方法:日本骨科学会膝关节功能评价标准(Japanese Orthopaedic Association,JOA)[6],步行疼痛0~30分,上下楼梯疼痛0~25分,肿胀程度0~10分,关节活动度0~35分,功能越好分数越高。②术前及术后6个月评价患者膝关节恢复情况。评价方法采用膝关节Lysholm评分法[7]。包括跛行、疼痛、是否需要支撑、交锁、肿胀、不稳定、爬楼梯、下蹲等项目,总分100分,功能越好分数越高。③分别于术前及术后6个月采用世界卫生组织生存质量测定量表(World Health Organization quality of life scale,WHOQOL-BREF)[8]对患者生存质量进行评价,该量表包括生理、心理、社会关系以及环境四个维度26个条目,每个条目按照程度评1~5分,然后转化为百分制标准分,得分越高则生活质量越高。
1.4 统计学处理
采用SPSS 20.0统计学软件分析数据。计量资料以()表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组JOA评分比较
术前两组JOA评分比较差异无统计学意义(P>0.05)。术后,两组步行疼痛、上下楼梯疼痛、肿胀程度、关节活动度以及JOA总分均较术前显著提高,差异有统计学意义(P<0.05);术后,观察组步行疼痛、上下楼梯疼痛、肿胀程度、关节活动度以及JOA总分均显著高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组JOA评分比较(±s,分)

表2 两组JOA评分比较(±s,分)
组别 n 时间 步行疼痛 上下楼梯疼痛 肿胀程度 关节活动度 总分观察组 30 术前 10.11±2.10 9.22±1.81 5.10±1.02 15.72±3.10 40.10±5.82术后 24.50±3.31 16.90±3.02 9.31±0.53 27.21±2.90 77.91±6.13 t值 20.164 12.055 20.576 14.838 24.597 P值 0.000 0.000 0.000 0.000 0.000对照组 30 术前 9.71±1.81 8.82±1.61 5.01±1.33 15.90±3.44 39.41±6.03术后 16.80±3.52 12.12±2.90 7.60±1.13 23.32±3.81 59.82±7.61 t值 9.881 5.457 8.362 7.949 11.539 P值 0.000 0.000 0.000 0.000 0.000 t术前组间比较值 0.790 0.904 0.294 0.213 0.451 P术前组间比较值 0.433 0.370 0.770 0.832 0.654 t术后组间比较值 8.767 6.301 7.706 4.469 10.173 P术后组间比较值 0.000 0.000 0.000 0.000 0.000
2.2 两组术前及术后6个月Lysholm评分比较
治疗后6个月两组Lysholm评分较治疗前提高,差异有统计学意义(P<0.05);治疗后观察组Lysholm评分高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组术前及术后6个月Lysholm评分比较(±s,分)
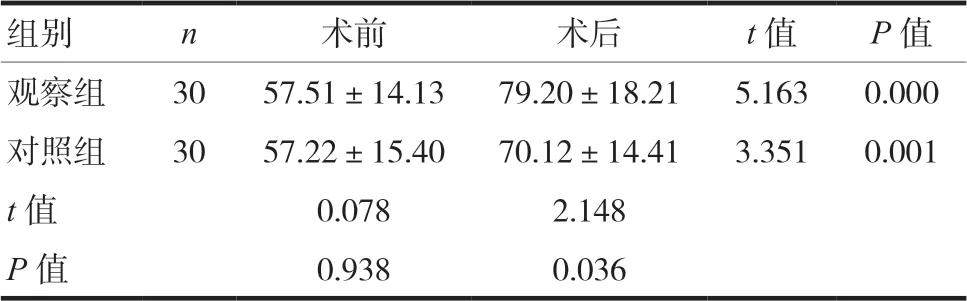
表3 两组术前及术后6个月Lysholm评分比较(±s,分)
组别 n 术前 术后 t值 P值观察组 30 57.51±14.13 79.20±18.21 5.163 0.000对照组 30 57.22±15.40 70.12±14.41 3.351 0.001 t值 0.078 2.148 P值 0.938 0.036
2.3 两组术前及术后6个月生存质量评分比较
术后6个月,两组生存质量的生理维度、心理维度、社会关系维度以及总分均显著高于术前,差异有统计学意义(P<0.05);术后6个月,观察组生存质量的生理维度、心理维度、社会关系维度以及总分均显著高于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组术前及术后6个月生存质量评分比较(±s,分)

表4 两组术前及术后6个月生存质量评分比较(±s,分)
组别 n 时间 生理 心理 社会关系 环境 总分观察组 30 术前 55.76±6.33 61.51±5.74 65.35±6.12 71.38±5.53 63.43±6.09 30 术后6个月 78.23±5.86 76.44±5.19 74.96±6.50 72.64±6.82 75.57±6.61 t值 14.268 10.567 5.896 0.786 7.398 P值 0.000 0.000 0.000 0.435 0.000对照组 30 术前 56.69±6.48 60.89±6.25 64.39±6.54 71.40±6.13 63.34±6.12 30 术后6个月 72.71±6.55 71.34±6.17 68.46±5.78 72.04±6.42 71.13±5.88 t值 9.523 6.517 2.554 0.394 5.034 P值 0.000 0.000 0.013 0.694 0.000 t术前组间比较值 0.562 0.400 0.587 0.013 0.057 P术前组间比较值 0.576 0.691 0.559 0.990 0.955 t术后组间比较值 3.440 3.465 4.093 0.351 2.743 P术后组间比较值 0.001 0.001 0.000 0.727 0.008
3 讨论
膝关节骨关节炎病因不明确,表现为软骨变性、新骨形成,膝关节骨关节炎根据病因可分为原发性与继发性骨关节炎[9]。骨关节炎难以根治,临床上主要以缓解疼痛,延缓进展,矫正畸形,尽量改善关节功能,改善日常生活功能为目的。对于慢性期的患者应积极进行膝关节周围肌肉锻炼增强膝关节稳定性。疼痛程度较重且保守治疗无效时可考虑手术治疗,包括关节镜下清理术、内侧髌骨韧带重建术、高位胫骨截骨术、力线矫正术、膝关节周围截骨术、膝关节单髁置换术等,严重的患者可考虑全膝置换术[10-11]。截骨术多用于膝关节,当严重关节炎伴有膝内翻或外翻时,可采用胫骨或者股骨角度截骨术,改善关节称重分布,以缓解疼痛,适用于中青年活动量大、力线不佳的骨关节炎患者,最大限度地保留关节,改变力线进而改变关节面接触面受力情况[12]。
膝关节骨关节炎患者常常出现膝内翻或者膝外翻,改变关节内的应力分布,内翻时应力主要集中在内侧,加速膝内侧退行性变[13]。相反,外翻时应力主要集中在外侧。截骨的主要目的是通过矫正膝关节轴线和增加关节的稳定性以改善膝关节功能[14-15]。在本研究中,观察组在关节镜下膝关节清理术的基础上行胫骨高位截骨术,除了清除膝关节内的赘生物等,还矫正了膝关节轴线和增加关节的稳定性,从而更好地改善了患者膝关节功能。本研究术后结果也显示,观察组患者的膝关节功能显著优于对照组,术后步行疼痛、上下楼梯疼痛等也得到了显著改善。本研究结果与既往研究结果相似,在朱小广等[16]的研究中,胫骨高位截骨治疗膝骨性关节炎,患者胫骨角、胫骨平台后倾角、髌骨高度均获得显著改善。本研究观察终点为术后6个月,缺乏时间更长的效果评价,对该手术方法对患者膝关节功能远期影响需要进一步观察研究。
综上所述,在关节镜下膝关节清理术基础上实施胫骨高位截骨术治疗膝关节骨关节炎膝内翻可显著改善患者术后关节功能,改善患者生活质量。

