超声生物显微镜在改良二氧化碳激光辅助深层巩膜切除术后长期随诊中的应用
张 扬,周 崎,张顺华,李 略,卞爱玲,刘丽英,姜茹欣,程钢炜
中国医学科学院 北京协和医学院 北京协和医院眼科,北京100730
二氧化碳激光辅助巩膜切除术(CO2laser-assisted sclerectomy surgery,CLASS)是利用二氧化碳激光辅助进行的非穿通性深层巩膜切除术。二氧化碳激光的特点是可以精确、高效地消融干性组织,为巩膜池的制作带来更多的安全性和便利性。在二氧化碳激光消融Schlemm管外壁后,激光遇房水则失去效力,从而可以防止组织的过度消融,保证了小梁网内壁的完整性,避免穿通至前房[1],也因此显著降低了包括浅前房、前房积血和脉络膜脱离等术后严重并发症的发生率[2- 4]。
包括中国人在内的亚洲青光眼患者具有前房结构拥挤、顽固性高眼压和术后易瘢痕化等特点[5- 6],因此对CLASS手术进行改良[7]以及术后的随诊尤为重要。医生亟待寻找辅助检查设备和可行的方法来及时发现并处理CLASS术后纤维瘢痕化、周边虹膜前黏连(peripheral anterior synechiae,PAS)、虹膜嵌顿[8],以及经小梁网或小梁狄氏膜窗(trabeculo-Descemet’s window,TDW)房水阻力增加等并发症,保障手术的远期成功率。本研究对原发性开角型青光眼(primary open angle glaucoma,POAG)患者实施了联合术前虹膜激光预处理的改良CLASS手术,术后应用超声生物显微镜(ultrasound biomicroscopy,UBM)来观察巩膜池、滤过泡、前房和脉络膜上腔的形态表现,评估了UBM在CLASS术后随诊中的作用和意义。
对象和方法
对象2015年6月至2016年10月在北京协和医院眼科就诊的患者。入选标准:(1)年龄>30岁;(2)诊断为POAG;(3)局部使用3种或以上降眼压药物,眼压仍然超过21 mmHg(1 mmHg=0.133 kPa)。排除标准:(1)对侧眼视力<0.1;(2)外伤、手术或炎症病史;(3)屈光间质混浊影响视盘观察;(4)患有其他全身疾病不能配合随诊。共纳入28例患者(28只眼),其中,男13例,女15例,平均年龄(54.6±11.7)岁(33~80岁)。所有患者术前行最佳矫正视力(best corrected visual acuity,BCVA)、Goldmann压平眼压、视神经立体照相、视野、裂隙灯显微镜、光学相干光断层扫描(optical coherence tomography,OCT)及房角镜检查。本研究获北京协和医院伦理审查委员批准,遵循赫尔辛基医学伦理的要求,所有患者均签署知情同意书(S-K1464)。
术前激光手术前24~72 h行激光虹膜周边切除术和氩激光虹膜成形术。激光位置选择在手术计划消融的钟点方位,虹膜周切孔宽基底,近邻虹膜根部,直径不小于500 μm。氩激光围绕虹膜周切孔进行。
手术行表面麻醉和球结膜下浸润麻醉。制作以上穹隆部为基底的结膜瓣,去除Tennon’s囊。制作5.0 mm×5.0 mm矩形巩膜瓣,厚度为1/3~1/2巩膜厚度,并向前分离延伸直至透明角膜区内1 mm,充分暴露TDW。巩膜瓣下和瓣上分别放置抗代谢药物丝裂霉素(mitomycin,MMC)棉片,药物浓度和放置时长由手术医生根据患者的情况而定(建议0.04%MMC巩膜瓣下2.0~3.0 min,巩膜瓣上1.0~1.5 min),取出棉片后彻底冲洗。
二氧化碳激光消融巩膜深层组织,制作矩形巩膜池4.0 mm×(2.2~3.0)mm,深度约达90%巩膜厚度,可透见其深部葡萄膜组织颜色。巩膜池上再次放置MMC 1~2 min。二氧化碳激光消融Schlemm管外壁,直到房水和缓而持续不断地从整个Schlemm管外壁渗出,消融大小1.5 mm×4.0 mm。二氧化碳激光向前推移至TDW,消融大小1.0 mm×4.0 mm。将巩膜瓣复位,于巩膜瓣的两个外角上利用10- 0尼龙线行两针可调节缝线紧密缝合。缝合球结膜涂抗生素眼膏。
术后应用1%泼尼松龙滴眼1次/2 h,其后4周根据炎症反应消退情况逐渐减量。抗生素滴眼液4次/d,持续4周。2%匹罗卡品滴眼液1次/1~2 d,持续不少于2周。
术后随诊CLASS术后2年定期复查BCVA、Goldmann压平眼压、角膜、眼前节炎症反应、晶状体及眼底情况。术后1、3、12、24个月行房角镜和UBM检查。采用50 MHz的探头进行UBM检查。在巩膜切除附近区域,探头标记垂直于角膜缘,扫描面与目标位置垂直,使用优化的dB增益,以便产生最佳的图像质量和分辨率,多次扫描后,选择巩膜池最大、最完整的图像,利用UBM自带卡尺工具测量TDW最薄点厚度。再利用Photoshop软件分析巩膜池区域像素,将术后3、12、24个月巩膜池像素与术后1个月进行比较,并将其变化分轻度缩小(变化≤30%)、中度缩小(30%<变化≤50%)和重度缩小(变化>50%)3类。利用UBM滤过泡图像评分(UBM bleb image score,UBIS)对滤过泡进行评分[9],2分以下为非功能滤过泡。
术后14 d内在裂隙灯下经结膜拆除巩膜瓣可调节缝线。如果术后眼压>18 mmHg且UBM检测到巩膜池重度缩小,予0.2 ml 5-氟尿嘧啶(5-fluorouracil,5-FU)溶液,25 mg/ml,结膜下和巩膜瓣下注射。当术后眼压>18 mmHg,UBM除外PAS或虹膜嵌顿,考虑为房水经小梁网和TDW滤过不足时,行激光房角打孔术(laser goniopuncture,LGP)。本研究中Goldmann压平眼压测量均由一位青光眼专科主治医生独立完成,房角镜检查、激光及手术操作由同一位青光眼专科教授完成。
术后不需要降眼压药物和再次手术,眼压控制在5~18 mmHg(并且眼压降低≥20%)为手术绝对成功。如术后需要使用降眼压药物,眼压控制在上述范围为手术相对成功。
统计学处理采用SAS 9.2统计软件,连续型数据经过Kolmogorov-Smirnov正态性检验,符合正态分布的计量资料以均数±标准差表示,不符合正态分布的计量资料以M(Q1,Q3)表示;连续型数据之间的相关性分析采用Pearson相关检验;不同时点的眼压(intraocular pressure,IOP)、TDW厚度比较采用混合效应模型分析;不同时点的BCVA比较采用Wilcoxon配对秩和检验;P<0.05为差异有统计学意义。
结 果
视力、眼压和手术成功率采用标准对数视力表检查患者视力,将Snellen视力表的BCVA换算成LogMAR视力表的数据进行统计学分析,患者术前视力0.3(0.1,0.5),术后1 d有所下降0.5(0.2,0.9),术后1个月视力恢复至0.2(0.1,0.4),术后12个月为0.2(0,0.4),24个月为0.2(0.1,0.4),仍保持稳定。
患者术前平均眼压为(30.61±10.59)mmHg,术后1 d,1、3、6、12、24个月分别为(8.25±3.81)(t=18.63,P<0.001)、(15.15±5.87)(t=12.01,P<0.001)、(12.56±3.24)(t=13.97,P<0.001)、(13.15±2.73)(t=13.23,P<0.001)、(13.75±2.55)(t=13.09,P<0.001)、(13.75±2.46)mmHg(t=13.08,P<0.001),均明显低于术前。术后12个月手术绝对成功率60.71%,相对成功率89.29%;术后24个月手术绝对成功率53.57%,相对成功率85.71%。术后24个月4只手术失败眼中,1只眼再次接受CLASS手术,2只眼分别接受了穿通性小梁切除术和青光眼引流阀植入手术,1只眼患者拒绝再次手术后失访。
UBM巩膜池形态UBM可清晰显示CLASS术后的巩膜池、TDW、虹膜及虹膜周切孔、滤过泡和睫状体脉络膜上腔等结构(图1)。成功的CLASS术后可呈现海豚头征。海豚的嘴部由前房角组成,眼睛对应TDW和巩膜池,头部对应滤过泡(图2)。

CLASS:二氧化碳激光辅助巩膜切除术;UBM:超声生物显微镜;黄色箭头示巩膜池,蓝色箭头示小梁狄氏膜窗,红色箭头示激光虹膜周切孔,绿色箭头示滤过泡CLASS:CO2 laser-assisted sclerectomy surgery;UBM:ultrasound biomicroscopy;yellow arrow shows scleral lake;blue arrow shows trabeculo-Descemet’s window;red arrow shows aperture created by laser peripheral iridotomy;green arrow shows filtering bleb图1 改良CLASS术后UBM图示Fig 1 An UBM scan after modified CLASS

图2 海豚头部(A)与改良CLASS术后UBM图(B)对比Fig 2 Comparison of dolphin head(A)with UBM scan(B)after modified CLASS
术后12、24个月分别有16(57.14%)、25只眼(89.28%)为非功能性滤过泡。术后小梁狄氏膜窗平均厚度为(0.13±0.03)mm,与术后12(r=-0.278,P=0.144)、24个月(r=0.026,P=0.895)眼压无显著相关性。将术后3、12、24个月巩膜池像素与术后1个月进行比较:术后12个月,71.42%的巩膜池形态为轻度缩小,仅1只眼(3.57%)巩膜池重度缩小;术后24个月,64.28%的巩膜池形态为轻度缩小,3只眼(10.71%)巩膜池重度缩小(表1)。术后12、24个月巩膜池轻度变化与中重度变化眼的术前眼压差异有统计学意义(P均<0.001),术后眼压差异均无统计学意义(P均>0.05)(表2)。
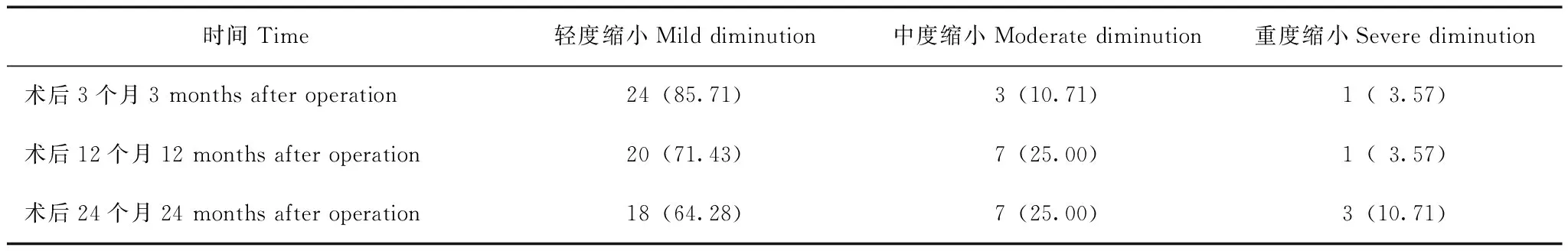
表1 术后3、12、24个月UBM巩膜池形态变化[n(%)]Table 1 UBM of scleral lake at 3,12,and 24 months postoperatively [n(%)]
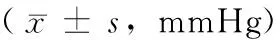
表2 术后UBM巩膜池变化与术前/术后眼压的关系Table 2 Correlation between the changes of scleral lake and IOP(before/after operation) ± s,mmHg)
术后LGP、5-FU注射和并发症根据眼压和UBM结果,术后14只眼(50.0%)实施了LGP治疗,手术至行LGP治疗的平均时间间隔为(2.9±2.9)个月。8只眼(33.33%)进行了结膜/巩膜瓣下5-FU注射,平均注射次数(1.22±0.56)次/眼。
术后随访24个月,早期前房积血1只眼(3.57%),严重PAS 2只眼(7.14%),行裂隙灯下虹膜针拨还纳治疗。无脉络膜脱离、恶性青光眼及眼内炎等严重威胁视力或不可逆的严重并发症发生。
讨 论
CLASS术后的随诊至关重要,特别是术后UBM检查,可在CLASS术后进行类似组织学切片的结构检查,帮助了解前房、小梁网和TDW通路、虹膜周切孔、巩膜池形态、睫状体和滤过泡等情况,而其他检查手段则不能在活体眼中全面进行检测[10]。
以往UBM在青光眼穿通或非穿通术后应用于评价滤过情况、滤过泡分型等,并且建立其与眼压控制的相关性[9,11]。Negri-Aranguren等[12]报道了利用UBM在黏小管切开术后巩膜腔隙和滤过泡的形态表现分析评价手术是否成功。
本研究采用UBM观察CLASS术后前房、小梁网和TDW的滤过情况,巩膜池形态,滤过泡,以及PAS和虹膜嵌顿等并发症。结果发现CLASS术后UBM图像可呈现海豚头征。Abdelrahman等[13]曾在深层巩膜切除术后有过类似的报道,他认为海豚头征是手术成功的标志体现。
本研究中,随着术后时间的推移,根据UBIS评分指标[9],术后24个月近90%的滤过泡趋于扁平,高反射信号,巩膜瓣下通路不见,无微囊泡等非功能滤过泡形态,但是患者的眼压仍控制良好,相对成功率可达85%。闫晓伟等[14]报道了相似的数据,在CLASS术后12个月84%为非功能滤过泡,但患者眼压均较术前明显下降。这一现象提示CLASS的长期有效性、成功性,主要不是依赖滤过泡的引流功能,而更重要的是巩膜池及脉络膜上腔通路[15]。
本研究利用二氧化碳激光消融巩膜深层组织,制作了4.0 mm×(2.2~3.0)mm矩形巩膜池,深度约达90%巩膜厚度,可透见其深部葡萄膜组织颜色。术后根据UBM巩膜池面积变化的情况,分为轻、中、重度缩小,并且对二氧化碳激光消融后的TDW厚度进行了测量。术后24个月的观察,大部分巩膜池为轻度缩小。术后巩膜池轻度缩小与中、重度缩小眼的术后眼压差异无统计学意义,TDW的厚度也与术后眼压无显著相关性。由此推断CLASS术后眼压水平并不完全依赖于TDW的厚度以及巩膜池的大小和形状。此外值得一提的是,术后12、24个月巩膜池轻度变化与中、重度变化眼的术前眼压差异均具有统计学意义,巩膜池轻度变化眼的术前眼压更高。这个现象的原因尚不清楚,推测CLASS手术前后的高眼压差可形成高速、高流量的房水滤过流,有利于巩膜池的早期形成和保持稳定。
Yang等[16]研究认为,术后早期CLASS术后巩膜池体积越大,眼压则越低。而Jankowska-Swzmul等[17]则发现,CLASS术后12个月随着时间的推移,巩膜池的前后长度和高度均显著降低,但与眼压之间均无显著相关性。这一次结论与本研究结果相似,也提示术后眼压的水平是受到多因素影响,而巩膜池是否存在比巩膜池的具体大小更为重要。综上,目前我们认为CLASS手术成功的重要标志是巩膜池的持续存在,巩膜池房水吸收率,小梁网、TDW区域房水滤过率等均可能是影响术后眼压的因素[7,18],仍需要在日后的研究中进一步探讨。
术后随诊过程中应定期进行UBM检查,以便尽早发现巩膜池重度减小,PAS和TDW房水流出阻力增加等情况,并指导针对性的5-FU注射或LGP干预,减少巩膜池消失、虹膜嵌顿等导致手术失败的严重并发症发生。本研究术后PAS和虹膜嵌顿的发生率低于国内外的报道[8,14],分析原因与改良性地术前实施了激光虹膜周边切除术和氩激光虹膜成形术以及术中完整保留了小梁网内壁有关。由于术中在避免穿通进入前房的前提下,已经对TDW进行了充分的消融,因此可以使激光微穿孔的制作更为准确易行,避免了LGP后眼压剧烈波动继发PAS和虹膜嵌顿的风险。
本研究为病例系列研究,存在病例数相对较少、缺乏病例对照等不足,使得数据分析存在一定的局限性,但还是为CLASS术后随诊的影像学方法方面提供了重要支持。UBM在CLASS术后随诊中可以有效地观察滤过泡、巩膜池及房角的形态,早期提示并发症的发生,为保障CLASS手术的成功发挥重要的作用。

