存在睡眠呼吸异常的慢病患者呼吸影响心率变异性的初步分析*
周晴晴,孙兴国,王继楠,台文琦,宋 雅,郝 璐,张 也,葛万刚,李 浩,张艳芳,石 超,徐 凡,徐丹丹,谢友红△
(1.重庆医科大学附属大学城医院,重庆 401331;2.国家心血管病中心,中国医学科学院阜外医院,北京协和医学院心血管疾病国家重点实验室,心血管疾病国家临床医学研究中心,北京 100037;3.重庆医科大学附属康复医院,重庆 400050;4.湖北省中医院,武汉 430061)
波浪式呼吸(oscillatory breathing,OB),是一种异常的呼吸模式,呼吸由浅慢逐渐变为深快,达高潮后,又逐渐变浅变慢,呈周期性,可伴有呼吸暂停和低通气。OB 常可发生于睡眠期间和运动期间[1,2],运动期间的波浪式呼吸(exercise induced oscillatory breathing, EIOB)现已在国际上成为评估慢性心力衰竭(chronic heart failure,CHF)患者预后的指标[3,4],睡眠中的波浪式呼吸也通常预示着心衰患者的不良预后[5],且有研究显示波浪式呼吸期心律失常尤其是室性早搏的发生率也高于正常平稳呼吸期[6],这种室性早搏的频发可能会导致心衰患者的死亡率升高。心率变异性(heart rate variability, HRV)是指逐次心跳周期差异的变化情况,HRV 与许多因素有关,包括呼吸、情绪压力、营养摄入、身体活动等,情绪压力与HRV呈显著的正相关,它是人体适应性的表现,心理应激、免疫失调及衰老等会引起HRV 的降低[7,8]。传统理论仅把HRV 归于自主神经张力为止,但整体整合生理学理论认为,呼吸对循环功能有着更为重要的影响[9],一吸一呼产生的PaO2、PaCO2和[H+]a 等波浪式血液信号可经外周化学感受器影响自主神经张力,进而影响心血管功能,呼吸产生的波浪式信号还可直接通过肺血管阻力影响左心室的射血功能。整体整合生理学站在全新的角度,用整体的观念来探讨各个系统之间的调控关系,目前该理论体系已经基本架构完成,但需要更多的人体实验和临床医学数据的支持,本研究基于异常的呼吸模式-波浪式呼吸,利用多导睡眠图(polysomnography, PSG)对呼吸及心率变异性进行分析,多导睡眠图目前多用于睡眠呼吸暂停、不宁腿综合征、抑郁症等的诊断,它通过不同部位的生物电或通过不同传感器获得生物讯号,经前置放大,输出为不同的电讯号,记录出不同的图形以供分析[10,11]。
1 对象与方法
1.1 研究对象
本研究为回顾性研究。选取2014 年以来于中国医学科学院阜外医院行多导睡眠图和心肺运动试验(cardiopulmonary exercise testing, CPET)的存在睡眠呼吸异常的慢病患者11 例。慢病患者纳入标准:(1)既往有慢性非传染性疾病的明确诊断(高血压、糖尿病、高脂血症、冠心病、动脉硬化等慢性疾病);(2)多导睡眠图评估呼吸暂停低通气指数(apnea hypopnea index, AHI)≥15 次/小时;(3)睡眠期间PSG 连续监测时间≥7 h;(4)签署知情同意书。
排除标准:心脑血管病急性期,妊娠期,认知功能障碍,下肢功能障碍或活动不便者。受试者在监测当日禁用镇静剂、咖啡、酒及茶等干扰监测结果的食物及药物。
1.2 CPET 评估
详见本系列的另一篇文章[10]
1.3 PSG 监测评估
详见本系列的另一篇文章[10]
1.4 OB 期呼吸、心率相关数据计算和分析
在睡眠期间选取3 个典型的波浪式呼吸周期和三段平稳呼吸期计算指标的均值和标准差,将心律失常的部分排除在外,不计算在内。
波浪式呼吸(OB)的定义:发作3 次或3 次以上连续呼吸暂停或呼吸不足,呼吸表现为递增-递减型。OB 周期(OB-n):前一次波浪式呼吸结束到后一次波浪式呼吸开始,取完整的呼吸周期,如图1a 所示。OB-HRV-B-n:OB 期间的心率变异周期数。
OB-HRV-B-M:波浪式呼吸期每个呼吸周期节律的心率变异平均幅度,计算方法与HRV-B-M 相同;变异系数(CV):正常呼吸期的HRV-B-M 的标准差与均值的比值(SD/x),因本系列另一篇文章[10]未涉及CV 的计算,所以在此列出。OB-CV:OB 期间的OB-HRV-B-M 标准差与均值的比值(SD/x)。
OB-HRV-OB-M:每个OB 周期节律的心率变异平均幅度,计算方法如图1b 所示,单次OB 周期心率变异幅度=(HRV-OB-M1升+ HRV-OB-M1降)/2,心率变异平均幅度等于3 次OB 周期心率变异幅度的均值。
OB-SpO2-OB-M:每个OB 周期节律的SpO2变异平均幅度,计算方法同HRV 相关指标,SpO2为指端脉搏波容积血氧饱和度。OB-SpO2平均值为OB 期间SpO2取平均值,最低SpO2为睡眠期间的最低值,同时也计算正常平稳呼吸期平均SpO2。
1.5 统计学处理
2 结果
2.1 一般资料
本研究共纳入11例存在波浪式呼吸的慢病患者,均为男性,正常人和无呼吸睡眠异常的慢病患者的一般资料见本实验室同期发表文章的表1 数据[10],无睡眠呼吸异常的慢病患者一般资料与本组慢病患者无统计学差异,本组慢病患者的一般资料如表1 所示。
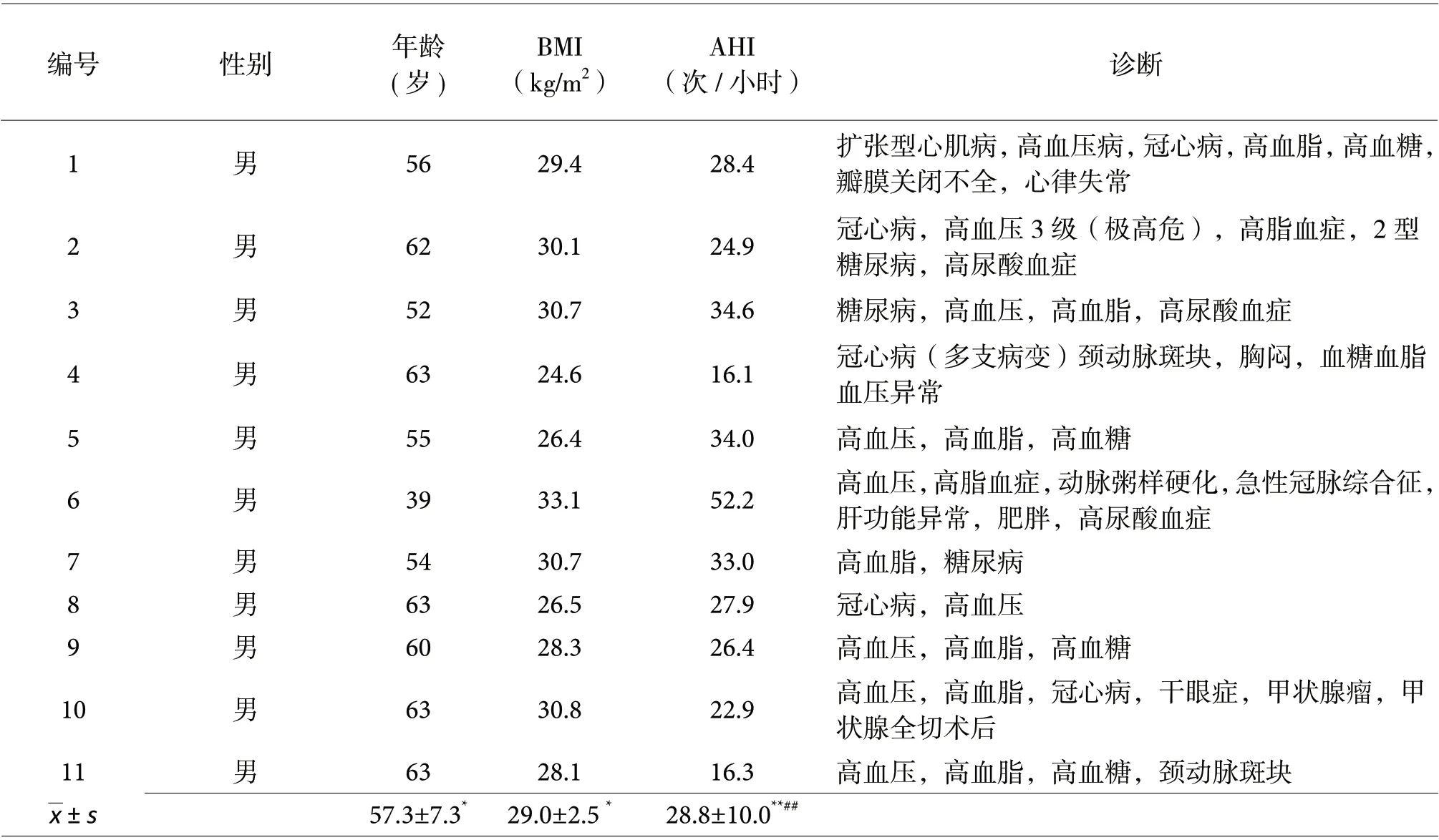
表1. 睡眠呼吸异常的慢病患者一般资料、临床诊断及睡眠期间AHI
2.2 CPET 核心数据比较
与本实验室同期发表文章[10]的正常人CPET 数据相比PeakO2的(ml/(min·kg)、%pred)、AT的(ml/(min·kg))、OUEP( 比 值)、Lowest/CO2(比值、%pred)、/CO2Slope(斜率)差异具有统计学意义(P<0.05),与本实验室同期[10]的无睡眠呼吸异常的慢病患者相比,CPET 数据除AT(L/min、%pred)之外(P<0.05),均无统计学意义(表2)。
表2. 睡眠呼吸异常的慢病患者 CPET 核心指标 (±s)
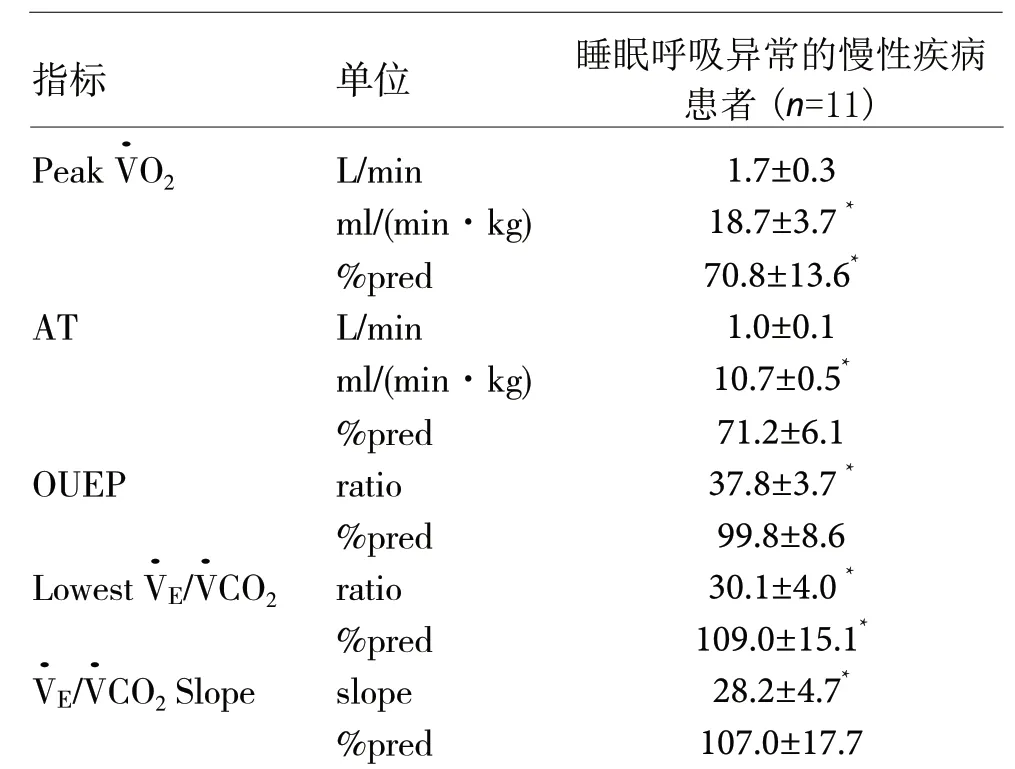
表2. 睡眠呼吸异常的慢病患者 CPET 核心指标 (±s)
Peak O2:峰值摄氧量;AT:无氧阈;OUEP:摄氧通气效率峰值平台;Lowest V.E/CO2:二氧化碳排出通气效率最小值;/CO2 Slope:二氧化碳排出通气斜率;%pred:百分预计值=测定值/预计值×100%*P<0.05 与本实验室同期已发表正常人数据[10]相比
指标 单位 睡眠呼吸异常的慢性疾病患者(n=11)Peak V.O2 L/min 1.7±0.3 ml/(min·kg) 18.7±3.7 *%pred 70.8±13.6*AT L/min 1.0±0.1 ml/(min·kg) 10.7±0.5*%pred 71.2±6.1 OUEP ratio 37.8±3.7 *%pred 99.8±8.6 Lowest V.E/V.CO2 ratio 30.1±4.0 *%pred 109.0±15.1*E/V.CO2 Slope slope 28.2±4.7*%pred 107.0±17.7 V.
2.3 PSG 监测数据
PSG 监测存在睡眠呼吸异常的慢病患者AHI 为每小时(28.8±10.0)次,波浪式呼吸周期的长度(51.1±14.4)s,呼吸异常时长与睡眠总时长的比值(0.38±0.25),正常平稳呼吸期单个呼吸时长(3.66±0.58)s,单个心率变化时长(3.63±0.47)s。
2.4 鼻气流、HRV 和SpO2 数据分析计算
2.4.1 OB 期间的鼻气流、HRV 和SpO2数据分析计算
虽然本组所有慢病患者的OB 期间仅为晚上睡眠期间总时间的0.38±0.25,但是其病理生理学特征很明显,OB 期间的鼻气流、HRV 和SpO2数据分析计算详见表3、图1 和图2;与之相对的正常平稳呼吸期间的相关数据详见表4。
表3. 睡眠呼吸异常的慢病患者OB 期间的呼吸和心率变化分析 (±s, n=11)
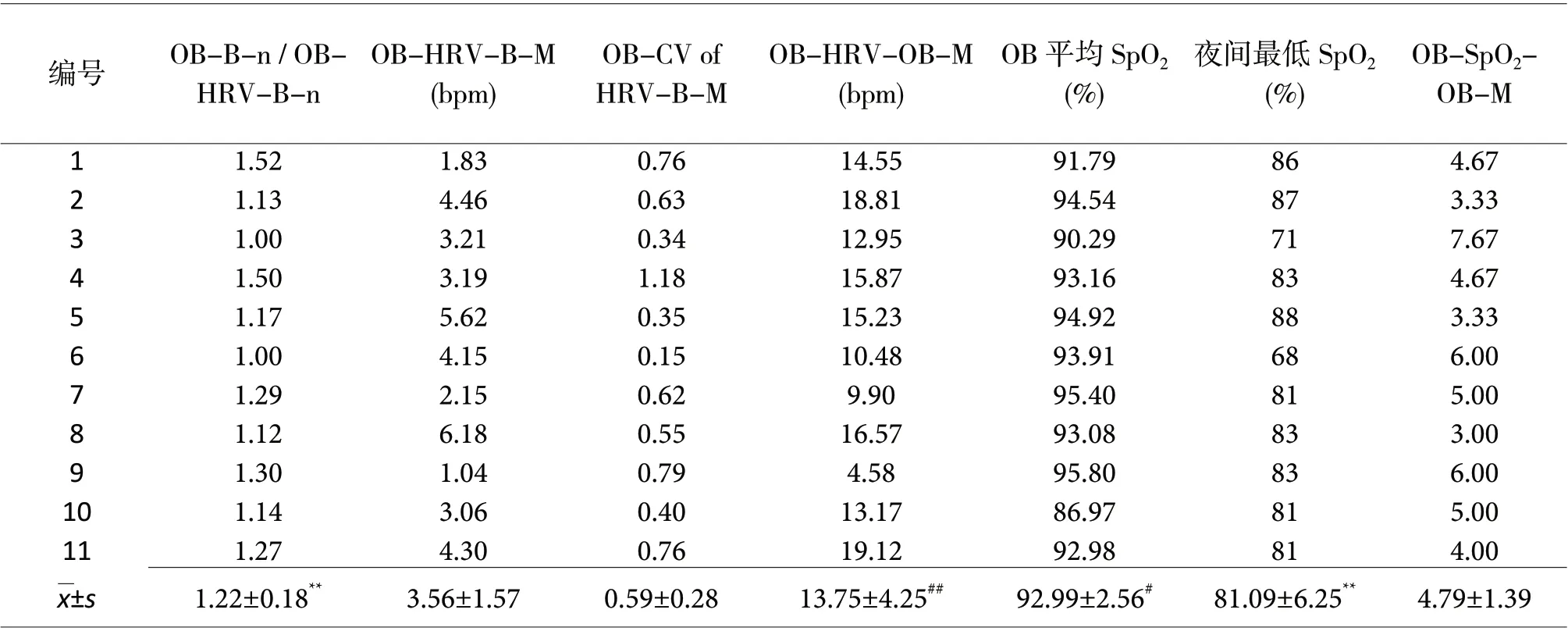
表3. 睡眠呼吸异常的慢病患者OB 期间的呼吸和心率变化分析 (±s, n=11)
OB:睡眠期间3 次以上过度通气和过低通气(或者呼吸暂停)交替出现的潮式呼吸(陈施呼吸,C-S 呼吸);OB-B-n:OB 期间的呼吸周期数;OB-HRV-B-n:OB 期间的心率变异周期数;OB-B-n/OB-HRV-B-n 比值:OB 期间的呼吸周期数与OB 期间的心率变异周期数的比值;OB-CV of HRV-B-M:OB 期间OB-HRV-B-M 的标准差与OB-HRV-B-M 的均值的比值(SD/x); OB-HRV-B-M:OB 期间的每个呼吸周期节律的心率变异平均幅度;OB-HRV-OB-M: OB 期间的每个波浪式呼吸周期节律的心率变异平均幅度;以上HRV 相关数据,在心律失常时均不被计算在内;SpO2:指端脉搏波血氧饱和度,OB-SpO2-OB-M:每个波浪式呼吸周期节律的SpO2 变异平均幅度**P<0.01 与本实验室同期发表[10]的正常人和无睡眠呼吸异常的慢病病人的数据相关指标相比;#P<0.05,##P<0.01 OB-HRVOB-M 与OB-HRV-B-M 比较,OB 期与正常平稳呼吸期平均SpO2 比较
编号 OB-B-n / OBHRV-B-n OB-SpO2-OB-M 1 1.52 1.83 0.76 14.55 91.79 86 4.67 2 1.13 4.46 0.63 18.81 94.54 87 3.33 3 1.00 3.21 0.34 12.95 90.29 71 7.67 4 1.50 3.19 1.18 15.87 93.16 83 4.67 5 1.17 5.62 0.35 15.23 94.92 88 3.33 6 1.00 4.15 0.15 10.48 93.91 68 6.00 7 1.29 2.15 0.62 9.90 95.40 81 5.00 8 1.12 6.18 0.55 16.57 93.08 83 3.00 9 1.30 1.04 0.79 4.58 95.80 83 6.00 10 1.14 3.06 0.40 13.17 86.97 81 5.00 11 1.27 4.30 0.76 19.12 92.98 81 4.00 ±s 1.22±0.18** 3.56±1.57 0.59±0.28 13.75±4.25## 92.99±2.56# 81.09±6.25** 4.79±1.39 OB-HRV-B-M(bpm)OB-CV of HRV-B-M OB-HRV-OB-M(bpm)OB 平均SpO2(%)夜间最低SpO2(%)
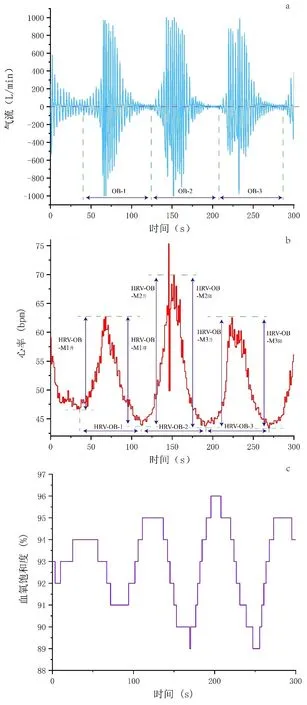
图1. 睡眠呼吸异常慢病病人OB 期间的呼吸和心率变异计数与分析示意图
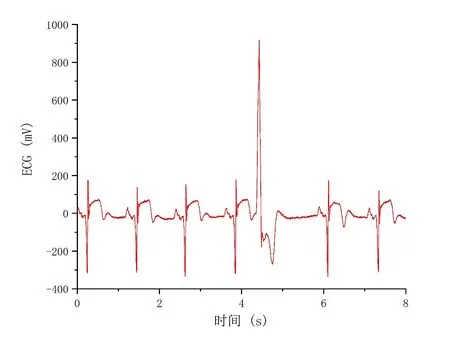
图2. 心电图心律失常的早搏与代偿间歇导致的心率骤升与骤降
表4. 睡眠呼吸异常的慢病患者在正常平稳呼吸期呼吸和心率变化分析(±s, n=11)

表4. 睡眠呼吸异常的慢病患者在正常平稳呼吸期呼吸和心率变化分析(±s, n=11)
B-n:睡眠期间正常平稳呼吸期的呼吸周期数;HRV-B-n:睡眠期间正常平稳呼吸期的心率变异周期数;CV of HRVB-M:睡眠期间正常平稳呼吸期的HRV-B-M 的标准差与均值的比值(SD/x); HRV-B-M:睡眠期间正常平稳呼吸期的每个呼吸周期节律的心率变异平均幅度;SpO2 指端脉搏波血氧饱和度。以上数据心律失常部分均不被计算在内*P<0.05,**P<0.01 与表3 中睡眠呼吸异常的慢病患者OB 期间的指标比较
编号 B-n/HRVB-n (n)HRV-B-M(bpm)CV of HRVB-M平均SpO2(%)1 1.04 2.75 0.48 94.83 2 1.00 3.84 0.24 96.64 3 0.97 2.15 0.39 94.07 4 1.01 1.55 0.43 94.00 5 0.95 6.02 0.28 95.97 6 1.00 4.26 0.15 96.77 7 1.04 1.68 0.32 94.93 8 1.06 0.89 0.44 94.13 9 0.97 0.97 0.43 93.23 10 0.97 3.34 0.26 93.06 11 1.00 1.60 0.22 93.14 ±s 1.00±0.04** 2.64±1.59** 0.33±0.11** 94.62±1.35*
存在波浪式呼吸的慢病患者夜间OB 期和平稳呼吸期呼吸周期数与心率变异周期数的比值分别为(1.22±0.18 和1.00±0.04),差异显著(P<0.01);OB-CV 为(0.59±0.28),CV 为(0.33±0.11),OB-CV 和CV 相比差异有统计学意义(P<0.01)。OB-HRV-OB-M 为(13.75±4.25)bpm, 远 大 于OBHRV-B-M(P<0.01)。本组慢病患者OB-HRV-B-M与平稳呼吸期HRV-B-M 相比,差异无统计学意义(P>0.05)。如图1b 的第二个心率变异周期中心率的骤升和骤降段为心律失常所致(图2),不被计算在HRV(OB-HRV-B-M 和OB-HRV-OB-M) 的 分析中。OB 期间低通气时血氧饱和度下降,最低在低通气或者呼吸暂停的末段时间,如图1c 所示,OB 期最低平均血氧饱和度为(91.02±2.08)%,夜间最低SpO2(81.09±6.25)%;OB 期平均血氧饱和度为(92.99±2.56)%低于本组慢病患者的正常平稳呼吸期(P<0.05)。特别提醒注意,图1c 所示的SpO2的上升和下降的时间效应与图1a 中的过度通气和过低通气的时间效应存在明显延迟,延迟时间大约为20~30 s。
2.4.2 正常平稳呼吸期的鼻气流、HRV 和SpO2数据分析计算
本组慢病患者平稳呼吸期时间长度占晚上睡眠的绝大部分。正常平稳呼吸期间的鼻气流、HRV 和SpO2数据分析计算详见表4。正常平稳呼吸期间的呼吸周期数与心率变异周期数的比值为(1.00±0.04)和本实验室同期数据中[10]报告的正常人及无睡眠呼吸异常的慢病患者相同(P>0.05),这说明无论是正常人还是有或无睡眠呼吸异常的慢病患者,在正常的呼吸节律下,呼吸周期数与心率变异周期数的比值是一定的。本组慢病患者HRV-B-M(2.64±1.59)bpm,低于正常人和无睡眠呼吸异常的慢病患者,和正常人相比,存在统计学差异(P<0.05),与无睡眠呼吸异常的慢病患者相比,无统计学差异(P>0.05)。在此期间,血氧饱和度(SpO2)无明显下降,一般变化仅为1%左右,本组慢病患者的正常平稳呼吸期平均血氧饱和度为(94.62±1.35)%,低于正常人(P<0.05)和无睡眠呼吸异常的慢病患者(P>0.05)。
3 讨论
3.1 本研究结果显示,呼吸和心率变异之间密切相关
存在睡眠呼吸异常的慢病患者平稳呼吸期的呼吸周期与心率变异周期比值与正常人和无睡眠呼吸异常的慢病患者相同,说明在正常平稳的呼吸节律下,慢病患者和正常人一样,一吸一呼产生一次心率的上下波动,且在此期间血氧饱和度无明显的变化,验证了波浪式呼吸期间的心率变异是由呼吸的变异引起的,可以称为呼吸源性的心率变异。存在睡眠呼吸异常的慢病患者正常平稳呼吸期的HRV-B-M 低于正常人,但与无睡眠呼吸暂停的慢病患者无差异,这说明心率变异性的降低可能与疾病相关,但由于心率变异幅度个体差异较大,在此不作深入讨论。
本组慢病患者波浪式呼吸期的心率变异幅度显著大于其平稳呼吸期,OB-HRV-OB-M 远大于正常平稳呼吸期的HRV-B-M,OB-CV 也显著大于CV。我们观察到在慢病患者波浪式呼吸期高通气时心率变异的幅度增大,在低通气或呼吸暂停时心率变异的幅度减小,甚至零变异,且血氧饱和度明显降低,这种“叠加效应”使得波浪式呼吸期OB-HRV-B-M 变小,所以我们采用OB-CV 和CV 来比较存在波浪式呼吸的慢病患者OB 期和平稳呼吸期每个呼吸周期节律心率变异幅度的大小。我们也观察到在慢病患者波浪式呼吸期间心律失常的发生率较高,包括窦性心动过速和过缓,房性和室性期前收缩等,图2所示为室性期前收缩,整体整合生理学医学理论认为低通气或呼吸暂停造成了低氧,低氧可能是OB 期心律失常的成因。
3.2 基于整体整合生理学医学理论探讨OB 期间呼吸变异引起心率变异的机制
整体整合生理学认为,人是一个不可分割的有机整体[11],人体功能的调控都是为了保持机体内环境的稳态,满足机体正常的生命活动,机体的调节方式是以呼吸、循环、代谢为主体,配合消化、泌尿、神经、运动、睡眠等系统的整体整合一体化调节,各系统相互联系共同完成对生理状态的调节[12]。呼吸对循环功能有着重要的影响,肺通气吸呼时相可以产生动脉血液的波浪式升降信号,波浪式升降信号已经通过实验证明其存在[13-15],高通气时波浪式信号增强,低通气或呼吸暂停时波浪式信号减弱[16],升降的波浪式信号可以经外周化学感受器影响自主神经张力,从而影响心血管功能[9],此外循环血管中肺血管对氧的变化十分敏感,氧分压的改变会使得肺血管收缩性改变,进而影响循环指标的变异性,如心率、收缩压、每搏输出量、自主神经的变异性。Leung RS[17]等的研究也显示波浪式呼吸是导致心力衰竭患者心率和血压变异的机制之一。
本组研究中的慢病患者均存在不同程度的心功能不全或者不佳,整体整合生理学医学理论中认为快反应的外周化学感受器和延迟反应的中枢化学感受器配合的“时相错位”效应和左心室“混合室效应”结合可以引起慢病患者出现波浪式呼吸[18-20],且高血脂、高血糖等可引起血液黏滞度增加,使血流速度减慢,从而血液中的波浪式信号传递速度减慢,波浪式信号到达外周和中枢化学感受器时间延长,最终造成异常的呼吸模式,所以说呼吸和循环是一体化调控的,当然本研究中主要是由波浪式呼吸引起循环指标的变异。
本研究报告图1 所示的SpO2的上升和下降的时间效应与同期的过度通气和过低通气的时间效应存在明显延迟,延迟时间大约为20~30 s。这可能是由于SpO2是手指末端的指端脉搏波容积算法得出,一方面存在指端脉搏血液与左心室血液和肺毛细血管血液之间存在血液循环时间延迟;二是容积脉搏波氧饱和度计算方法上,与所有循环监护仪上心率显示数据的15~20 s 平均算法相似,采用了一定时间长度的移动平均(moving average)算法,两者结合导致图1 中SpO2的上升和下降与鼻气流的过度通气和过低通气表现出明显的时间延迟效应。该时间延迟效应非常有利于我们理解整体整合生理学医学新理论呼吸调控机制的快反应的外周化学感受器和延迟反应的中枢化学感受器配合上的“时相错位”效应[18-20]。
3.3 本研究的局限性
本研究结果与整体整合生理学医学理论提出的心率变异性源自于呼吸的假说相符合,为整体整合生理学医学理论提供了新的证据,但其中还存在着很多不足,病例数较少,且本组慢病患者全为男性,研究结果可能存在偏差,在未来我们将进一步扩大样本量,进行更加深入的研究。核心指标不仅仅是心率,我们新理论认为的循环指标变异性是呼吸源性的学说,还可以适用于收缩压变异性和植物神经变异性,需要未来进一步试验验证。
综上所述,本研究验证了呼吸引起心率变异假说的真实性,而且观察到存在睡眠呼吸异常的慢病患者在OB 低通气末期的心律失常发生率明显增加,血氧饱和度也下降到最低点,存在波浪式呼吸的慢病患者夜间最低血氧饱和度明显降低,这都提示我们纠正慢病患者异常呼吸模式的重要性,对于本研究中存在睡眠呼吸异常的慢病患者我们都建议进行呼吸机治疗。呼吸引起心率的变异,呼吸循环代谢调节是一体化的,慢病的诊疗要从整体整合的角度出发,不能只关注某个器官系统指标的变化,要以人为中心、以健康为中心,既要治标更要治本,标本兼治,才能避免“头痛医头,脚痛医脚”,实现慢病有效诊疗和健康有效管理,减少疾病的发生,提高中国人的健康水平。

