双平面开放楔形胫骨高位截骨术的术后康复研究
钟珊,柳剑,黄野*
(1.北京积水潭医院康复医学科,北京 100035;2.北京积水潭医院矫形骨科,北京 100035)
膝关节骨关节炎(knee osteoarthritis,KOA)是中老年人群常见的关节疾病之一[1],治疗KOA的疼痛和功能障碍,常用技术包括关节镜手术、胫骨高位截骨术、膝关节单髁置换术(unicompartmental knee arthroplasty,UKA)和全膝关节置换术(total knee arthroplasty,TKA)[2-3]。胫骨高位截骨术(high tibia osteotomy,HTO)在患有膝骨关节炎的年轻人和运动人群中应用广泛[4-5]。1958年,Jackson[6]首次报道了应用HTO治疗膝内侧骨关节炎,后逐渐演变为闭合楔形胫骨高位截骨术(close wedge high tibia osteotomy,CWHTO)与开放楔形胫骨高位截骨术(open wedge high tibia osteotomy,OWHTO)[7]。OWHTO具备损伤小、能早期负重和康复等优势[8]。特别是双平面OWHTO,能更好地调整下肢力线、并发症少。目前,这种手术技术在国内还没有统一的术后康复标准,尤其是患者术后脱拐时间和日常生活动作指导等。本文对39例双平面OWHTO应用了统一康复方案,并随访了术后疼痛、脱拐时间和行走距离,取得满意结果,为建立标准化的康复方案提供参考。
1 资料与方法
1.1 一般资料 2020年4月至10月在北京积水潭医院矫形骨科完成双平面开放楔形胫骨高位截骨术27例(39膝),其中男12例,女15例,单侧15例,双侧12例,按年龄分为青年组(18~29岁)、中青年组(30~49岁)、中老年组(50~75岁)。青年组11人,平均年龄(21.00±1.94)岁,单侧3例,双侧8例,双膝占比66.67%;中青年组7人,平均年龄(41.45±5.99)岁,单侧3例,双侧4例,双膝占比33.33%;中老年组9人,平均年龄(58.56±4.61)岁,均为单侧手术。根据Takeuchi合页骨折分型[9](见图1),术中无Ⅰ、Ⅱ型骨折出现,仅出现1例Ⅲ型骨折。
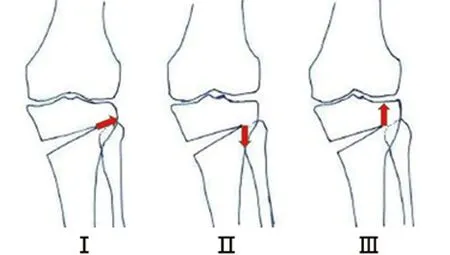
图1 Takeuchi合页骨折分型
入选标准:(1)受试者为年龄在18~75岁(含)之间的男性或女性;(2)受试者膝关节活动度基本正常,屈曲畸形应小于10°;胫骨内翻畸形大于5°,胫骨近端内侧角(medial proximal tibial angle,MPTA)小于85°,外侧软骨和半月板功能正常;(3)有一定程度胫骨内翻的膝关节内侧骨关节炎患者,自愿加入、能够理解并完成研究程序和随访。如需双侧同时手术也可入组。排除标准:(1)受试者受累膝关节之前进行过膝关节手术(任何类型,包括单髁、全膝关节置换术、髌股关节置换术或同侧胫骨高位截骨术)或之前进行过髌骨切除术;(2)严重关节退变(≥Ahlback Ⅲ级),合并晚期髌股关节炎,屈伸活动范围≤90°;(3)固定屈曲畸形≥15°,严重的膝关节不稳定(≥1 cm)和类风湿性关节炎;(4)合并某些内科疾病或其他手术禁忌证、依从性差或不能完成随访等。
1.2 手术方法 所有患者手术均由同一手术团队完成。术前摄下肢负重位全长X线片进行髋膝踝中心连线、目标力线和矫正角度测量,术中采用胫骨内侧双平面开放楔形截骨术[10]加TomoFix锁定钢板技术,术后1个月、3个月、6个月进行随访。12名患者同时行双侧截骨术。
1.3 康复方案
1.3.1 术前准备 对患者进行充分的术前教育,包括手术相关知识、康复相关动作指导、疼痛管理、防跌倒知识、术后并发症及拐杖的使用方法等。
1.3.2 术后康复
1.3.2.1 标准康复方案(无合页骨折、Ⅰ型合页骨折) 术后0~4周:(1)体位摆放:借助气垫或枕头将患肢抬高6°高于心脏,膝关节下方悬空。(2)消肿:踝泵(勾脚)每日300次;冰袋冰敷,每次15~20 min,一天3~4次;根据具体情况应用其他消肿方法,如:理疗、贴扎等。(3)关节活动度:膝关节主动抱膝和被动关节活动度训练,耐受下屈伸最大角度每日2~3次,相邻关节正常活动。注意:不能快速或暴力训练,以免引起过度的炎症反应。(4)肌力训练:①伸膝肌群:仰卧位直腿抬高(患肢绷直抬离床面30°,腰部力量较差患者可将健侧膝关节弯曲支撑在床面);②屈膝肌群:仰卧位或坐位主动屈膝训练;③小腿肌群:踝关节主动背伸、跖屈或站立位提踵运动;④臀部肌群:侧卧位患腿抬高(臀中肌),患腿后伸(臀大肌),能力较好者可采取站立位。肌力训练每次持续10 s,每组15~20个,每日3组。注意:肌肉锻炼后会有轻度疲劳和酸胀感,休息后缓解,运动量以第2天没有明显增加肿胀和疼痛为宜,若出现不能缓解的不适应,减少活动和训练量或暂停训练。(5)行走训练:术后第2天在确保患者无明显生命体征异常、无严重不良反应(如头晕、恶心等)情况下,患者可在陪同下进行下地行走,双拐保护下部分负重或全负重,行走距离和负重量以患者自身疼痛耐受为准。负重原则:①不负重;②轻微负重:10~20 kg;③部分负重:30~40 kg;④耐受下负重或全负重:以体重为准。注意:单侧手术患者可采用两点步态行走,即双拐与患腿一起前进,再移动健侧;双侧同时进行截骨的患者,为了降低跌倒和意外发生的风险,我们建议采取四点步态,这样可以保证至少有一侧的拐杖与患肢同时负重,确保安全。(6)指导患者日常生活动作(起立、坐下、上下楼等),避免从过低的位置站起或坐过低的椅子,上楼时健侧先上,下楼时患侧先下;对患者使用双拐时的步态进行纠正,行走时应保持身体直立,避免过度偏向健侧。
术后4~8周:(1)术后1个月复查,愈合良好情况下改为单拐行走,并告知患者当每日行走活动量达到5 000步时可脱单拐。(2)肌力训练视情况可增加阻力。(3)继续进行关节活动度训练至恢复术前屈伸角度。
术后8~12周:术后2~3个月根据愈合情况指导患者进行下蹲、蹬车及其他低强度体育运动。同时行双侧手术患者应适当延后。
1.3.2.2 延迟康复方案(Ⅱ型合页骨折、Ⅲ型合页骨折、严重骨质疏松) 当术中发生合页骨折或骨质严重疏松时,根据具体情况更改康复方案(减少负重量、延迟负重)。
1.4 评价指标 (1)膝关节疼痛评估:采用疼痛视觉模拟评分(visual analogue score,VAS)评估膝关节疼痛程度。0分:无疼痛;1~3分:轻微疼痛;4~6分:中等疼痛;7~9分:剧烈疼痛;10分:极度疼痛。评估时间为术后初次下地和术后3个月。(2)记录患者术前术后最远行走距离。(3)完全脱拐时间。(4)记录患者术后神经血管损伤、下肢静脉血栓等并发症的发生。

2 结 果
全部患者均获3~6个月随访。所有患者术后初次下地与术后3个月VAS疼痛评分比较,差异有统计学意义(P<0.05);18~29岁和50~75岁两组患者术前和术后3个月最远行走距离比较,差异有统计学意义(P<0.05),30~49岁组差异无统计学意义;18~29岁组患者平均2个月完全脱拐,30~49岁和50~75岁组患者平均2.5个月完全脱拐(见表1)。
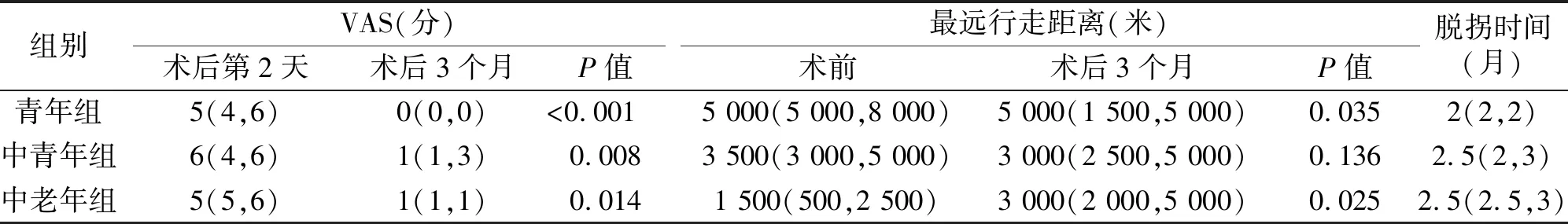
表1 三组患者术后第2天及术后3个月VAS、术前术后3个月最远行走距离、完全脱拐时间比较
术中仅出现1例合页Ⅲ型骨折,所有患者在术后1个月、3个月时拍片示愈合良好、无延迟愈合或不愈合,无神经血管损伤,无矫正不足或过度矫正。
3 讨 论
胫骨高位截骨术通过改变下肢力线,达到减轻疼痛、促进关节软骨修复和延缓关节置换的目的[11-14],10年以上生存率≥90%[7,15]。OWHTO的优势:精准调整下肢力线、无需腓骨截骨、不损伤神经血管、保留胫骨近端骨性结构、允许早期负重。双平面OWHTO包括平行于胫骨平台的的水平截骨线和与水平截骨线成角110°的上升截骨线,与单平面截骨方法相比,接触面积更大,且处于松质骨区,愈合更迅速。OWHTO属于不全截骨,保留了胫骨结节及胫骨外侧1 cm的骨性合页,加上内侧坚强的内固定物,共同形成3点稳定结构,稳定性更高,合页断裂风险更低,利于早期负重和康复训练。本研究中采用了双平面截骨并使用了北京积水潭医院矫形骨科黄野主任和医疗器材公司开发的3D打印截骨导板以及TomoFix锁定钢板技术,手术精确性更高,保证了术后下地负重的安全性,减少了术后并发症的发生。
截骨术后早期疼痛明显,主要由出血和截骨部位的间隙导致,降低截骨术后疼痛是进一步提高疗效的趋势。植骨可以提供额外支撑,还可以很好地减轻术后疼痛[16-17]。大部分患者术前疼痛并不明显,因此本研究选择了术后第2天下地时的VAS评分。研究中未出现因训练导致的不良后果,三组患者术后疼痛为中度水平,但术后3个月时均恢复到无痛或轻微疼痛,改善明显。
OWHTO易出现不愈合或延迟愈合、外侧合页断裂、矫正不足或过度矫正[18-21]。Takeuchi等[22]将合页周围骨折分为3种类型,Ⅰ型骨折仅在上胫腓关节近侧或内侧,Ⅱ型骨折位于上胫腓关节远侧,Ⅲ型骨折为外侧平台骨折。Kim等[23]报道164膝中有37膝(22.6%)发生了Ⅰ、Ⅱ型外侧合页断裂,无Ⅲ型发生。Nakamura等[24]报道111膝中22膝(19.6%)发生了外侧合页断裂,医生的技术水平和经验亦会影响合页断裂的发生率。无植骨OWHTO的康复方案建议4~6周内部分负重,6~10周完全负重[25],早期限制负重的原因是避免出现矫正失效、延迟愈合或不愈合[26]。近些年手术技术[27-28]和内固定物稳定性[29]有了很大提升,Kim等[23]认为,当有足够坚强的内侧固定物时,不会影响术后愈合。Nakamura等[30]报道了15例外侧合页断裂患者采用标准负重方案,7例Ⅰ型患者中6例无相关并发症发生,2例Ⅱ型患者出现延迟愈合,6例Ⅲ型患者中2例出现延迟愈合、1例矫正过度。本研究根据Takeuchi合页骨折分型制订了康复方案:标准方案适用于无合页骨折和Ⅰ型合页骨折;延迟康复方案适用于Ⅱ、Ⅲ型合页骨折或严重骨质疏松患者。
标准康复方案:单、双侧手术患者第2天在保护下下地活动,患者术前应学会如何使用拐杖,下地前严格评估患者整体状态,循序渐进增加运动量;双侧手术和老年患者应特别注意,避免因双侧术后不敢负重和平衡能力下降导致的跌倒和意外;针对肿胀明显的患者,抬高患肢、合理使用理疗设备和贴扎技术等可以取得良好效果;良好的肌肉状态可以维持肢体平衡,减少跌倒;耐受下膝关节全范围活动训练,我们要求患者在4~6周内恢复至术前活动度;1个月时改为单拐行走,当能达到5 000步时可以完全脱拐,以往多是以时间为脱拐标准,如6周、8周,但大部分患者脱拐后并不能马上达到一定的活动量回归工作和运动,甚至还会增加跌倒或意外损伤的风险,患者年龄跨度大,恢复周期存在差异,所以我们需要一种更加合理的康复标准。美国运动医学学会建议促进健康、提高体质,推荐每日最低行走量为5 400~7 900步,因此我们建议患者在达到日常活动所需的最低标准后完全脱离保护,利于患者心理和生理上的过渡。5 000步对于老年人是较为安全的,对双侧术后患者也更加合理。本研究中,大部分患者可在2.0~2.5个月内完全脱拐,但随着年龄的增长,30岁以上患者在脱拐时间上还是有所延长;术后3个月时三组患者已恢复至术前的行走能力甚至超过术前,但从结果可以看出,中老年患者的行走能力呈下降趋势,因此,无论是脱拐时间还是行走距离,都要考虑到各种因素的影响,以活动能力来指导患者弃拐时间更加合理。
延迟康复方案:Ⅱ、Ⅲ型合页骨折为不稳定型骨折,近端骨折块仅由锁定钢板支撑[30]。一些研究建议2~3周才开始双拐下部分负重行走[8,30]。本研究中双平面开放截骨、锁定钢板加植骨方式优势明显,因此我们建议术后6周内,患者仍可部分负重但不超过20 kg,以保证骨折端有充分的时间进行愈合,其余同标准康复方案。本研究中的Ⅲ型骨折患者术后2个月内双拐保护下患肢负重20 kg,后改为单拐,随访无不良事件。此外当患者有严重骨质疏松时,也应适当调整负重方案和拄拐时间。
本研究中12例双侧同时截骨患者,无一例50岁以上。年轻患者体现出更高的对日常生活、工作和运动的期望[31]。OWHTO患者群体年龄跨度大、术后功能要求高,康复方案应根据具体情况适当调整:中老年患者因体质问题愈合较慢,可适当延长拄拐时间;针对年轻患者,尤其是从事体力劳动或特定职业者,还要着重恢复跪、蹲、爬楼以及和职业相关的特殊动作[32]。
Hansol等[33]分析了与膝关节屈曲相关的日常生活活动动作,随着屈曲角度的增加,胫骨平台后外侧会产生更大的应力,因此早期应避免90°屈曲的负重训练动作(如上下楼),在伸直或微屈位的负重训练是安全的,同时还要纠正患者因害怕患肢负重而产生的异常行走模式。
本次研究尚有很多不足,如样本量较小、随访时间短等,我们将在今后的研究中进行更加全面的分析。
OWHTO是一种有效、安全的治疗膝关节内侧间室骨关节炎的手术方式,更适合年纪较轻、较为活跃的人群,优势明显、术后并发症少,早期开展积极的康复训练可以达到满意的效果。针对不同的年龄阶段、活动能力,我们建议提供更加个性合理化的康复方案。

