经B超探讨新型冠状病毒肺炎对脾脏的影响
谢丽霞,林苑兰
(广州医科大学附属市八医院,广东 广州 510060)
新型冠状病毒肺炎(COVID-19)是一种由新型冠状病毒感染引起的呼吸道传染病[1]。国家疾病预防控制中心将其纳入“乙类”传染病,采取“甲类”传染病防控措施[2-3]。COVID-19主要经呼吸道飞沫和密切接触传播,人群普遍易感,以发热、干咳、乏力为主要临床表现[4]。根据COVID-19目前尸检和穿刺组织病理观察结果显示,COVID-19累及多种脏器,如心、肝、肺、肾、脾、胆囊、脑组织等,多数COVID-19患者预后良好,少数可能病情危重[4]。部分治愈后出院的COVID-19患者再复查时核酸检测呈阳性[5-6],尽管目前没有证据表明核酸复阳患者仍具有传染性[7-8],但治愈出院时新型冠状病毒感染累及的脏器功能是否均已恢复仍有待于进一步研究。本研究通过B超检测COVID-19治愈后1个月返院复查患者的脾脏大小,旨在评估COVID-19对脾脏大小的影响。
1 资料与方法
1.1资料
1.1.1一般资料 选取2020年1月1至3月30日本院定点收治的COVID-19确诊患者90例作为观察组,其中普通型79例,重型11例;选取同期年龄相匹配的健康体检者60例作为对照组。观察组患者中男39例,女51例;年龄20~78岁。参照COVID-19诊疗方案(试行第七版)[4]均经核酸检测及临床影像学检查确诊及分型,经治疗后符合出院标准予以办理出院,出院后1个月返回本院行门诊复查。对照组研究对象中男27例,女33例;年龄20~72岁。
1.1.2观察组纳入标准 (1)核酸检测为阴性;(2)无呼吸道症状,且血常规正常;(3)无乙型肝炎、肝硬化或血液系统疾病;(4)无血吸虫及肿瘤病史。
1.2方法
1.2.1脾脏的B超检测 2组研究对象均经B超检查,常规测量为左肋间斜切,常规检查为患者取右侧卧位或平卧位,测量脾脏厚径、肋下长径及脾脏最大长径。仪器为GEVividE95彩色超声诊断仪,探头频率为3.5 MHz。
1.2.2观察指标 比较2组患者脾脏大小的差异。
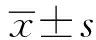
2 结 果
2.1观察组与对照组研究对象脾脏大小比较 观察组患者脾脏长度、厚度与对照组比较,差异均有统计学意义(P<0.05)。观察组患者年龄与对照比较,差异无统计学意义(P>0.05)。见表1。

表1 观察组与对照组研究对象脾脏大小比较
2.2观察组普通型与重型患者脾脏大小比较 观察组普通型与重型肺炎患者脾脏厚度、长度均明显低于对照组,差异均有统计学意义(P<0.05);普通型患者脾脏厚度、长度与重型比较,,差异无统计学意义(P>0.05)。见表2。

表2 观察组普通型与重型患者脾脏大小比较
3 讨 论
脾脏是人体最大的淋巴器官,也是一个重要的免疫器官。在临床上继发性脾脏肿大较为常见,常继发于慢性乙型肝炎[9]、肝硬化[10]、血小板减少性紫癜[11]、慢性粒细胞白血病[12]等。脾功能亢进常伴脾脏肿大,导致一系或多系血细胞减少[13]。然而,继发脾脏缩小的疾病少见文献报道。有趣的是,COVID-19患者尸检结果显示,脾脏明显缩小,淋巴细胞数量明显减少,脾脏内巨噬细胞增生,骨髓三系细胞数量减少[4],但其机制尚不明确。
本研究纳入90例COVID-19患者及60例健康体检者,经B超探讨了COVID-19对脾脏大小的影响。结果显示,与健康体检者比较,COVID-19患者脾脏厚度、长度均明显缩小;同时,不管是普通型患者还是重型患者,其脾脏厚度、长度均明显小于健康体检者。此外,重型患者脾脏厚度小于普通型肺炎患者,可能因纳入重型患者样本量偏小的原因,二者差异未显示出统计学意义。表明感染新型冠状病毒后脾脏受累,脾脏大小可能与受累严重程度相关。脾脏缩小的发生发展机制可能与脾脏内淋巴细胞数量减少、灶性出血坏死及巨噬细胞吞噬有关,最终导致脾脏缩小,与COVID-19患者尸检报告[4]较为相符。此外,本研究纳入的COVID-19患者排除了基础疾病对脾脏大小的影响,在临床表现与健康者相比无异常,血常规检查表明三系血细胞也均正常,处于治疗后康复期,但其脾脏仍小于健康者,提示脾脏缩小可能是机体自我调节修复的一种过程,但是否为最终结局,尚有待于后续更长时间的随访进行验证。COVID-19累及的脾脏是否能在更长的康复时间内恢复至感染前的大小及功能,仍有待于长时间随访。
总之,COVID-19累及脾脏,使脾脏缩小,B超检查有助于评估脾脏在新冠病毒感染后的累及情况及恢复情况。

