布托啡诺与舒芬太尼硬膜外分娩镇痛应用效果比较
梁少玲 朱咏仪 宗银东

摘要:目的 比较布托啡诺与舒芬太尼在硬膜外分娩镇痛的应用效果。方法 选择本院2019年10月~2020年10月自愿选择要求实施硬膜外分娩镇痛的初产妇60例,年龄20~40岁,BMI18~35kg/m2,ASAI~Ⅱ级,孕周≥37周,采用随机数字表分为布托啡诺组(B组)和舒芬太尼组(S组),每组30例。B组产妇在宫口开至约2cm时,给予0.3mg/ml布托啡诺复合0.075%盐酸罗哌卡因行患者自控硬膜外镇痛(PCEA)。S组产妇给予0.5μg/ml舒芬太尼复合0.075%盐酸罗哌卡因行PCEA。记录两组镇痛前及宫口开全时的VAS评分,镇痛起效时间,第一产程、第二产程时间,记录不良事件:恶心呕吐、低血压、心动过缓、皮肤瘙痒、下肢麻木等情况,分娩结局及新生儿Apgar评分。结果 宫口开全时B组的VAS评分低于S组(P<0.05),B组的镇痛起效时间及第一产程时间比S组短(P<0.05),两组的镇痛前VAS评分及不同时段的Ramsay镇静评分、第二产程时间差异、不良反应发生率、分娩结局及新生儿评分比较差异无统计学意义(P>0.05)。结论布托啡诺用于硬膜外分娩镇痛能减轻疼痛,缩短第一产程。
分娩镇痛是促进产妇快速康复,首选硬膜外镇痛法[1]。常用椎管内局部麻醉药复合镇痛药进行镇痛,镇痛药以阿片受体激动药为主,如舒芬太尼[2]。布托啡诺作为新型阿片类受体激动-拮抗剂,主要激动κ受体,对μ受体具有激动和拮抗双重作用[3]。现探讨布托啡诺与舒芬太尼硬膜外分娩镇痛应用效果,为临床应用提供参考。
1.資料与方法
1.1一般资料
选择本院2019年10月~2020年10月自愿选择要求实施硬膜外分娩镇痛的初产妇60例,年龄24~40(31.813.67)岁,ASAI~Ⅱ级,孕周≥37(38.250.91)周,宫口开大(3.00.5)cm,采用随机数字表分为布托啡诺组(B组)和舒芬太尼组(S组),每组30例。B组产妇给予0.02mg/ml布托啡诺复合0.075%盐酸罗哌卡因行患者自控硬膜外镇痛(PCEA)。S组产妇给予0.5μg/ml舒芬太尼复合0.075%盐酸罗哌卡因行PCEA。无产科及椎管内麻醉禁忌症。排查标准:产科并发症,内科疾病,椎管内麻醉失败,分娩镇痛后半小时宫口开全者。
1.2麻醉方法
镇痛开始前常规静脉留置针开放静脉,监测产妇心率、血压、血氧饱和度、胎儿胎心监测。当产妇宫口开至2~3cm,于L2-3间隙行硬膜外穿刺,成功后向头侧置管4cm并固定,平卧后回抽无血及脑脊液后给予1%利多卡因3ml试验量,观察5min无腰麻及局麻药中毒反应后,给予提前各组配置后的混合液8ml,随后接硬膜外输液泵以6~8ml/h持续泵注,产妇PCA剂量为5ml,设置时间为20min,直至宫口开全停药,分娩后拔除硬膜外导管。
1.3观察指标:(1)记录两组产妇的年龄、孕周、注药前、注药后0,5,10,30,60min及宫口开全时产妇心率、血压、血压饱和度、胎心率。(2)记录镇痛前及宫口开全时的VAS评分,判定疼痛程度:0~10分,0分为无疼痛,10分为难以忍受的疼痛,同时记录Ramsay镇静评分:0~6分,1分为不安静,烦躁;2分为安静合作;3分为嗜睡,能听从指令;4分为睡眠状态,但可唤醒;5分为呼吸反应迟钝;6分为深睡状态,其中2-4分镇静满意,5-6分镇静过度。(3)记录镇痛起效时间(硬膜外首次注射至VAS评分≤3分)。(3)记录第一产程、第二产程时间。(4)记录不良事件:恶心呕吐、低血压、心动过缓、皮肤瘙痒、下肢麻木等情况等。(5)记录分娩结局及新生儿Apgar评分。
1.4统计学方法 采用SPSS26.0统计软件进行统计学处理,计量资料采用Kolmogorov-Smirnov和Shapiro-Wilk方法进行正态性检验,满足正态分布的计量资料以均数±标准差( )表示,两组别之间的差异比较采用独立样本t检验;不满足正态分布检验,采用秩和检验;分类计数资料以百分比(%)表示,不同组别之间的差异采用卡方(2)检验或校正卡方检验进行检验。P<0.05为差异有统计学意义。
2.结果
2.1一般资料
两组产妇的年龄、孕周比较差异无统计学意义(P>0.05)。产妇注药前、注药后0,5,10,30,60min及宫口开全时产妇心率、血压、血压饱和度、胎心率组间比较差异无统计学意义(P>0.05)。
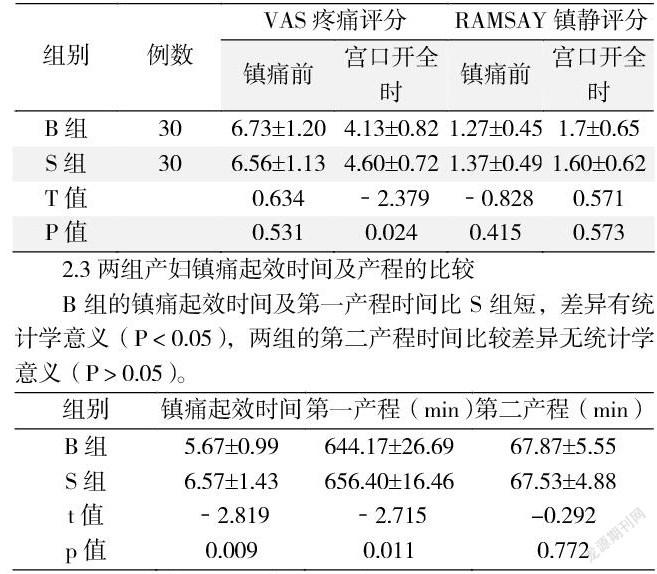
2.2 两组镇痛及镇静评分
宫口开全时B组的VAS评分低于S组,差异有统计学意义(P<0.05)。两组的镇痛前VAS评分及不同时段的Ramsay镇静评分差异无统计学意义(P>0.05)。
2.3两组产妇镇痛起效时间及产程的比较
B组的镇痛起效时间及第一产程时间比S组短,差异有统计学意义(P<0.05),两组的第二产程时间比较差异无统计学意义(P>0.05)。
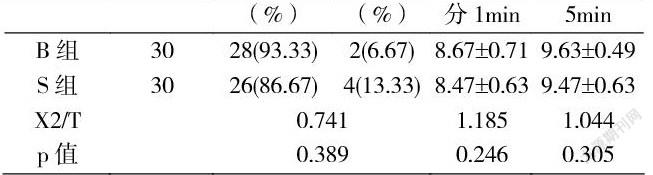
2.4两组产妇不良反应情况比较
两组产妇的不良反应发生率,卡方值2.783,P值0.095,比较差异无统计学意义(P>0.05)。
2.5两组产妇分娩结局及新生儿评分比较(n%)
两组的分娩结局及新生儿评分比较差异无统计学意义(P>0.05)。
3.讨论
目前,已有大量临床研究及荟萃分析表明,潜伏期开始椎管内镇痛并不增加剖宫产率,也不延长第一产程。因此,不再以产妇宫口大小作为分娩镇痛开始的时机,产妇进入产房后只要有镇痛需求即可实施[4],这与2017年发表《中国产科麻醉专家共识》相一致[5]。我院作为综合性医院,实施分娩镇痛的时机多为患者自愿选择的时间或产程潜伏期时进行,也有助于减轻患者分娩疼痛。
布托啡诺作为新一代的阿片受体激动-拮抗剂,对阿片受体作用具有差异性,拥有不同于以往阿片类药物的特点,也被广泛应用分娩镇痛中,减轻产妇疼痛程度及延长产妇的镇静时间,不对新生儿造成有害影响,产妇及新生儿并未要求相应的拮抗药物或呼吸支持治疗[6]。本次研究中,产妇宫口开全时布托啡诺组的VAS评分低于舒芬太尼组,布托啡诺组的镇痛起效时间及第一产程时间比舒芬太尼组短,差异有统计学意义,表明了布托啡诺用于硬膜外分娩镇痛能减轻疼痛,缩短第一产程,这与于雅卉等[7]的meta分析结论是相符的。本研究中布托啡诺的剂量使用单一,得出结果布托啡诺组和舒芬太尼组的产妇不良反应、分娩结局、新生儿评分比较差异无统计学意义,但王朝辉等[8]针对剖宫产术后镇痛的研究结果却表明布托啡诺不良反应的发生率呈剂量依赖性,会随用药剂量的增加而升高。本研究的不足之处在于样本量不大,存在一定的局限性,下一步需扩大样本量,增加不同比较组,进一步完善研究设计。基金号:广州市加速康复腹部外科重点实验室(201905010004)
References:
[1]刘国成与蔺莉, 产科快速康复临床路径专家共识. 现代妇产科进展, 2020. 29(08): 第561-567页.
[2]刘梅与侯玉萍, 镇痛分娩临床应用的研究进展. 医学综述, 2019. 25(24): 第4960-4964页.
[3]Chang, W. and H. Li, Anesthetic efficacy of propofol combined butorphanol in laparoscopic surgery for ectopic pregnancy A protocol of systematic review and meta-analysis. 2020.
[4]沈晓凤与姚尚龙, 分娩镇痛专家共识(2016版). 临床麻醉学杂志, 2016. 32(08): 第816-818页.
[5]张瑾等, 《中国产科麻醉专家共识(2017)》解读. 河北医科大学学报, 2019. 40(2): 第128-132页.
[6]佟鑫等, 酒石酸布托啡诺在临床麻醉中的应用进展. 国际麻醉学与复苏杂志, 2020(12): 第1177-1181页.
[7]于雅卉, 闫园园与冯欣, 布托啡诺在硬膜外镇痛分娩中的有效性和安全性:Meta分析. 中国临床药理学杂志, 2020. 36(14): 第2140-2143页.
[8]王朝辉等, 持续背景输注不同剂量酒石酸布托啡诺对疤痕子宫产妇再次剖宫产术后疼痛的效果. 临床麻醉学杂志, 2020. 36(7): 第656-659页.
项目名称:右美托咪啶防止椎管内麻醉致孕产妇围麻醉期寒颤机制
项目编号:B2020008

