上皮性卵巢癌患者外周血中NLR、PLR、MLR水平在临床诊断中的价值
马少寒,鲍晓敏,祖逸峥,王 芳,李茹月,高璐璐,胡燕玲,马晓玲,哈春芳
卵巢癌是常见的女性生殖道恶性肿瘤之一,发病率仅次于子宫颈癌和子宫内膜癌,但其死亡率居于首位,已严重威胁到了女性的生命健康[1]。由于卵巢癌发病极为隐匿,早期缺乏显著的临床表现和有效的筛查策略,约有70%的患者被发现时已经是晚期[2]。尽管在治疗和诊断上已有了巨大的进步,但晚期的预后仍然很差,10年生存率仅为5%~21%,这已经成为目前众多妇科肿瘤医生面临的最棘手的问题之一[3]。近年来随着研究的不断深入,发现炎症与恶性肿瘤的发生、发展有着紧密的联系。为此,本文回顾性地分析我院收治的74例上皮性卵巢癌患者的术前外周血中性粒细胞/淋巴细胞比值(NLR)、血小板/淋巴细胞比值(PLR)、单核细胞/淋巴细胞比值(MLR)等炎症指标,探讨其在上皮性卵巢癌中的临床诊断价值。
1 资料与方法
1.1 一般资料:选取2019年1月-2021年1月就诊于宁夏医科大学总医院妇科被诊断为上皮性卵巢癌患者74例作为A组,年龄26~78岁,平均年龄(51.03±12.40)岁;良性卵巢肿瘤患者30例作为B组,年龄23~73岁,平均年龄(47.40±12.35)岁;健康体检女性30例作为C组,年龄25~75岁,平均年龄(51.60±12.16)岁。其中上皮性卵巢癌及良性卵巢肿瘤患者术后均经我院病理组织学检查确诊。上述3组研究对象年龄差异无统计学意义(P>0.05)。
1.2 诊断标准:纳入标准,即:①术后经病理组织学确诊的上皮性卵巢癌及良性卵巢肿瘤患者和门诊健康体检的女性;②临床资料完整。排除标准:①合并其他恶性肿瘤;②合并急、慢性感染,自身免疫性疾病,血液系统疾病,严重肝肾损伤,传染病及妊娠;③临床资料不完整。
1.3 观察指标:炎症指标,即NLR、PLR、MLR。

2 结果
2.1 3组患者外周血NLR、PLR、MLR水平的比较:A组NLR水平均高于B组与C组,差异有统计学意义(F=10.27,P<0.05);B组与C组之间比较,差异无统计学意义(P>0.05)。A组PLR水平高于B组与C组,差异有统计学意义(F=11.39,P<0.05);B组与C组之间比较,差异无统计学意义(P>0.05)。A组MLR水平高于B组与C组,差异有统计学意义(F=10.35,P<0.05);B组与C组之间比较,差异无统计学意义(P>0.05),见表1。
表1 3组患者外周血NLR、PLR、MLR水平的比较
2.2 术前外周血NLR、PLR、MLR单一及联合诊断上皮性卵巢癌的临床价值比较:以良性卵巢肿瘤为参照组,术前外周血NLR、PLR、MLR单一及联合诊断上皮性卵巢癌的ROC曲线下面积分别为0.670(95%CI:0.550~0.791)、0.699(95%CI:0.591~0.806)、0.743(95%CI:0.633~0.854)、0.790(95%CI:0.702~0.878),其中NLR+PLR+MLR联合诊断的AUC最大,联合诊断效率优于单一诊断。
2.3 术前外周血NLR、PLR、MLR单一及联合诊断上皮性卵巢癌敏感性、特异性、准确性的比较:术前外周血NLR、PLR、MLR、NLR+PLR+MLR诊断上皮性卵巢癌界值分别为1.6、219.12、0.25、0.62。NLR的敏感性最高,为81.08%;PLR的特异性最高,为100%;NLR+PLR+MLR联合诊断AUC及准确性分别为0.790(95%CI:0.702~0.878)、49.03%,见表2。
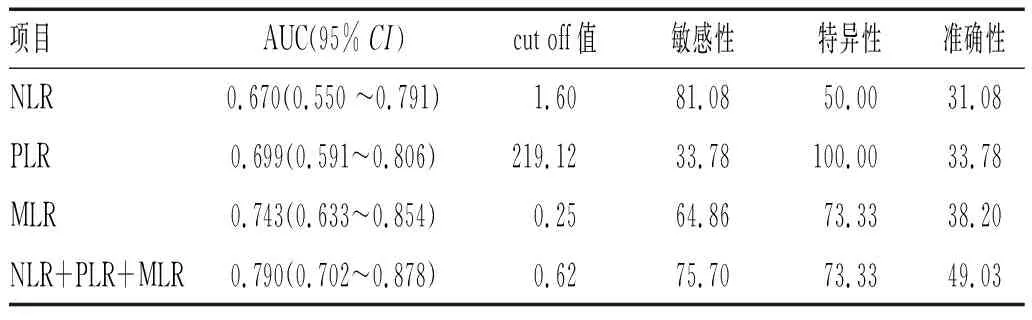
表2 术前外周血NLR、PLR、MLR单一及联合诊断上皮性卵巢癌敏感性、特异性、准确性的比较
3 讨论
卵巢癌是女性恶性肿瘤死亡的第5大原因[4]。目前全世界每年约有238 700例卵巢癌新发病例和151 900例死亡病例[5]。世界上约有70%的卵巢癌患者是在晚期确诊的,这也是卵巢癌患者死亡率高及预后差的主要原因。有研究显示[6],及早发现早期卵巢癌,其术后联合化疗后的生存率可高达90%。因此,卵巢癌患者如果能够及早地被发现并得到规范的诊治,其生存率会有一定提高。
肿瘤标记物中 CA125是上皮性卵巢癌较为理想的血清学指标,在诊断上皮性卵巢癌中最常用[7],其灵敏度高但特异度低,且为非常规的筛查项目,故寻找新的卵巢癌诊断方法成为目前研究热点。炎症被认为是肿瘤的第7大特征。国内外研究表明,炎症与肿瘤的发生发展有着密不可分的联系,炎症微环境可促进肿瘤细胞增殖并诱导肿瘤血管生成,促进肿瘤细胞免疫逃逸以及肿瘤细胞侵袭和迁移[8-9]。人体全身炎症反应可导致恶性肿瘤患者的免疫功能低下,使外周血淋巴细胞的数量减少并造成免疫缺陷,同时也可使肿瘤微环境中中性粒细胞和单核细胞增多。而血小板在炎症发展过程中,可干扰正常白细胞生物学功能和炎症信号通路,在肿瘤进展过程中起着促进的作用[10-11]。术前外周血NLR、PLR、MLR作为机体炎症反应最直接的生物标记物,与众多恶性肿瘤的诊断及预后有关,被认为是各种恶性肿瘤最为经济的潜在替代生物标记物,目前已经被广泛应用于卵巢癌、食管癌、胃癌、胰腺癌、结直肠癌、乳腺癌等恶性肿瘤中[11-15]。
许多研究[11,16]指出了外周血NLR、PLR、MLR在良恶性卵巢肿瘤之间的差异,发现上皮性卵巢癌患者术前外周血NLR、PLR、MLR均较良性卵巢肿瘤高,这与本研究的结果一致(P<0.05),提示这3项炎症指标在卵巢癌的诊断方面具有一定的临床价值。NLR的敏感性最高,为81.08%,但特异性(50.00%)及准确性(31.08%)明显低于其余炎症指标,这说明NLR单独诊断卵巢癌漏诊率低,但存在误诊率;而PLR特异性最高,为100%,但敏感性(33.78%)及准确性(33.78%)明显低于其余炎症指标,这说明PLR可能是上皮性卵巢癌患者较好的诊断指标,可明显降低卵巢癌的误诊率。NLR+PLR+MLR三者联合诊断虽然敏感性、特异性方面稍逊色,但其准确性优于单独诊断,而且通过ROC曲线发现其AUC为最高,这也就说明了NLR+PLR+MLR联合诊断最为有效,将会最大程度地提高上皮性卵巢癌的诊断效率,降低漏诊率。但由于NLR、PLR、MLR属于炎症指标,易受其他感染因素的影响,因此应用该炎症指标前需注意对病例进行严格筛选。

