肝癌破裂出血在非肝硬化与肝硬化患者中的临床特点分析
陈刚红,钱光煜,马学强,程飞永,陈铁炯,江克翔
(诸暨市人民医院肝胆外科 浙江 诸暨 311800)
原发性肝癌是世界上第3 位的肿瘤致死原因,每年世界上大约有70 万的患者死于肝癌。原发性肝癌是目前我国第4 位的常见恶性肿瘤及第3 位的肿瘤致死病因,严重威胁我国人民的生命和健康。自发性肝癌破裂出血是肝癌患者死亡的第3 位原因,仅次于肝癌进展及肝功能衰竭[1]。自发性肝癌破裂出血发病急,进展快,未及时诊治,病死率高,文献报道,自发性肝癌破裂出血病死率为25%~75%[2]。能否早期诊断是诊治关键。肝癌破裂出血临床表现右上腹痛、休克症状、腹腔积液等症状,在既往无肝炎、肝硬化,血流动力学不稳定患者诊断比较困难,本研究通过非肝硬化患者自发性肝癌破裂出血中的临床表现,旨在提高非肝硬化患者肝癌破裂出血的诊断及时率。
1.资料与方法
1.1 一般资料
回顾分析2017 年1 月—2019 年12 月浙江绍兴文理学院附属诸暨市人民医院接受治疗的44 例自发性肝癌破裂出血患者临床资料。临床表现为右上腹痛剧痛,多数患者伴有心率增快,血压下降等休克症状,经生化,腹腔穿刺、肿瘤指标及CT、MR 诊断肝癌破裂出血,同时排除转移性肿瘤病史。患者知情同意并获得医院伦理委员会批准(伦理批号:2020N0.06)。
1.2 方法
治疗方案包括保守治疗:绝对卧床、液体复苏、输血止血,纠正凝血功能、改善肝功能等方法;介入治疗:术前予止血、扩容等治疗,急诊性TAE,局部麻醉后行右股动脉Seldinger 法穿刺,肝动脉动脉造影显示肝左/右叶异常染色,并可见造影剂外溢,提示出血,将碘油及明胶海绵颗粒注入肿瘤滋养动脉,造影复查造影剂外溢情况消失;手术治疗:大多数采用开腹手术治疗,根据肝癌部位及术中肿瘤情况采用开腹手术治疗,1 例左外叶肝癌破裂出血术前先行TAE 控制出血,再行腹腔镜左肝外叶切除。术后通过电话、微信、门诊随访,随访内容包括血常规、肝肾功能、AFP、CT、MR 等影像学检查提示新发肿瘤,诊断为肿瘤复发或转移,同时排除其他部位原发肿瘤,术后第1 年1 ~3 个月随访1 次,1 年后3 ~6 个月随访1 次,以患者死亡或2019 年12 月31 日随访时间结束。
1.3 观察指标
肝硬化的诊断根据慢性乙肝防治指南[3],记录两组患者年龄、性别、肿瘤大小、胆红素、AFP、肿瘤破裂部位、Child 分期、治疗方案、30 d 病死率,生存期。
1.4 统计学方法
采用SPSS 22.0 统计分析软件,计量资料以均数±标准差(± s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验。生存分析曲线采用Kaplan-Meier法绘制,组间差异采用Log-rank 检验,P<0.05 为差异有统计学意义。
2.结果
根据患者是否合并肝硬化,分为肝硬化组和非肝硬化组。非肝硬化组10 例、肝硬化组34 例。
2.1 非肝硬化组一般资料
非肝硬化组10 例,其中男性8 例,女性2 例,年龄28 ~70 岁,平均年龄(49.30±13.70)岁;入院时有休克症状3 例,肿瘤大小5 ~14 cm,平均(9.15±3.28)cm;肿瘤破裂位置位于左肝2 例,右肝8 例;Child 分期A 级5 例,B 级5 例,C 级0 例,AFP >2 000 μg/L 2 例,AFP <2 000 μg/L 8 例;入院时胆红素(22.03±10.59)μmol/L;保守治疗2例,TAE治疗5例,手术治疗3例,30 d死亡1例。
2.2 肝硬化组一般资料
肝硬化组34 例,其中男性30 例,女性4 例,年龄40 ~83 岁,平均年龄(62.10±12.30)岁;入院时有休克症状17 例,肿瘤大小2.8 ~21 cm,平均(10.33±4.71)cm;肿瘤破裂位置位于左肝5 例,右肝29 例;Child 分期A 级8 例,B 级19 例,C 级7 例,AFP >2 000 μg/L 10 例,AFP <2 000 μg/L 24 例;入院时胆红素(42.88±39.75)μmol/L;保守治疗23例,TAE治疗8例,手术治疗3例,30 d死亡16例。
2.3 非肝硬化组与肝硬化组临床资料比较
非肝硬化组与肝硬化组相比,两组患者年龄、胆红素差异、肝功能Child 分期、治疗方法、30 d 病死率比较差异有统计学意义(P<0.05);两组患者性别、休克比例、肿瘤大小、肿瘤破裂部位、AFP >2 000 μg/L例数比较差异无统计学意义(P>0.05),见表1。
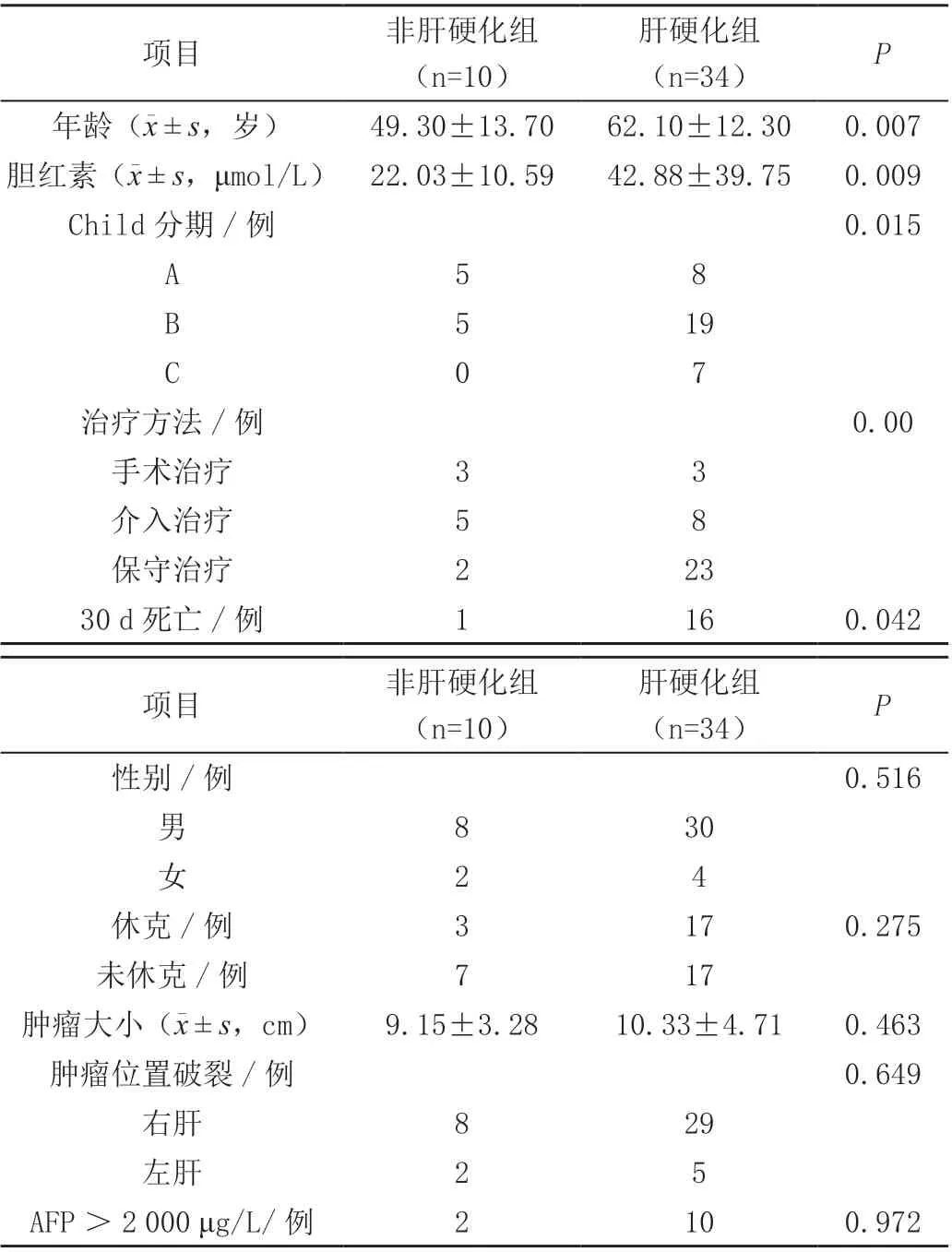
表1 非肝硬化组与肝硬化组临床资料比较
2.4 44 例患者随访
随访时间为1 ~46 个月,肝硬化组生存时间1 ~36 个月,平均(9.26±2.08)个月;非肝硬化组生存时间为1 ~46 个月,平均(31.94±6.7)个月。两组相比差异有统计学意义(P=0.043),见图1。
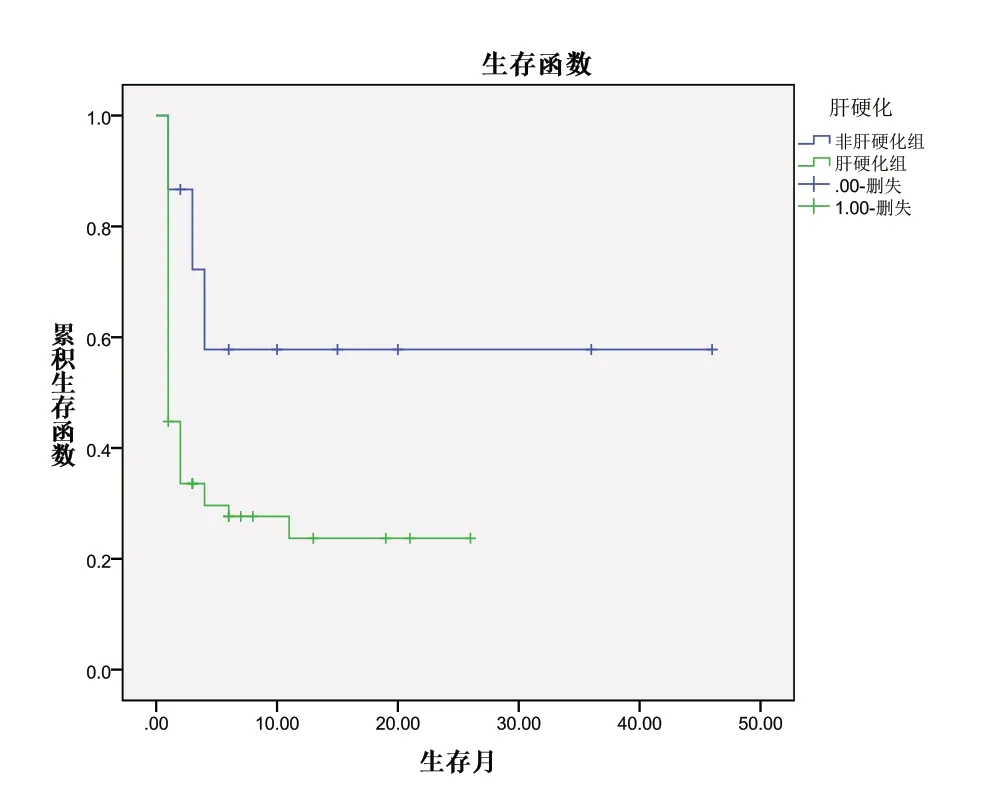
图1 自发性肝癌破裂出血的生存曲线分析
3.讨论
自发性肝癌破裂出血是临床上危急重的情况之一,无外伤病史,常常有失血性休克表现。在我国,肝癌患者常有慢性乙型肝炎及肝硬化病史,85%以上的原发性肝癌有肝硬化的基础。非肝硬化患者中早期诊断、治疗往往比较困难,严重威胁患者的生命安全。本文非肝硬化10 例,占22.73%。自发性肝癌破裂出血在非肝硬化患者中年龄(49.3±13.7)岁,小于肝硬化患者(62.1±12.3)岁,差异有统计学意义(P=0.007),这可能与肝硬化的疾病发展有关,与国外报道相仿[4]。随着肝纤维化加重,患者肝功能逐渐减退,本文显示肝硬化组肝功能总胆红素、Child 分期明显差于非肝硬化,差异有统计学意义(P<0.05)。
一经诊断自发性肝癌破裂出血,纠正休克、止血、维护肝功能是需要首先考虑的问题。目前临床上对于自发性肝癌破裂出血尚无统一的治疗方案,临床上常用的治疗方法有保守治疗、介入治疗(经皮肝动脉栓塞)、急诊肝切除、二期肝切除等方法。保守治疗包括绝对卧床、液体复苏、输血止血,纠正凝血功能、改善肝功能等方法,但是由于原发性肝癌大部分是肝动脉供血,单纯保守治疗效果不佳,一项多中心的研究表明35 例自发性肝癌破裂出血合并失血性休克的患者采用保守治疗,32 例(91%)患者死亡,引起患者30 d 内死亡的原因主要为再出血21 例(65.6%)和肝功能衰竭9 例(28.1%)[5]。因此保守治疗仅仅适用于生命体征平稳或者患者一般情况较差,有肝功能衰竭或者肿瘤晚期不适合介入或手术治疗的患者。本文中肝硬化组采用保守治疗率67.65%(23/34)显著高于非肝硬化组20.00%(2/10)。介入治疗(经皮肝动脉栓塞TAE)目前被公认为肝癌非手术治疗的最常用方法之一,特别对于自发性肝癌破裂出血的患者。自发性肝癌破裂出血患者最重要的治疗目的是阻止继续出血,维持患者生命体征的稳定,TAE 能够有效的达到止血的目的,健侧肝脏体积增大,为根治性手术创造条件。介入治疗为非根治性的治疗,肿瘤仍会进展、复发和转移等情况。急诊手术治疗:对于可切除的患者,肝切除可以切除病灶,止血效果确切,效果优于保守治疗及肝动脉栓塞者[6],但急诊肝切除受到患者一般情况、肝功能、肿瘤分期、血流动力学的稳定性的影响。文献报告,相比较二期肝切除,急诊肝切除住院期间病死率高,手术成功率偏低,因此在有人建议急诊肝切除应该选择肿块较小、位于肝脏表面容易切除且肝功能情况较好的患者[2]。本文中1 例二期手术患者(TAE+腹腔镜左肝外叶切除)患者术后无瘤生存6 个月,至今存活。非肝硬化组采取的治疗方法的比例与肝硬化组差异有统计学意义(P<0.05);肝硬化组手术、介入比例明显高于肝硬化组,非肝硬化组30 d 病死率明显低于肝硬化组,差异均有统计学意义(P<0.05)。
综上所述,肝癌破裂是肝癌潜在的致死性并发症,单纯保守治疗在院病死率极高,因此在最初抢救成功后,应充分评估患者血流动力学、肝功能、全身情况以及肿瘤是否可切除,制订个体化治疗方案。我们认为对于非肝硬化患者,肝肿瘤可切除、首选手术切除,对于Child 分期B 级,血流动力学不稳定、无手术条件的患者,可选择TAE,结合后续评估再选择相应治疗方案,若能行二期手术切除可使生存获益。

