右美托咪定联合骶管阻滞对尿道下裂成形术后患儿苏醒期躁动的影响
戈平(通信作者),李永程,姜鹏,王向东
东莞市妇幼保健院 (广东东莞 523129)
尿道下裂是小儿泌尿外科常见疾病,临床上以手术为主要治疗手段[1]。患儿全身麻醉术后苏醒期躁动的发生率较高,在学龄前儿童较为多见,主要临床表现是烦躁不安、不自主的哭闹、肢体乱动等,严重时可导致气管插管、尿管、静脉输液管道脱落等不良事件的发生,其中,伤口缝线的裂开甚至会危及患儿的围手术期安全,致使患儿家长的满意度降低,给舒适医疗带来严峻挑战[2-4]。虽然苏醒期躁动具有自限性和暂时性,但一旦发生,则会在一定程度上给患儿带来不良心理影响。术后急性疼痛、各种引流管刺激及吸入性麻醉药物等均是苏醒期躁动发生的影响因素。疼痛可能是苏醒期躁动的独立危险因素,但有研究表明,即使采取完善的镇痛措施,患儿仍会出现苏醒期躁动,而右美托咪定具有镇静、镇痛、抗焦虑等作用[5-7]。基于此,本研究探讨右美托咪定联合骶管阻滞对行尿道下裂成形术后患儿苏醒期躁动的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2017年1月至2020年8月于我院择期行尿道下裂成形术的患儿60例,采用随机数字表法分为试验组和对照组,每组30例。试验组年龄(4.35±1.16)岁,体质量(18.24±1.24)kg。对照组年龄(4.48±1.21)岁,体质量(17.71±1.19)kg。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究获得东莞市妇幼保健院医学伦理委员会审核及批准,与患儿家长或监护人详细沟通研究流程并签署临床研究知情同意书,本项目为随机双盲对照研究。
纳入标准:年龄1~6岁;体质量9~30 kg;美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ级;由同一名外科医师主刀完成手术;术前血常规、凝血四项、电解质、肝肾功能、胸部X 线、心电图等检查均无明显异常。排除标准:严重中枢或外周神经系统疾病;严重呼吸、循环系统疾病;术前合并先天性基础疾病;严重肝肾功能障碍或代谢性疾病;脊柱畸形或智力发育异常;右美托咪定、舒芬太尼、罗哌卡因等研究相关药物过敏史;既往有手术史;术前2周出现上呼吸道感染或肺炎。
1.2 方法
1.2.1 麻醉前准备
两组均常规禁固体食物6 h、禁配方奶4 h、禁清流质食物2 h,在送入手术室前0.5 h 在病房开放上肢静脉通路,在手术室门口静脉注射丙泊酚[阿斯利康投资(中国)有限 公 司,注 册 证 号H20130535,规 格50 ml∶500 mg)]2 mg/kg 进行基础麻醉,待患儿入睡后送入手术室,常规监测血压(blood pressure,BP)、心电图(electrocardiogram,ECG)、心率(heart rate,HR)、血氧饱和度(oxygen saturation,SpO2)、呼 吸 频 率(respiratory rate,RR)及 麻 醉 深 度(narcotrend,NT)。
1.2.2 麻醉方法
两组均采用标准化的未插管静脉全身麻醉方案,由同一名不知分组情况的麻醉医师实施麻醉。患儿持续面罩吸氧,氧浓度50%,入室后持续静脉泵注丙泊酚8~12 mg/(kg·h)进行麻醉维持,维持NT 在D2水平。试验组在入室静脉泵注丙泊酚的同时,静脉泵注0.5 μg/kg 右美托咪定(江苏恒瑞医药股份有限公司,国药准字H20090248,规格2 ml∶200 μg),30 min 泵注完毕,对照组泵注等容量0.9%氯化钠注射液。两组均于泵入麻醉维持药物后进行骶管阻滞,患儿采取左侧卧位,常规消毒铺巾,穿刺点为两侧骶骨角连线中点处,针尖与皮肤呈15°夹角,缓慢进针待出现落空感后,使用负压法或阻力消失法确认针尖到达骶管腔,回抽无血、无气、无脑脊液后缓慢注射0.2%罗哌卡因(江苏恒瑞医药股份有限公司,国药准字H20060137,规格10 ml∶100 mg)1 ml/kg,最大容量为15 ml。骶管阻滞后15 min 开始手术。术中根据患儿BP、HR,调整丙泊酚用量,必要时使用血管活性药物。手术结束时停止静脉泵注丙泊酚,将患儿送至麻醉恢复室复苏,由同一名不知分组情况的麻醉护士对患儿进行麻醉复苏,并评估记录复苏情况。
1.3 观察指标
(1)记录两组手术时间、出血量及输液量。(2)记录两组术中丙泊酚使用量、苏醒时间(从进入麻醉恢复室开始到自然睁开眼睛的时间)、麻醉恢复室停留时间(从进入麻醉恢复室开始到离开麻醉恢复室的时间)。(3)记录两组苏醒期躁动评分及躁动发生率(采用5分法进行评估,1分为入睡,2分为清醒、安静配合,3分为急躁、哭闹,4分为哭闹不止、无法安抚,5分为谵妄、惊恐不安,≥3分则定义为发生躁动)、苏醒后15 min FLACC 疼痛评分(F 为表情、L 为肢体动作、A 为行为、CC 为哭闹和可安慰性,每项评分为0~2分,总评分0~10分,分数越高表示疼痛程度越剧烈)。(4)记录两组术中和术后24 h 内心动过缓、低血压、呼吸抑制、恶心、呕吐等不良反应发生率。
1.4 统计学处理
采用SPSS 20.0统计软件进行数据处理,计量资料首先进行正态性检验,正态分布计量资料以±s表示,组间比较采用独立样本t检验,非正态分布计量资料采用中位数(M)和四分位数间距(IQR)表示,采用Mann-WhitneyU检验;计数资料以率表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术时间、出血量及输液量比较
两组手术时间、出血量及输液量比较,差异均无统计学意义(P>0.05),见表1。
表1 两组手术时间、出血量及输液量比较(±s)
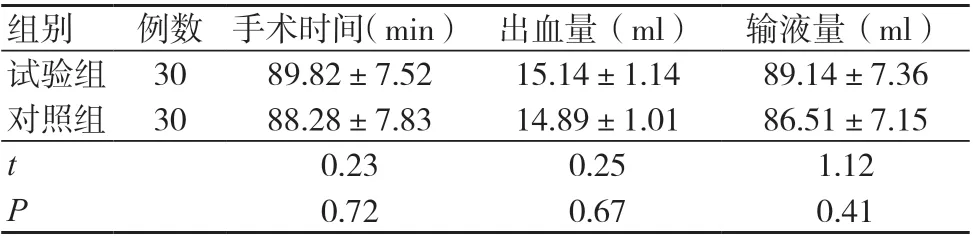
表1 两组手术时间、出血量及输液量比较(±s)
组别 例数 手术时间(min) 出血量(ml) 输液量(ml)试验组 30 89.82±7.52 15.14±1.14 89.14±7.36对照组 30 88.28±7.83 14.89±1.01 86.51±7.15 t 0.23 0.25 1.12 P 0.72 0.67 0.41
2.2 两组术中丙泊酚使用量、苏醒时间及麻醉恢复室停留时间比较
试验组术中丙泊酚使用量少于对照组,苏醒时间及麻醉恢复室停留时间均短于对照组组,差异均有统计学意义(P<0.05),见表2。
表2 两组术中丙泊酚使用量、苏醒时间及麻醉恢复室停留时间比较(±s)
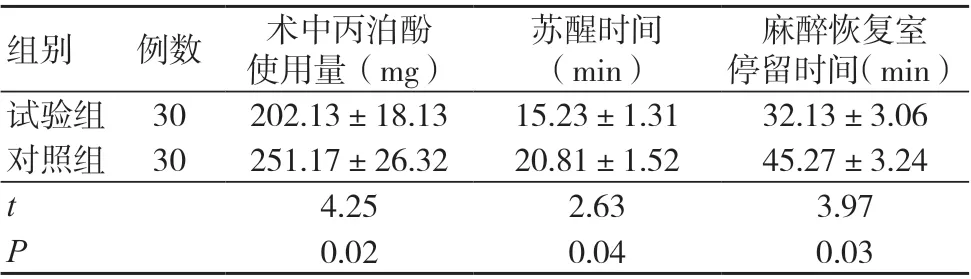
表2 两组术中丙泊酚使用量、苏醒时间及麻醉恢复室停留时间比较(±s)
麻醉恢复室停留时间(min)试验组 30 202.13±18.13 15.23±1.31 32.13±3.06对照组 30 251.17±26.32 20.81±1.52 45.27±3.24 t 4.25 2.63 3.97 P 0.02 0.04 0.03组别 例数 术中丙泊酚使用量(mg)苏醒时间(min)
2.3 两组苏醒期躁动评分及躁动发生率、苏醒后15 min FLACC 疼痛评分比较
试验组苏醒期躁动评分及躁动发生率均低于对照组,差异均有统计学意义(P<0.05);两组苏醒后15 min FLACC疼痛评分比较,差异无统计学意义(P>0.05),见表3。
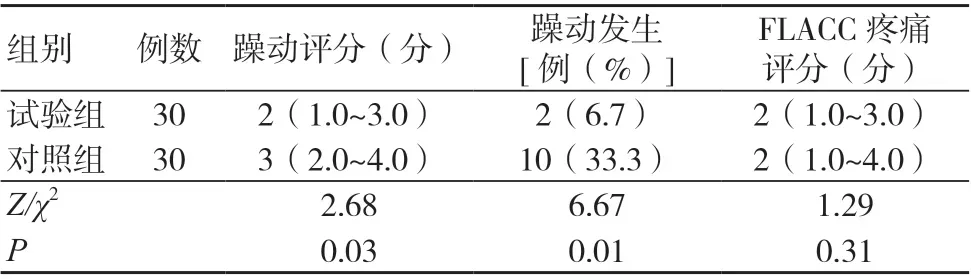
表3 两组苏醒期躁动评分及躁动发生率、苏醒后15 min FLACC 疼痛评分比较
2.4 两组术中和术后24 h 内不良反应发生率比较
两组术中和术后24 h 内均未发生心动过缓、低血压、呼吸抑制、恶心、呕吐等不良反应。
3 讨论
苏醒期躁动是全身麻醉术后的麻醉相关并发症,一般发生在苏醒期内30 min。国内外学者就苏醒期躁动开展了大量临床或基础研究,但至今仍未完全明确苏醒期躁动的发病原因和发生机制,给临床防止苏醒期躁动带来严峻挑战。研究表明,苏醒期躁动一般是多因素共同作用的结果[8-12]。影响苏醒期躁动发生的因素较多,包括年龄、手术类型、麻醉方式、疼痛程度、术前行为及心理因素、吸入麻醉药物、先天易感性等。
疼痛是影响苏醒期躁动发生的独立危险因素,镇痛不完善一直以来被认为是儿童苏醒期躁动的主要原因,尤其对于一些时间比较短的小手术,麻醉性镇痛药物的作用高峰出现在苏醒期之后,可导致躁动发生。手术创伤后手术区域局部有大量炎症因子聚集,炎症因子之间相互作用可导致炎性疼痛,炎性疼痛如果未得到良好控制可出现外周和中枢敏化,复合区域阻滞或其他药物超前镇痛能明显降低围手术期躁动发生率。也有研究表明,即使围手术期疼痛得到有效处理或术后疼痛不存在,但在磁共振或心脏彩超检查过程中,躁动仍然会发生[13]。
本研究结果显示,两组苏醒后15 min FLACC 疼痛评分比较无明显差异,而试验组躁动评分及躁动发生率均低于对照组,提示骶管阻滞能为两组提供良好手术区域镇痛,但即便提供了良好的术区镇痛,仍出现躁动情况,进一步说明躁动发生是多因素作用的结果。试验组丙泊酚用量少于对照组,苏醒时间、麻醉恢复室停留时间均短于对照组。原因可能为,右美托咪定是一种高选择性α2肾上腺素能受体激动剂,α1∶α2受体结合比例为1∶1 620,具有镇静催眠、抗焦虑、抗炎、镇痛、收缩血管、器官保护等作用,对呼吸功能干扰小,引起自然非动眼睡眠,在围手术期有广泛的应用前景[14-15]。本研究中,右美托咪定的良好镇静、镇痛作用一方面可减少丙泊酚使用量,缩短麻醉恢复室停留时间,另一方面可降低躁动发生率,为围手术期安全提供保障。
本研究不足之处是样本量较少且右美托咪定剂量单一,右美托咪定防止苏醒期躁动的临床效果和安全性还需要更大样本量研究进一步证实。
综上所述,右美托咪定联合骶管阻滞能降低尿道下裂成形术后患儿苏醒期躁动评分及躁动发生率,减少术中丙泊酚用量,减轻苏醒后15 min 疼痛程度,缩短苏醒时间及麻醉恢复室停留时间。

