限制性与开放性液体复苏对脓毒性休克患者呼吸力学及氧代谢的影响
贾亚杰,姚 明
(武汉科技大学附属普仁医院 重症医学科, 湖北 武汉 430081)
液体复苏是临床救治脓毒性休克(SS)患者的重要手段。2018年《中国脓毒性/脓毒性休克急诊治疗指南》明确提出早期目标导向治疗(EGDT)的液体复苏方案,为临床治疗指明了目标[1]。目前,在临床实践中,液体复苏治疗时所需补充的液体量尚缺乏明确标准。已有研究表明,限制性液体复苏能够有效改善失血性休克患者的治疗预后[2-3]。对于SS患者,适当的限制性液体复苏方案是否能使患者获益,或者在容量有反应的情况下应一直补充液体?对此问题目前尚无定论。本研究回顾分析了我院收治的SS患者的临床抢救资料,比较两种不同液体复苏方案的效果,以期为临床治疗提供参考,现报告如下。
1 资料与方法
1.1病例选择 选取2018年10月-2020年10月收治的SS患者98例,纳入标准:(1)符合SS诊断标准[1];(2)年龄≥18岁;排除标准:(1)在ICU治疗<72 h或行外科手术治疗、转院、死亡、自动出院患者;(2)临终状态或脑死亡患者;(3)合并肺源性心脏病、瓣膜严重关闭不全等心脏疾病;(4)合并严重高血压;(5)合并心律失常,包括期前收缩、心房颤动等;(4)合并急性肠系膜缺血;(5)合并急性肢体坏死或缺血;(6)妊娠或哺乳期患者。上述患者根据液体复苏方案分为两组:观察组45例,接受限制性液体复苏治疗;对照组53例,接受开放性液体复苏治疗,两组一般资料差异无统计学意义(P>0.05)。见表1。
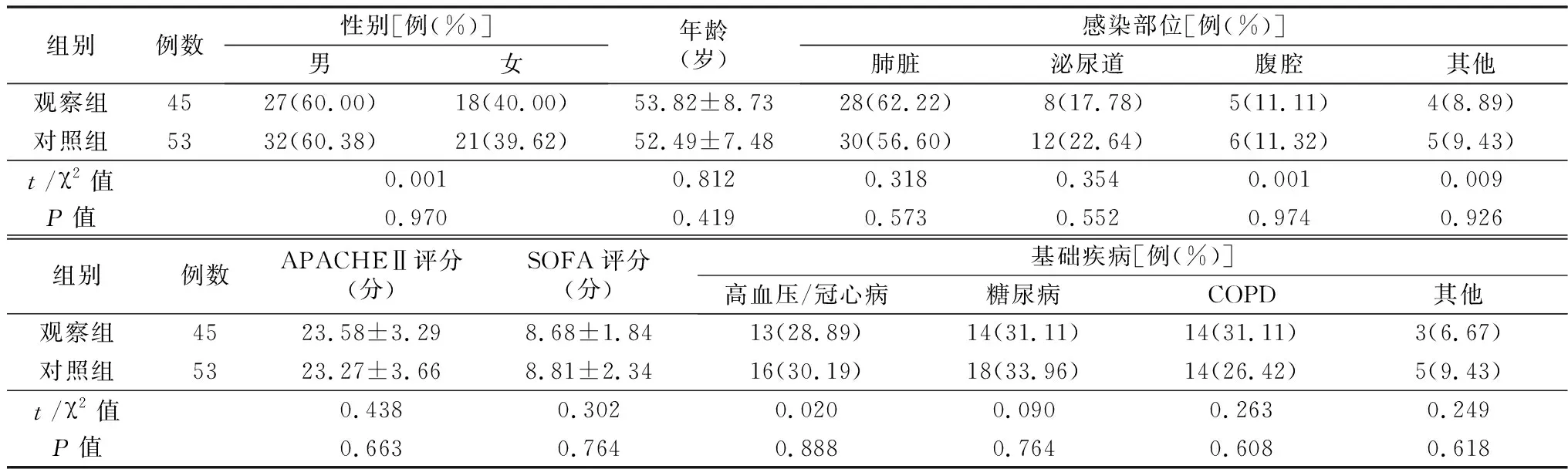
表1 两组一般资料比较
1.2方法 按中华医学会制订的相关指南监测生命体征、给予机械通气治疗、维护器官功能、按病原体与药敏试验结果应用抗生素等,均采用脉搏指示连续心排血量监测系统(PiCCO)进行 血流动力学监测,在出现液体复苏指征时按EGDT 6 h标准方案实施液体复苏治疗,复苏液体采用高渗氯化钠羟乙基淀粉40注射液(上海长征富民金山制药公司生产,国药准字H20041554)。观察组给予限制性液体复苏:以血管外肺水指数(EVLWI)作为参考指标,当ELWI>10时,不管是否仍存在容量反应,均开始加用血管活性药物[去甲肾上腺素:根据患者体质量×3的标准将去甲肾上腺素配置成50 ml溶液,以0.1~1.5 μg/(kg·min)的速度持续泵入]。对照组给予开放性液体复苏:当存在容量反应的情况下持续补液,直至容量无反应时才开始给予血管活性药物(用法用量同观察组)。容量反应标准:CI增加率(△CI)≥15%。
1.3评价方法 检查指标:(1)呼吸力学指标:记录呼吸机的静态肺顺应性(Cst)以及气道阻力数据;(2)氧代谢指标:包括氧消耗(VO2)、氧输送(DO2)、氧合指数(PaO2/FiO2)、血乳酸(Lac)水平,均采用美国Premier3000型全自动血气分析仪检测;(3)血流动力学指标:行PiCCO监测,记录平均动脉压(MAP)、中心静脉压(CVP)、全心射血分数(GEF)、心脏指数(CI);(4)对比两组6 h EGDT达标率、复苏液体量、血管活性药物使用剂量与时间;(5)比较两组机械通气时间、住院时间与28 d病死率。
2 结 果
2.1EVLWI变化 两组治疗前EVLWI差异无统计学意义,治疗后EVLWI均低于治疗前(P<0.05), 但两组差异无统计学意义(P>0.05),见表2。

表2 两组EVLWI比较
2.2呼吸力学指标变化 治疗前,两组呼吸力学指标差异无统计学意义,治疗后观察组Cst高于对照组(P<0.05),见表3。

表3 两组呼吸力学比较
2.3氧代谢指标变化 治疗后,观察组DO2、PaO2/FiO2高于对照组,Lac低于对照组(P<0.05),见表4。

表4 两组氧代谢指标比较
2.4血流动力学指标变化 两组治疗前后血流动力学指标比较差异均无统计学意义(P>0.05),见表5。

表5 两组血流动力学指标比较
2.5药物使用情况 两组6 h EGDT达标率差异无统计学意义(P>0.05);观察组24 h复苏液体量小于对照组,血管活性药物剂量大于对照组,使用时间长于对照组(P<0.05),见表6。

表6 两组血管活性药物使用情况比较
2.6相关分析 24 h复苏液体量与Cst及DO2、PaO2/FiO2均存在负相关(r=-0.632、-0.546、-0.586,均P<0.01)。
2.7预后 观察组机械通气时间、住院时间短于对照组(P<0.05),两组28 d病死率差异无统计学意义(P>0.05),见表7。
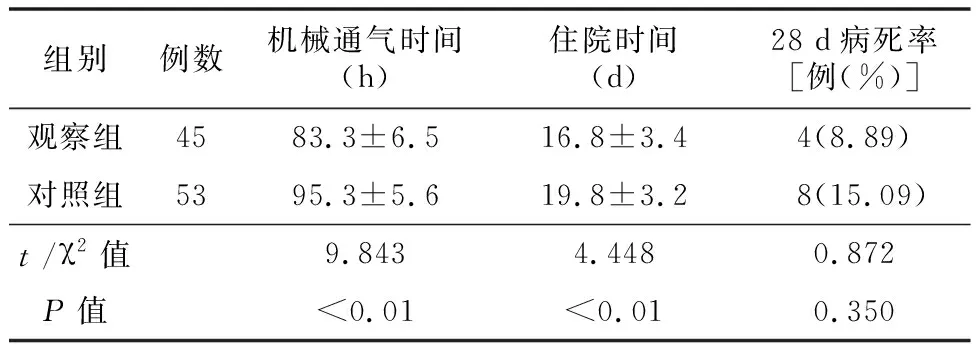
表7 两组治疗情况及预后比较
3 讨 论
SS是严重感染引起的危急重症,其病程进展迅速,治疗难度大。已往临床血流动力学监测数据表明,SS属于分布型休克,表现为全身各部位毛细血管床大量开放,造成有效循环血容量严重不足,因此液体复苏是抢救SS患者的关键环节[4]。虽然近年EGDT标准方案为SS的临床治疗指明了复苏目标,同时PiCCO等先进血流动力学监测技术在临床领域的推广应用,使复苏液体量越来越接受最适宜的容量状态[5-6],但在临床实践中,由于患者个体差异、临床情况的复杂性等干扰,仍难以真正完全实现液体复苏最适宜状态,而是经常会出现液体复苏不足或过多的情况[7-8]。液体复苏不足可能无法纠正休克患者的血管内低容量状态,降低抢救成功率[9-10];而复苏液体量过多同样对患者产生不良影响。研究报道,过多的液体复苏可导致患者发生腹腔间隔室综合征的风险升高,从而增加患者病死率[11-12]。因此,选择适当的液体复苏治疗方案对于改善患者的预后至关重要。
一般而言,限制性液体复苏方案主要应用于失血性休克的治疗,其治疗原则为:在未有效止血的条件下,尽可能限制非血液制剂的输入,将MAP维持在50~70 mmHg, 避免由于大量非血液制剂的输入导致出血加重[13]。已有多项研究证实,限制性液体复苏方案能够提高失血性休克的抢救成功率,改善患者预后[13-14]。由于发病机制与病理变化的差异,SS的救治不适宜采用严格的限制性液体复苏方案,但适当限制液体复苏是否可使SS患者获益,目前尚无定论。在临床抢救工作中探讨不同补液治疗方案对SS患者的影响。本研究结果显示,随着复苏液体量的增多,两组Cst逐渐下降,治疗后观察组Cst高于对照组;两组氧代谢功能也随着复苏液体量的增加而降低,观察组DO2、PaO2/FiO2高于对照组。与开放性液体复苏方案比较,虽然适当的限制性液体复苏方案需要应用更大剂量的血管活性药物以维持循环功能。患者的肺顺应性与氧代谢功能处于更佳状态,对血流动力学并无不良影响,组织灌注水平得以良好维持。肺顺应性是重要的呼吸力学指标,良好的肺顺应性是保障正常呼吸功能的前提条件。肺间质病变、炎症浸润、水肿等均可造成肺顺应性减退,影响氧代谢功能,进而影响全身组织器官氧合的正常进行,诱发或加重器官功能障碍[15]。已有研究报道,SS可引起炎症因子瀑布样释放,导致强烈炎症反应[16]。肺部组织分布着大量毛细微血管,因此极易受到炎症因子的原发或继发攻击,导致毛细微血管内皮细胞受损,血管壁通透性增加,大量血管内容物渗漏至肺间质以及肺泡腔内,造成严重急性肺损伤,诱发呼吸窘迫综合征[17-18]。实施大量液体复苏治疗时,这一过程得以加强,因此患者肺顺应性明显下降,氧代谢功能也随之降低[19]。本研究中相关分析结果也显示,复苏液体量与Cst及DO2、PaO2/FiO2均存在负相关。Ryoo等[20]研究指出,肺顺应性与氧代谢功能是影响SS患者预后的重要因素,提示上述指标的改善可能有助于改善患者的预后。
综上,治疗SS采用限制性液体复苏方案能够改善患者肺顺应性与氧代谢功能,因而对改善预后具有积极作用。由于本研究仅对患者临床资料进行回顾性分析,并非前瞻性随机对照试验,可能存在一定偏倚,还有待以后进行多中心、随机研究进一步验证。

