清热除湿汤治疗湿热型湿疹的临床效果观察
许开武
(甘肃省嘉峪关市中医医院,甘肃735100)
湿疹为常见瘙痒性皮肤病,具有发病率高、易反复发作等特点,临床症状主要为发病区域极度瘙痒,严重影响患者日常生活[1-2]。盐酸左西替利嗪虽可短时间内缓解患者临床症状,但停药后复发率高,整体效果不理想。湿热型为湿疹常见中医证型,中医认为湿热型湿疹由体内湿热毒素所致,治疗应以祛湿解毒为主。清热除湿汤可清热解毒、除湿、祛风止痒,对改善湿热型湿疹患者临床症状应用前景良好[3-4]。基于此,选取本院78例湿热型湿疹患者,分析清热除湿汤治疗湿热型湿疹的临床效果。报道如下。
1 资料与方法
1.1 一般资料 本研究选取本院2019年6月—2020年12月收治的78例湿热型湿疹患者,按照随机数字表法分为试验组(n=39)和对照组(n=39)。对照组:男性17例,女性22例;年龄为23~65岁;平均年龄(38.53±3.21)岁;病程6~20 d,平均病程(13.86±2.35)d。试验组:男性21例,女性18例,年龄为31~68岁;平均年龄(43.81±3.57)岁;病程7~20 d,平均病程(13.01±2.12)d。两组患者的基线资料(性别、年龄、病程)均衡可比(P>0.05)。本研究经医院伦理委员会批准,患者及家属知情同意,并签署知情同意书。
1.2 选取标准 纳入标准:①符合《中国临床皮肤病学》[5]中湿疹西医诊断标准;②符合《中医病证诊断疗效标准》[6]中湿热证诊断标准;③心脏、肝、肾功能检查无异常;④无相关治疗药物过敏史。排除标准:①伴有心脑血管疾病患者;②伴有免疫性疾病患者;③意识不清或有精神疾病患者;④哺乳期或妊娠期患者。
1.3 方法 对照组予以盐酸左西替利嗪口服,5 mg/次,1次/d。试验组予以清热除湿汤治疗,药方组成:生石膏20 g、黄芩10 g、栀子10 g、生地10 g、苦参10 g、白术10 g、荆芥10 g、防风10 g、车前草10 g、茯苓15 g、徐长卿15 g、白鲜皮15 g、生甘草5 g,水煎取汁300 ml,1剂/d,分2次口服,早晚饭后30 min后各1次。两组均持续治疗4周。两组患者在治疗期间不得服用其他药物,忌烟酒,保持良好作息及生活习惯。
1.4 疗效评估标准 中医证候积分为湿疹区严重度指数(EASI)评分与瘙痒程度评分总和。痊愈:治疗4周后,中医证候积分降低>95%;显效:中医证候积分降低60%~95%之间;有效:中医证候积分降低30%~59%;无效:中医证候积分降低<30%。痊愈、显效、有效计入总有效率。
1.5 观察指标 ①临床效果。②比较两组湿疹区严重度指数(EASI)评分与瘙痒程度评分。采用EASI对红肿、皮疹、表皮剥脱等症状严重程度量化评分,0分为无,1分为轻度,2分为中度,3分为重度,总分越高严重程度越高。无瘙痒为0分;偶尔有瘙痒但无需用药为1分;间接性发痒且影响患者睡眠,需药物治疗为2分;剧烈瘙痒并严重影响患者日常工作和生活为3分。③不良反应发生率,记录比较两组腹泻、口干、头晕发生情况。④药效学研究,比较两组治疗前后干扰素-γ(IFN-γ)水平。
1.6 统计学方法 采用SPSS 22.0分析,计量资料采用±s表示,行t检验,计数资料采用%表示,行χ2检验,检验水准α=0.05。
2 结果
2.1 两组临床疗效比较 试验组总有效率(94.87%)高于对照组(76.92%),差异有统计学意义(P<0.05)。见表1。
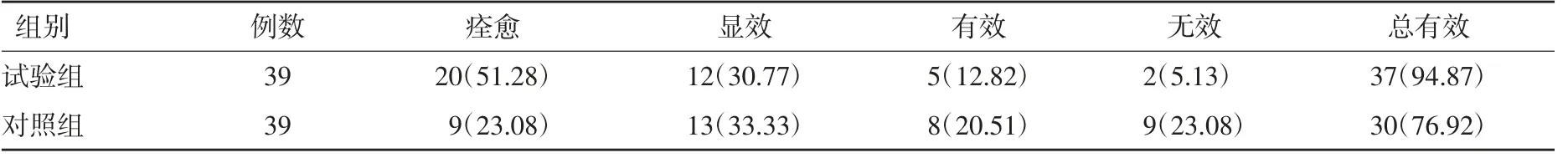
表1 两组临床疗效比较 例(%)
2.2 两组治疗前后EASI评分与瘙痒程度评分比较 治疗前,两组EASI评分与瘙痒程度评分比较无显著差异(P>0.05);治疗后,两组EASI评分与瘙痒程度评分均较治疗前降低,且试验组EASI评分与瘙痒程度评分低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组治疗前后EASI评分与瘙痒程度评分比较(±s) 分
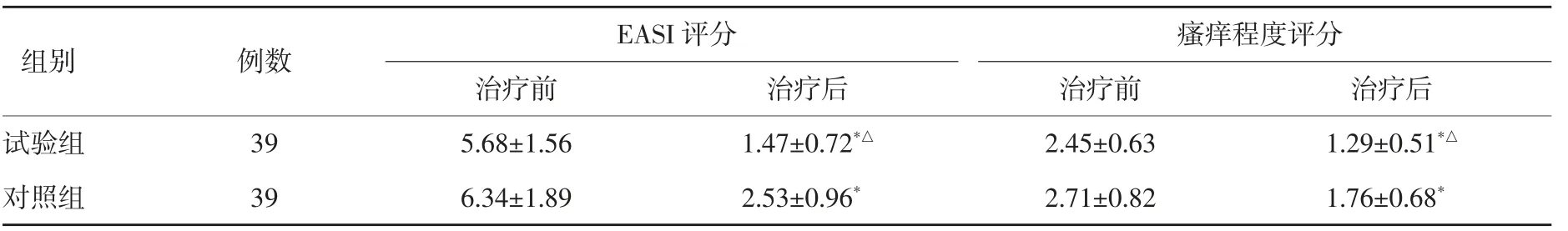
表2 两组治疗前后EASI评分与瘙痒程度评分比较(±s) 分
与治疗前同组比较,*P<0.05;与治疗后对照组比较,△P<0.05
组别 例数试验组对照组39 39 EASI评分治疗前 治疗后5.68±1.56 1.47±0.72*△6.34±1.89 2.53±0.96*瘙痒程度评分治疗前2.45±0.63 2.71±0.82治疗后1.29±0.51*△1.76±0.68*
2.3 两组不良反应发生率比较 试验组不良反应发生率(7.69%)与对照组(17.95%)比较无显著差异(P>0.05)。见表3。

表3 两组不良反应发生率比较 例(%)
2.4 两组治疗前后IFN-γ水平比较 治疗前,两组IFN-γ水平比较无显著差异(P>0.05);治疗后,两组IFN-γ水平均较治疗前降低,且试验组IFN-γ水平较对照组低(P<0.05)。见表4。
表4 两组治疗前后IFN-γ水平比较(±s)pg/ml

表4 两组治疗前后IFN-γ水平比较(±s)pg/ml
与治疗前同组比较,*P<0.05;与治疗后对照组比较,△P<0.05
组别试验组对照组治疗前 治疗后698.12±46.98 471.25±26.71*△687.95±50.03 589.46±30.15*例数39 39
3 讨论
湿疹是由皮肤产生皮损并引发过敏性炎症的瘙痒性皮肤病,过敏体质人群居多,无显著发病季节,但多在冬季复发[7-9]。近几年湿疹发生率呈现明显增加的趋势,生活环境的改变、化学制品的大量使用及过快的生活节奏导致人们精神长期处于紧张状态,饮食结构出现一定程度改变,作息紊乱、吸烟酗酒等不良饮食和生活习惯导致适湿疹发生率进一步增加。红疹、局部瘙痒等症状是湿疹的主要表现,对患者身心健康造成不良影响,如不积极治疗或治疗不当则会进一步加重病情,严重者可导致红皮病等后果,威胁患者生命安全。常规西药多以盐酸左西替利嗪进行治疗,可缓解患者过敏等临床症状,短期虽有一定成效,但具有复发率高等不足,难以达到预期效果。
中医认为湿热型湿疹是由禀赋不足、体内湿气氤氲、内生湿热所致,治则清热除湿止痒。清热除湿汤中生石膏性大寒,味辛、甘,归肺、胃经,具有清热泻火、除烦止渴、收敛生肌之功效;黄芩性寒,味苦,具有清热凉血、祛湿解毒之功效;防风性微温,味辛、甘,有清热燥湿、止痛止痒之功效;栀子性寒,味苦,归心、肺、三焦经,可清热泻火、除烦利尿、清热解毒;生地味甘、苦,性寒,归心、肝、肾经,可清热凉血、养阴生津;白术性温,味甘、苦,归脾经、胃经,有益气健脾、燥湿利水之功效;车前草性寒,味甘,归肝、肾、肺、小肠经,可清热解毒、祛痰凉血;茯苓性平,味甘、淡,归心、肺、脾、肾经,可清热利湿、健脾益气;徐长卿性温,味辛,归肝经、胃经,可行气通络、除风化湿;白鲜皮性寒,味苦,归脾、胃经,可清热祛湿、清凉解毒;苦参性寒,味苦,可减上焦之火;荆芥性微温,味辛,可清热解毒、除湿止痒;生甘草能调和众药,共奏清热祛湿、解毒止痒作用[10]。本研究针对湿热型湿疹患者采取清热除湿汤治疗,结果显示,试验组总有效率(94.87%)高于对照组(76.92%)(P<0.05),说明该治疗方案可提高临床效果。
本研究数据显示,治疗后,两组EASI评分与瘙痒程度评分均较治疗前降低,且试验组EASI评分与瘙痒程度评分低于对照组(P<0.05),进一步证实清热除湿汤可有效降低湿热型湿疹患者的皮损面积,减缓瘙痒。分析原因在于清热除湿汤中黄芩含黄酮类化合物,对皮肤真菌有抑制作用,可提升免疫细胞功能;苦参由多种生物碱组成,通过水煎可起到抑制皮肤真菌的作用;白鲜皮中含有黄柏酮、白鲜碱等化学成分,可缓解湿热型湿疹患者体内细胞失衡状态,强化肌体免疫能力,改善皮损症状。经进一步研究发现,试验组不良反应发生率7.69%与对照组17.95%比较无显著差异(P>0.05),提示该用药安全性较高。此外,药效学研究结果显示,治疗后,两组IFN-γ水平均较治疗前降低,且试验组IFN-γ水平较对照组低(P<0.05)。清热除湿汤中生甘草对抗过敏及抗炎有显著效果,白鲜皮有抗炎和减缓发型变态反应的作用,联合应用可强化药理学效果,加快疾病改善。
综上所述,采用清热除湿汤治疗湿热型湿疹患者可提高临床效果,减轻临床症状和病情严重程度,且药效学良好,值得临床推广应用。

