SW-9000与IOL Master 500测量眼轴和前房深度及角膜曲率比较
李 岩,李国保,谌 慧
•KEYWORDS:SW-9000; IOL Master 500; axial length; anterior chamber depth; corneal curvature; agreement
0引言
准确评估角膜曲率(corneal curvature, K)、前房深度(anterior chamber depth, ACD)和眼轴长度(axial length, AL)对于临床眼病的诊断、治疗以及手术决策具有非常重要的意义,尤其是对于白内障及近视患者术后视力的提高及视觉质量的改善至关重要[1-5]。在临床中,为了获取更为可靠的生物学参数,各类设计先进的检查设备不断问世。1999年研发出了第一台基于部分相干干涉测量技术(partial coherence interferometry, PCI)的生物测量仪IOL Master,并成为人工晶状体屈光度测量的“金标准”[1-2]。IOL Master 500是目前临床使用最为广泛的光学生物测量仪,可以测量AL、K、ACD、角膜水平直径和瞳孔直径5个眼球解剖参数,不同参数的测量都需要重新对视轴进行定位调整[4,6]。近年问世的SW-9000光学生物测量仪应用光学低相干反射(optical low coherence reflectometry,OLCR)原理[7-8]可以一次完成角膜厚度、ACD、晶状体厚度、AL、K、轴位角、白到白距离、瞳孔大小的测量,而不需要重新对视轴进行定位调整。由于SW-9000应用于临床的时间较短,国内关于其测量眼球生物学参数的研究报道有限。因此,本研究通过对SW-9000和IOL Master 500测得的K、ACD和AL进行比较,并分析两者之间测量的差异性和一致性,以探讨SW-9000测量的准确性,为其在临床中的应用提供参考。
1对象和方法
1.1对象前瞻性临床研究。选取2019-09/2020-07在湖北医药学院附属国药东风总医院眼科屈光手术中心接受术前检查的屈光不正患者129例258眼,纳入标准:(1)屈光度数稳定至少2a;(2)软性角膜接触镜停戴2wk以上,硬性角膜接触镜停戴4wk以上,角膜塑形镜停戴3mo以上。排除标准:眼部器质性病变、眼表及角膜疾病、眼部外伤史、手术史、固视不良、全身疾病史及心理、精神疾病史。本研究符合《赫尔辛基宣言》中的伦理学标准,经我院伦理委员会审批通过,受检者检查前均知情同意。
1.2方法
1.2.1测量步骤首先对就诊患者进行既往病史采集,行标准的眼科检查,包括裸眼视力和最佳矫正视力、眼压、裂隙灯显微镜和散瞳后眼底检查,以排除眼部器质性病变。在对眼部进行任何操作(例如眼压,散瞳等)之前,由同一名操作熟练的医师对每例患者进行两种仪器的检查。所有检查设备均已按照规范校准且在同一房间中进行测量,为排除生理节律对测量结果的影响,检查时间均在10∶00~17∶00,保证患者至少在醒后3h后进行检查[8],检查间隔为10min。所有受试者均固视良好。
1.2.2IOLMaster500检查受检者坐位,下颌放在下颌托上,额头紧靠额托,调整颌托位置使受检者外眦与水平标线保持同一高度,嘱其睁大双眼注视仪器中央的视标,依次测量AL、K和ACD。AL和ACD取连续5次测量的平均值,平坦轴角膜曲率(K1)和陡峭轴角膜曲率(K2)连续测量3次取平均值。
1.2.3SW-9000检查嘱受检者下颌放在颌托上,额头紧靠额托,嘱受检者注视中央指示灯,路径和视轴保持重合,检查者按仪器屏幕提示对焦后,机器自动测量出AL、K、角膜厚度及ACD,连续测量5次,取平均值。
统计学分析:采用SPSS 22.0统计软件。所有参数经K-S检验符合正态分布,采用均数±标准差对计量资料进行统计描述。两种仪器间测量差异的比较采用配对t检验;采用Pearson线性相关描述仪器测量结果之间的相关性;一致性评价采用Bland-Altman分析。以P<0.05为差异有统计学意义。
2结果
纳入患者129例258眼中男63例126眼,女66例132眼,年龄18~44(平均25.53±6.47)岁;等效球镜度-1.75~-10.25(平均-5.64±1.95)D。根据等效球镜度进行分组:将-0.75D≤等效球镜度<-6D 159眼纳入低中度近视组,等效球镜度≥-6D 99眼纳入高度近视组。
2.1两种仪器测量低中度近视患者眼球生物学参数比较两种设备测量AL、ACD、K1与K2 的平均差值分别为0.04、0.04mm,-0.04、0.00D。SW-9000与IOL Master 500在测量AL和ACD时,差异均有统计学意义(均P<0.01),而K1、K2差异均无统计学意义(P=0.152、0.920),见表1。两种仪器测量AL、ACD、K1和K2均有较高的相关性(均P<0.01),见表2。Bland-Altman散点图显示SW-9000与IOL Master 500测量AL的95%LoA为-0.033~0.105mm,有8个点位于95%LoA外,在95%LoA内两者测量结果的最大差值为0.1mm;两者测量ACD的95%LoA为-0.22~0.3mm,有4个点位于95%LoA外,在95%LoA内两者测量结果的最大差值为0.30mm;两者测量K1的95%LoA为-0.81~0.72D,有11个点位于95%LoA外,在95%LoA内两者测量结果的最大差值为0.77D;两者测量K2的95%LoA为-0.86~0.87D,有12个点位于95%LoA外,在95%LoA内,两者测量结果的最大差值为0.86D。其中AL测量一致性最好(图1~4)。
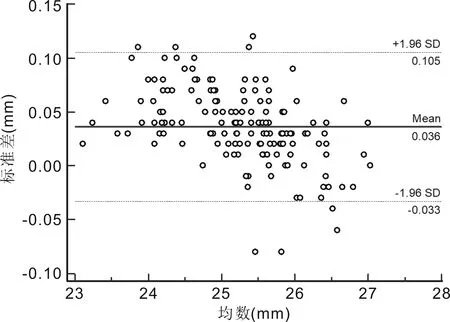
图1 SW-9000与IOL Master 500测量低中度近视患者AL的一致性分析。
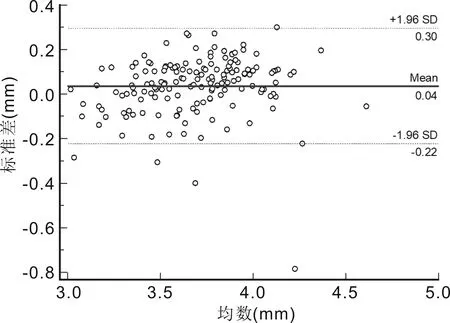
图2 SW-9000与IOL Master 500测量低中度近视患者ACD一致性分析。
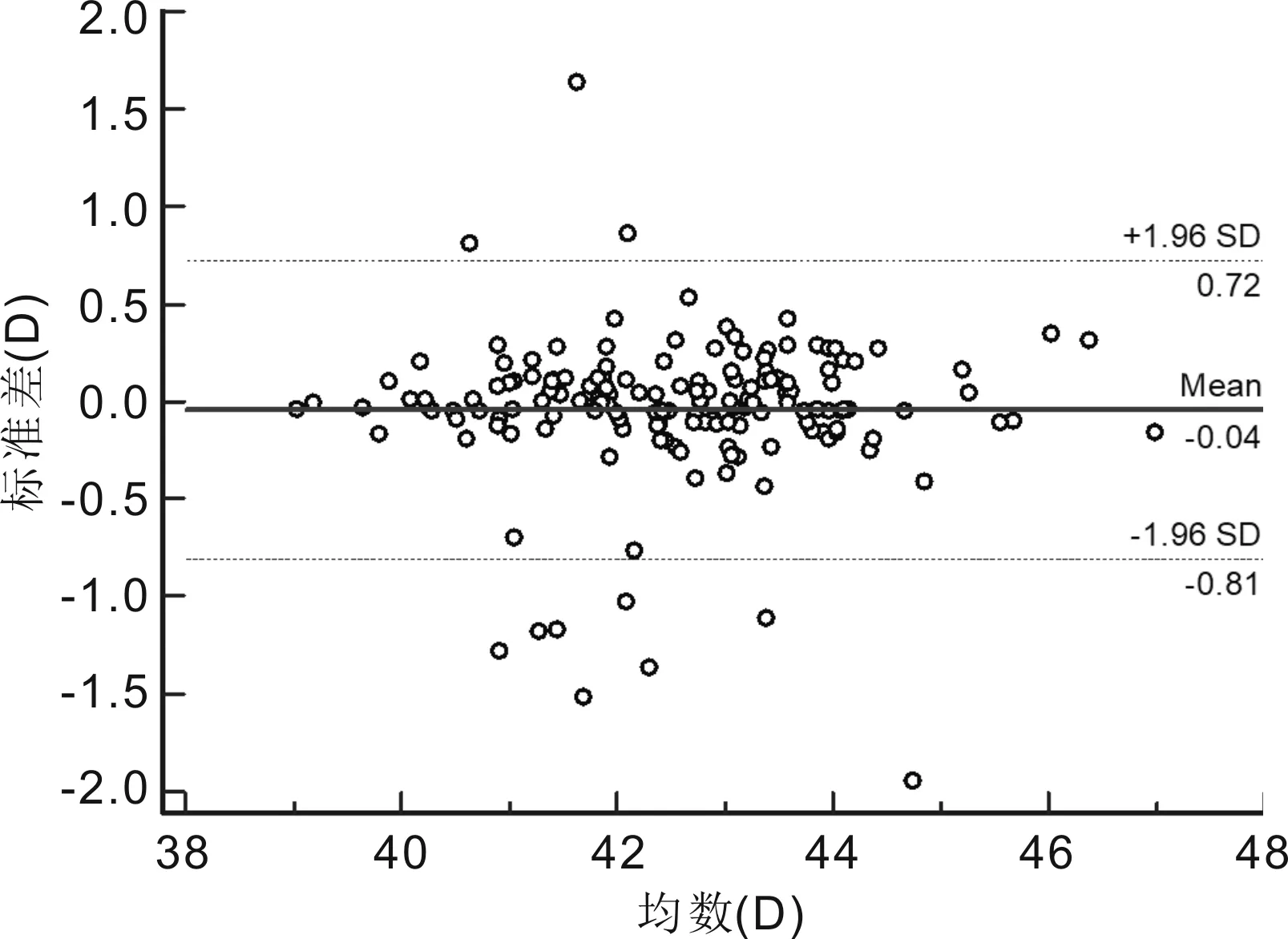
图3 SW-9000与IOL Master 500测量低中度近视患者K1的一致性分析。
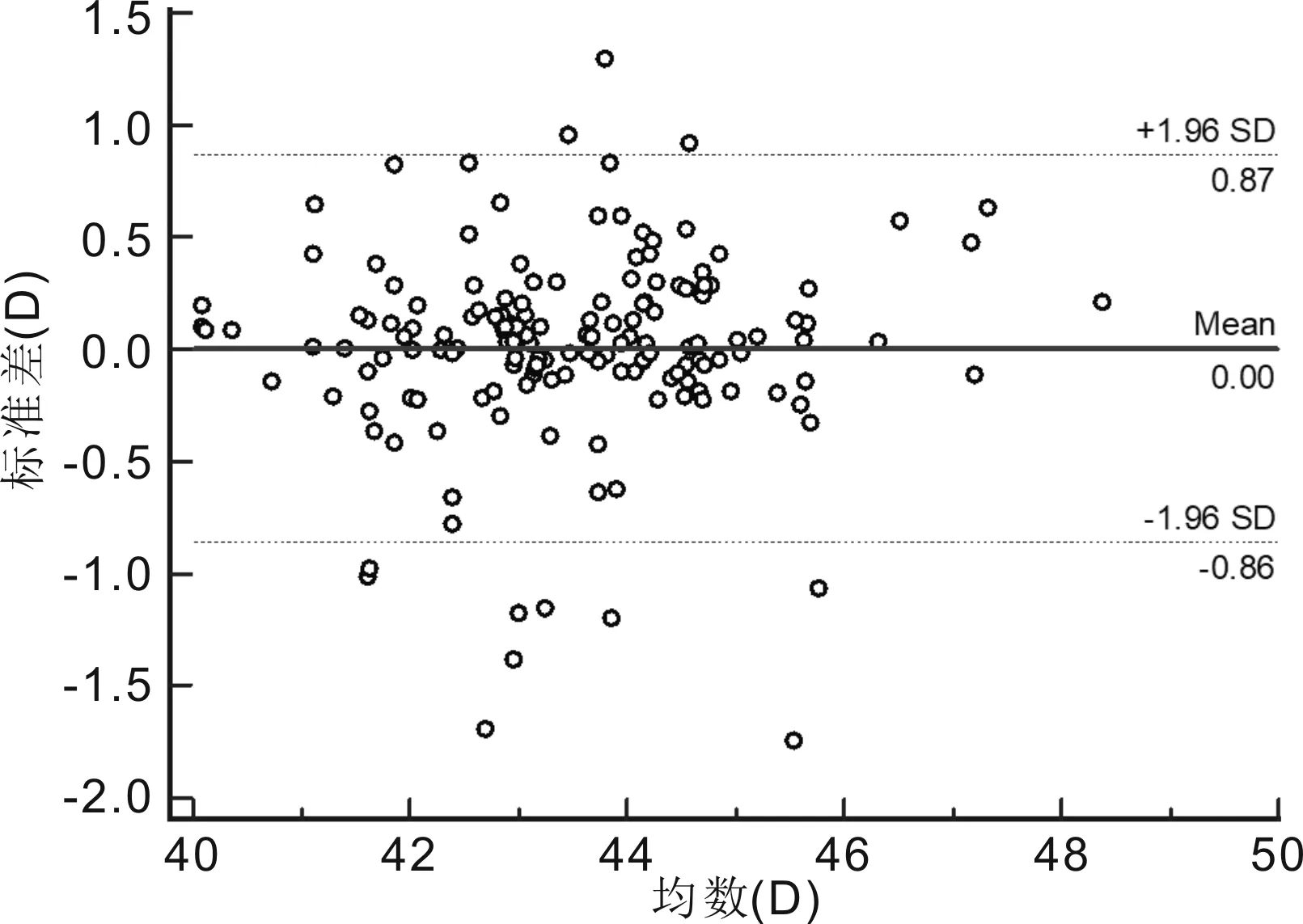
图4 SW-9000与IOL Master 500测量低中度近视患者K2的一致性分析。
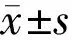
表1 两种仪器测量低中度近视患者眼球生物学参数比较
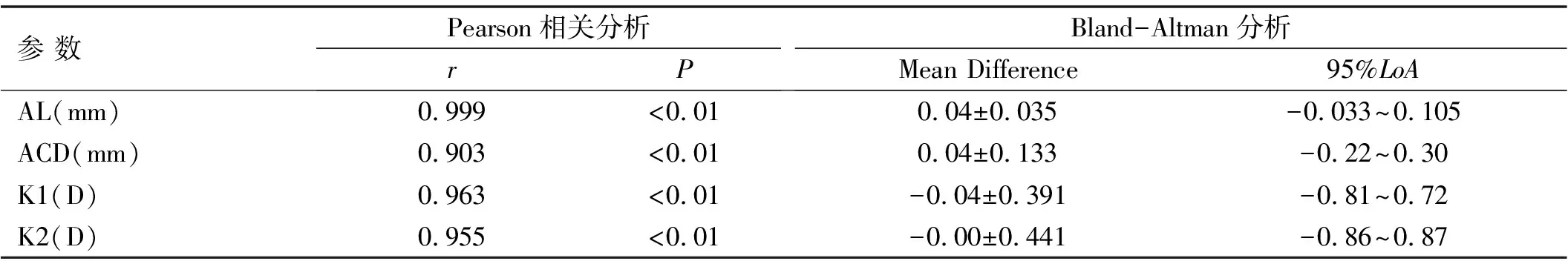
表2 两种仪器测量低中度近视患者结果的相关性及一致性
2.2两种仪器测量高度近视患者眼球生物学参数比较两种设备测量AL、ACD、K1与K2的平均差值分别为0.01、0.01mm,-0.02、-0.08D。SW-9000与IOL Master 500在测量AL、ACD和K1时差异均无统计学意义(P=0.232、0.622、0.479),在测量K2时差异具有统计学意义(P=0.045),见表3。两种仪器测量AL、ACD、K1和K2均有较高的相关性(均P<0.01),见表4。
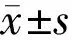
表3 两种仪器测量高度近视患者眼球生物学参数比较
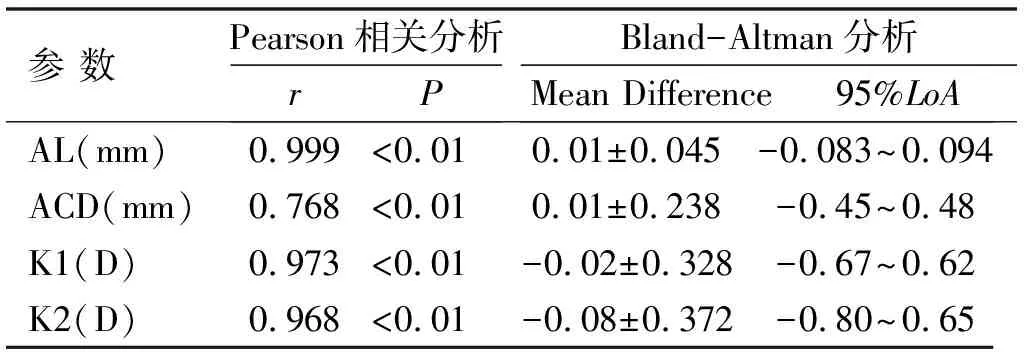
表4 两种仪器测量高度近视患者结果的相关性及一致性
Bland-Altman散点图显示SW-9000与IOL Master 500测量AL的95%LoA为-0.083~0.094mm,有5个点位于95%LoA外,在95%LoA内两者测量结果的最大差值为0.08mm;两者测量ACD的95%LoA为-0.45~0.48mm,有5个点位于95%LoA外,在95%LoA内两者测量结果的最大差值为0.38mm;两者测量K1的95%LoA为-0.67~0.62D,有7个点位于95%LoA外,在95%LoA内两者测量结果的最大差值为0.57D;两者测量K2的95%LoA为-0.80~0.65D,有6个点位于95%LoA外,在95%LoA内两者测量结果的最大差值为0.73D。AL测量一致性最好(图5~8)。
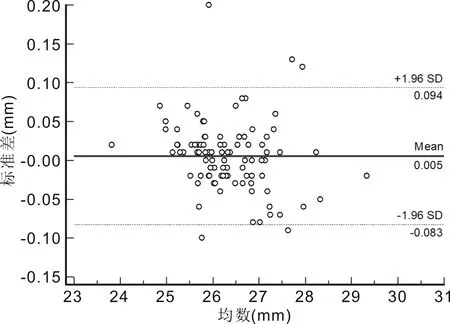
图5 SW-9000与IOL Master 500测量高度近视患者AL的一致性分析。
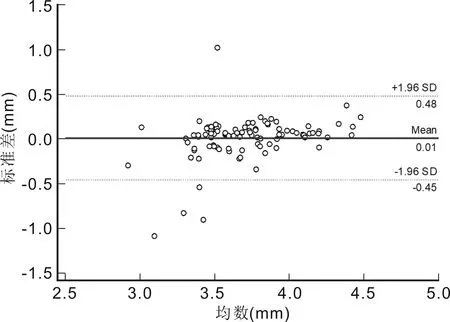
图6 SW-9000与IOL Master 500测量高度近视患者ACD的一致性分析。
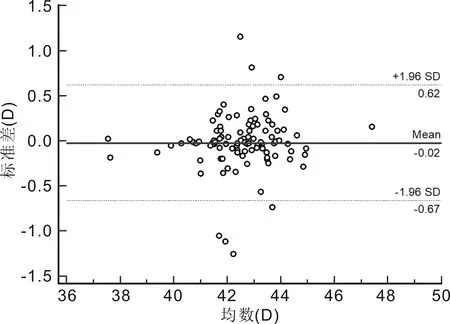
图7 SW-9000与IOL Master 500测量高度近视患者K1的一致性分析。
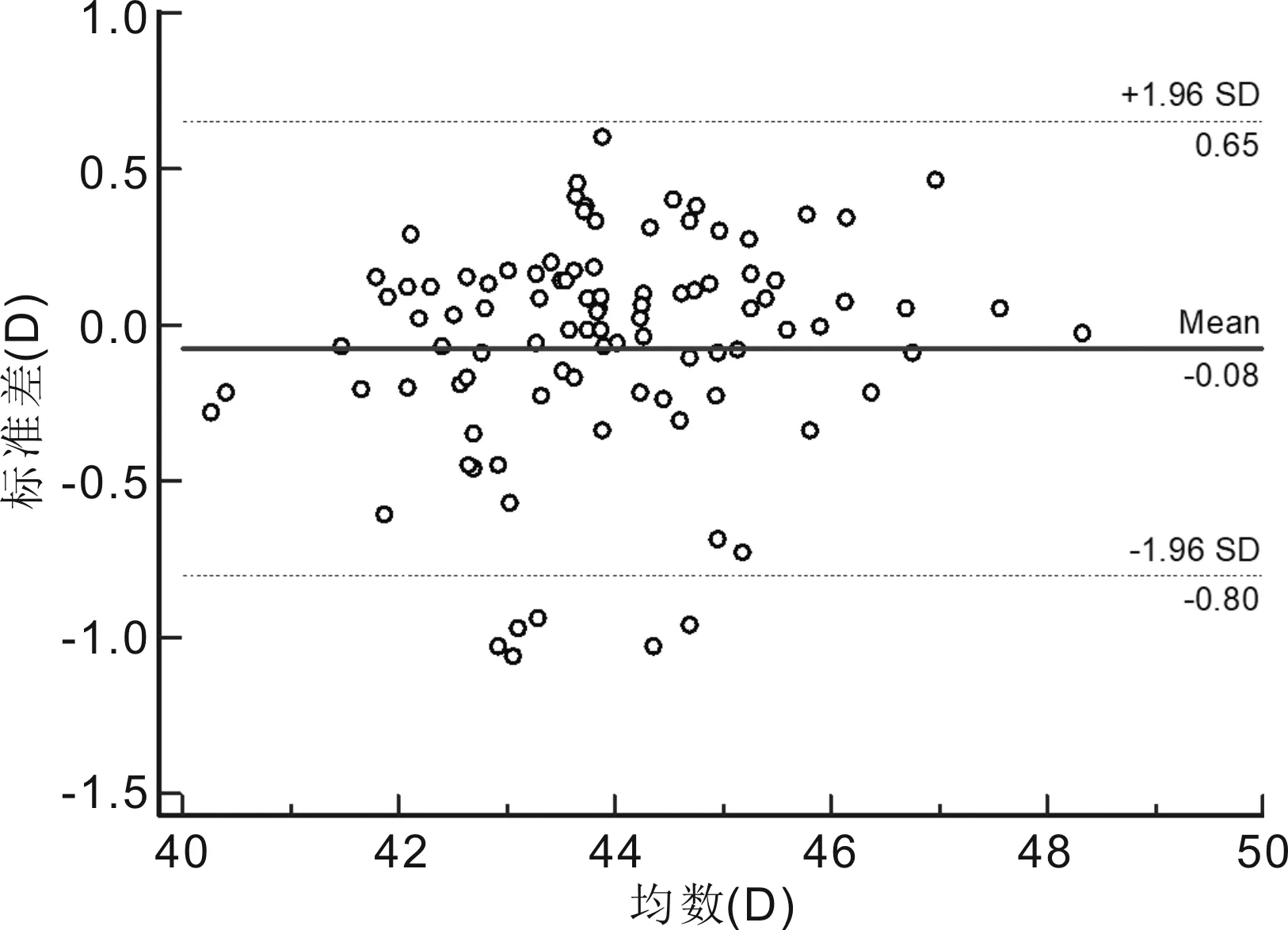
图8 SW-9000与IOL Master 500测量高度近视患者K2的一致性分析。
3讨论
IOL Master 500是PCI光学生物测量仪,已在临床中得到广泛使用,其准确性和可重复性已得到验证[2,4,9]。目前,一种新的眼前节光学生物测量仪(SW-9000)已用于眼科临床,可获取角膜厚度、ACD、K和AL等8个眼球生物学参数。SW-9000为精密光机电一体化仪器,以820nm超发光二极管为光源,应用光学低相干反射测量原理,采用全光纤方案,借助参考臂在深度上扫描来显示样品臂深度上的信号[10]。SW-9000应用于临床的时间较短,目前国内外尚无SW-9000与IOL Master测量屈光不正患者的临床对比数据,因此本研究使用SW-9000与 IOL Master 500对屈光不正患者的AL、ACD和K进行测量,比较两种仪器测量的差异性及一致性,为临床工作提供指导和参考依据。
AL是人工晶状体(IOL)度数计算的基本变量[4,11-13],也是评价近视程度、近视进展以及预判潜在高度近视眼底病变的主要指标[10,14]。国内外已有许多研究证实IOL Master 测量AL具有良好的重复性和准确性[2,4,6,12]。杨晓艳等[10]使用SW-9000和IOL Master 测量101例青少年受试者的AL结果为25.41±1.19和25.32±1.23mm,两者平均差值为0.09mm。陈奕辉等[15]对128例248眼白内障患者的研究中发现SW-9000与IOL Master测量AL的平均差值为0.001±0.053mm,95%LoA为0.105~0.103mm。上述研究者均认为SW-9000和IOL Master 在测量AL方面具有较高的一致性。本研究结果显示,在低中度近视患者中,SW-9000测量所得的AL值比IOL Master 500大0.04mm,其差异有统计学意义;两种方法具有高度正相关;两者95%LoA为-0.033~0.105mm,在95%LoA内,两者测量结果的最大差值为0.1mm。在高度近视患者中,SW-9000测得的AL值比IOL Master 500大0.01mm,差异无统计学意义;两种测量方法具有高度正相关;95%LoA为-0.083~0.094mm,在95%LoA内,两者测量结果的最大差值为0.08mm。由于0.10mm的AL测量误差会导致0.27D的人工晶状体屈光度计算误差[16],因此,0.1与0.08mm的误差幅度在临床上是可以接受,故可以认为两种方法测量AL的一致性较好。本研究结论与上述文献[10,15]的报道结果相符。与IOL Master 500相比,SW-9000测量AL的值更高。
ACD在青光眼的诊治、白内障手术中人工晶状体度数的计算以及有晶状体眼人工晶状体植入手术方案的选择和术后效果的评估中起着重要作用[17-19]。目前尚无应用SW-9000与IOL Master测量ACD比较的研究报道。本研究在使用SW-9000和IOL Master 500测量ACD时发现,在低中度近视患者中,两者结果具有高度相关性,测量的平均差值为0.04mm,其差异有统计学意义;两者测量ACD的95%LoA为-0.22~0.30mm,在95%LoA内,两者测量结果的最大差值为0.3mm。在高度近视患者中,两者测量结果具有高度相关性,两者测量结果的平均差值为0.01mm,差异无统计学意义;两者测量ACD的95%LoA为-0.45~0.48mm,在95%LoA内,两者测量的最大差值为0.38mm。在人工晶状体植入手术中,绝对值小于0.09mm不会影响结果的判断。因此考虑临床实际情况后,0.3和0.38mm的差异在临床上是不能接受的,认为两者测量结果一致性较差,SW-9000 和IOL Master 500之间的ACD值不可互换使用。差异性和不一致分析原因可能:(1)两台仪器的测量原理不同,SW-9000利用光学低相干反射测量技术(OLCR)获取结果,IOL Master 500是基于裂隙光投射原理,使用波长780nm的光源,光带从颞侧与视轴成38°进行投射摄像,在角膜前表面与虹膜或者晶状体前表面形成两个切面,通过图像分析技术计算出ACD,并且IOL Master 500测量ACD还会受其测量的角膜曲率和角膜厚度的影响[20];(2)ACD:包括角膜上皮到晶状体前表面的深度(ACDepi)和角膜内皮到晶状体前表面的深度(ACDendo),ACDepi包括ACDendo和角膜厚度值,本研究中ACD值为角膜上皮到晶状体前表面的距离(ACDepi)。ACDepi取决于ACDendo和中央角膜厚度两个参数测量的准确性,这可能是影响差异性和一致性的一个原因。
精确的K值对于屈光手术至关重要,在术前的筛查检查中考虑K值,可以达到手术后所预期的视觉质量[21];同时K在圆锥角膜诊断、分级、监测进展和治疗中非常重要[21-22];此外,K在人工晶状体屈光度的计算[18,23]、马凡氏综合征(MFS)的诊断[24]、角膜塑形镜和角膜接触镜的验配[22,25-26]中均具有重要的临床意义。韦燕凯等[7]使用SW-9000对65 例65眼青少年测量K1、K2的结果分别为42.583±1.864、43.772±2.030D,我们的测量结果与之相似。陈奕辉等[15]指出SW-9000在测量白内障患者K1和K2时与IOL Master 具有较高的一致性。本研究提示,在低中度近视患者和高度近视患者中SW-9000与IOL Master 500测得的K1、K2结果均呈高度相关性;在低中度近视患者中,SW-9000所测K1值较IOL Master 500平坦0.04D,K2值两者所得结果相当,差异均无统计学意义。在高度近视患者中SW-9000所测K1值较IOL Master 500平坦0.02D,差异无统计学意义,SW-9000测量的K2值较IOL Master 500平坦0.08D,差异无统计学意义。但是Bland-Altman一致性分析显示两种仪器间测量K1、K2的结果离散性略大,95%LoA较宽。在低中度近视患者中95%LoA分别为-0.81~0.72和-0.86~0.87D,在95%LoA内,两者测量结果的最大差值分别为0.77和0.86D。在高度近视患者中95%LoA分别为-0.67~0.62和-0.80~0.65D,在95%LoA内,两者测量结果的最大差值分别为0.57和0.73D。两种仪器测量结果的一致性界限宽窄主要取决于临床选择。在临床上1.00D的角膜曲率测量误差会导致IOL度数计算时0.80~1.30D的差异,上述误差幅度在临床上是不可接受的,认为两者测量K值一致性较差,这与陈奕辉等[15]的结论相反,原因可能与研究人群不同有关。但是在验配角膜塑形镜和角膜接触镜之前都会进行角膜地形图检查,且在试戴过程中进行调整,因此这种差异对角膜塑形镜和角膜接触镜的验配影响较小。同样在角膜屈光手术患者的筛选中也需要结合角膜地形图进行综合分析。
综上所述,SW-9000作为一种新型的光学生物测量仪具有操作简单、非接触等优点,我们通过与“金标准”IOL Master 500进行参数测量的比较,发现两者之间测量AL一致性最好,对于ACD与K的测量两者之间一致性较差,不能相互替代使用,应该结合临床意义和经验谨慎选择。本研究仅在屈光不正的健康眼中进行了评估,得出的结论不能外推到其他人群,例如白内障、近视手术后和不规则角膜患者等,未来还需在这些不同人群中进行更全面深入的研究探讨。

