应用Corvis ST新参数分析圆锥角膜生物力学特性
肖明 张晓宇 王曙亮
作者单位:1襄阳爱尔眼科医院 襄阳爱尔眼科和视觉科学研究院 441100;2复旦大学附属眼耳鼻喉科医院眼科 卫生部近视眼重点实验室 上海市眼视光学研究中心 200031
圆锥角膜(Keratoconus,KC)是一种角膜中央或近中央区逐渐变薄,呈锥形前突,产生高度不规则散光的原发性角膜变性疾病[1]。中度或重度KC在临床上较容易被诊断,但亚临床期或顿挫型KC及早期KC的诊断仍是个难题[2]。目前主要采用角膜地形图诊断KC,但其易受泪膜及角膜接触镜配戴的影响。Goncalves等[3]和Ambrósio等[4]的研究显示术前角膜地形图检查无异常的患者,行角膜屈光手术后发生了圆锥角膜。同时,角膜地形图只能发现角膜形态学变化,对亚临床期或顿挫型KC的诊断存在一定的局限性[5,6]。近些年活体角膜生物力学测量技术快速发展,已有研究发现,可视化角膜生物力学分析仪(Corneal visualization scheimpflug technology,Corvis ST)第一代原始的12个参数[第1/2压平时间、第1/2压平长度、第1/2压平速率、最大压陷时间、最大压陷曲率半径、最大压陷屈膝峰间距、最大形变幅度、眼压、中央角膜厚度(CCT)]对KC的诊断准确性不高[7-9]。近年来,有学者在Corvis ST第一代角膜生物力学参数的基础上研发出了新的参数——角膜形变幅度比值(Deformation amplitude ratio at 2 mm,DAR)、综合半径、硬度指数、Corvis生物力学指数,这些新参数能提高KC的诊断效率[10]。国内外对于应用Corvis ST新参数诊断KC,尤其是亚临床期KC的研究较少。本研究应用Corvis ST第二代新参数测量临床期KC(Clinical keratoconus,CKC)、亚临床期KC(Subclinical keratoconus,SKC)及健康角膜生物力学,对比分析三者生物力学变化的特点,探讨Corvis ST新参数在KC诊断中的意义。
1 对象与方法
1.1 对象
选取2019 年1 月至2021 年1 月在襄阳爱尔眼科医院就诊的KC患者68例(68眼),根据病情进展程度不同分为SKC组和CKC组。SKC组患者28例(28眼),其中男18例,女10例,年龄23(14~35)岁;CKC患者40例(40眼),其中男18例,女22例,年龄24(17~34)岁;选取同一时间段在本院屈光手术中心接受角膜屈光手术的正常近视眼患者60例(60眼)作为对照组,年龄25(17~34)岁。所有纳入对象均选取右眼进行统计分析。3组纳入对象年龄差异无统计学意义(H=18.063,P=0.32)。
CKC纳入标准:①近视、散光病史;②视力下降,矫正视力低于1.0;③裂隙灯显微镜检查中以下体征至少一项阳性:角膜基质变薄、锥形前突、Fleischer环、Vogt线、上皮或上皮下瘢痕。SKC纳入标准:①一眼为CKC,角膜地形图前表面检查正常的对侧眼;②裂隙灯显微镜检查正常;③矫正视力正常或接近正常;④角膜地形图检查符合《2015年圆锥角膜全球专家共识》[11],即角膜后表面高度升高;⑤角膜进行性变薄以及角膜非炎症性改变,同时符合Rabinowita诊断标准[12]。对照组纳入标准:①近视度数-10.00~-0.50 D;②角膜散光≤2.00 D;③屈光度数稳定2年以上(每年变化在0.50 D以内);④矫正视力≥0.8。排除标准:①有眼部手术外伤史、其他角膜病史、青光眼家族史;②软性角膜接触镜停戴少于2 周,硬性角膜接触镜停戴少于4 周,角膜塑形镜停戴少于3个月。本研究获得襄阳爱尔眼科医院伦理委员会的批准(批号:2021KY-002),所有研究对象均签署知情同意书。
1.2 方法
所有研究对象均经过病史采集以及裸眼视力、裂隙灯显微镜、非接触式眼压、角膜地形图(Pentacam HR,德国Oculus公司)、可视化角膜生物力学分析仪(Corvis ST,德国Oculus公司)等检测。分析角膜顶点和距顶点间形变幅度比值2 mm(Deformation amplitude ratio at 2 mm,DAR)、综合半径(Integrated radius,IR)、水平方向Ambrosio相关厚度(Ambrosio relational thickness to the horizontal profile,ARTh)、硬度指数(Applanation 1 stiffness parameter,SP-A1)、Corvis生物力学指数(Corvis biomechanical index,CBI),同时得到生物力学矫正的眼压(Biomechanical intraocular pressure,bIOP)和角膜最薄点厚度(Thinnest point,TP)。DAR是指角膜顶点与距顶点直径2 mm范围内的角膜形变幅度之比,该比值越大,角膜抵抗形变的能力越弱。即DAR越高,角膜越软,强度越弱。ARTh是指TP与角膜厚度递增指数(Pachymetric Progression Index,PPI)比,其计算表达式为ARTh=TP/PPI。ARTh值越低,表明角膜越薄,从中央到周边角膜厚度增加越快。IR指角膜反向压陷过程中角膜曲率半径(r)下的面积,计算公式为IR=1/r。SP-A1是指合成力(Resultant pressure,Pr)与角膜第一次压平时的变形幅度的比值,其计算公式为SP-A1=(Adjusted AP1-bIOP)/A1 deflection amplitude。其中,第1次压平时的调整气压(Adjusted pressure at A1,adj AP1)是角膜第1次压平时的脉冲气压。bIOP指通过有限元模拟推导出的、不受中央角膜厚度、年龄和角膜动态反应参数影响的眼内压。合成力是第1次压平时的调整气压与bIOP的差[13]。以上操作均由同一位医师完成,选取重复性好的3次检查结果取平均值。采用受试者工作特征曲线(Receiver operating curve,ROC)分析这5个参数在KC中的诊断价值。
1.3 统计学方法
病例对照研究。采用SPSS 20.0统计软件进行数据分析。正态分布数据采用均数±标准差表示,非正态分布数据用中位数(最小值~最大值)表示。3组间bIOP、TP比较采用单因素方差分析,DAR、IR、ARTh、SP-A1和CBI比较采用Kruskal-WallisH检验,3组间两两比较采用Mann-WhitneyU检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
对照组、SKC组及CKC组的bIOP分别为(16.57±1.60)mmHg、(15.40±1.31)mmHg、(13.95±2.40)mmHg(1 mmHg=0.133 kPa),3组差异有统计学意义(F=15.060,P<0.001)。CKC组bIOP低于对照组和SKC组(t=0.377,P<0.001;t=0.501,P=0.004),SKC组bIOP与对照组差异无统计学意义(t=0.470,P=0.234)。3 组的TP分别为(494±12)μm、(497±42)μm、(435±66)μm,3组差异有统计学意义(F=26.391,P<0.001)。CKC组TP低于对照组、SKC组(t=8.699,P<0.001;t=11.556,P<0.001),SKC组TP与对照组比较差异无统计学意义(t=10.950,P=0.725)。
2.2 3组生物力学参数比较
CKC组的DAR、IR、CBI分别高于SKC组和对照组,差异有统计学意义(H=66.091,P<0.001;H=72.230,P<0.001;H=81.004,P<0.001)。CKC组的ARTh、SP-A1 分别低于SKC组和对照组,差异有统计学意义(H=77.276,P<0.001;H=59.038,P<0.001)。见表1。
2.3 组间生物力学参数两两比较
SKC组与对照组的IR、CBI比较差异均有统计学意义(U=2.461,P=0.042;U=2.450,P=0.043),DAR、ARTh、SP-A1 组间差异无统计学意义(U=-0.145,P=1.000;U=1.337,P=0.54;U=1.193,P=0.699)。ROC曲线分析显示,SKC组的IR、CB均具有较好的诊断效率,曲线下面积(Area under curve,AUC)分别为0.669、0.656,见图1。
CKC组的DAR、IR、ARTh、SP-A1、CBI与对照组比较,差异均有统计学意义(U=7.645,P<0.001;U=8.477,P<0.001;U=-8.593,P<0.001;U=-7.517,P<0.001;U=8.965,P<0.001)。ROC曲线分析显示,CKC组的DAR、IR、CBI均具有良好的诊断效率,AUC分别为0.956、0.968、1.000,见图2。
CKC组的DAR、IR、CBI均高于SKC组,差异有统计学意义(U=6.199,P<0.001;U=4.737,P<0.001;U=5.150,P<0.001);CKC组的ARTh、SP-A1低于SKC组,差异有统计学意义(U=-5.877,P<0.001;U=-5.119,P<0.001)。

表1.对照组、SKC组及CKC组间角膜生物力学参数比较Table 1.Comparison of corneal biomechanical parameters among control group,SKC group and CKC group
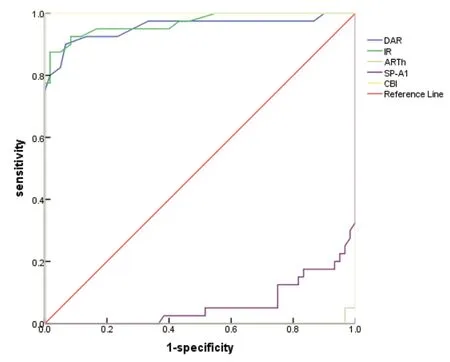
图1.SKC组5个角膜生物力学参数对诊断的曲线图DAR,角膜顶点和距顶点直径2 mm范围内形变幅度比值;IR,综合半径;ARTh,水平方向Ambrosio相关厚度;SP-A1,硬度指数;CBI,Corvis生物力学参数Figure 1.ROC of 5 corneal biomechanical parameters for the diagnosis of SKC.DAR,deformation amplitude ratio at 2 mm;IR,integrated radius;ARTh,Ambrosio relational thickness to the horizontal profile;SP-A1,applanation 1 stiffness parameter;CBI,Corvis biomechanical index.ROC,receiver operating curve.
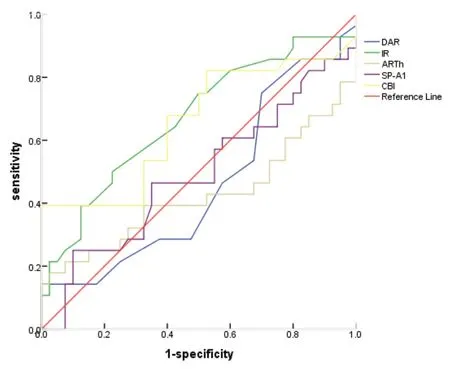
图2.CKC组5个角膜生物力学参数对诊断的曲线图DAR,角膜顶点和距顶点直径2 mm范围内形变幅度比值;IR,综合半径;ARTh,水平方向Ambrosio相关厚度;SP-A1,硬度指数;CBI,Corvis生物力学参数Figure 2.ROC of 5 corneal biomechanical parameters for the diagnosis of CKC.DAR,deformation amplitude ratio at 2 mm;IR,integrated radius;ARTh,Ambrosio relational thickness to the horizontal profile;SP-A1,applanation 1 stiffness parameter;CBI,Corvis biomechanical index.ROC,receiver operating curve.
3 讨论
KC是角膜屈光手术的禁忌证,因此术前准确筛查KC十分重要[14]。临床上对于临床期KC的诊断较容易,但亚临床期或顿挫型KC及早期KC的诊断仍是个难题[2]。在KC病情发展过程中,角膜前弹力层逐渐断裂,角膜胶原纤维和胶原纤维间物质组成紊乱,导致比例失调;同时,角膜组织中蛋白激酶和其他分解代谢酶含量增加,而蛋白激酶抑制物减少,最终导致角膜生物力学性能不稳定,机械强度降低[15]。Scarcelli等[16]认为角膜扩张或KC发生的根本原因在于角膜生物力学稳定性下降,而角膜形态学(如角膜曲率、高度和厚度)的改变只是继发表现。近年来,随着活体角膜生物力学测量技术的快速发展,测量KC生物力学特性成为眼科领域研究热点之一。国内外已有大量研究表明,第一代Corvis ST原始动态角膜反应参数诊断KC的敏感度不高[17-19]。
随后学者们在Corvis ST第一代原始参数的基础上得出了新的生物力学参数,即DAR、IR、ARTh、SP-A1、CBI等,这些新的角膜生物力学参数能提高KC的诊断效率[10]。本研究发现,DAR诊断CKC具有良好的效率,ROC的AUC为0.956,相应诊断阈值为5.25(敏感度90.0%、特异度93.3%),与Chan等[10](AUC=0.946)、Sedaghat等[20](AUC=0.950)、Kataria等[21](AUC=0.861)的研究结果一致。SKC的DAR与正常角膜相比无明显变化,与Koc等[13]报道一致。本研究发现SKC的ARTh值较正常人偏低,说明生物力学特性有降低,但二者差异无统计学意义。CKC的ARTh值明显低于正常人,表明CKC的角膜厚度明显低于正常人,且KC的角膜厚度中央薄,周边厚,从中央到周边变化大。
本研究表明IR对临床期KC具有良好的诊断效率,AUC为0.968,对应诊断阈值为9.35(敏感度92.5%、特异度91.7%),与Chan等[10]、Sedaghat等[20]研究结果一致。本研究中SKC与正常角膜相比,IR差异有统计学意义,具有一定的诊断意义,AUC为0.669,对应诊断阈值为9.05(敏感度50.0%、特异度77.5%)。本研究发现,虽然CKC的SP-A1 值明显低于正常角膜,SKC低于正常角膜,但SP-A1在CKC和正常角膜以及SKC和正常角膜中的比较差异无统计学意义。Kataria等[21]认为SP-A1对轻度KC具有良好的诊断效率(AUC=0.913),对SKC有中度诊断效率(AUC=0.762),这可能与样本量大小、KC诊断标准不同有关。临床上,如果发现SP-A1值降低,需警惕角膜生物力学性能降低。
CBI是由DAR、第一压平时速率(Applanation 1 velocity,A1V)、ARTh、SP-A1 等动态角膜形变参数联合而成,其计算表达公式为:CBI=EXP(Beta)/[1+EXP(Beta)][22]。其中,B e t a=B 1×A 1 V+B 2×A RT h+B 3×S PA1+B4×DAR(1 mm)+B5×DAR(2 mm)+B6×SD-DA+B7,B1=-59.487,B2=-0.027,B3=-0.092,B4=-27.169,B5=5.472,B6=-0.599,B7=46.576,SD-DA为角膜最大凹陷,是形变幅度的标准差。Vinciguerra等[22]研究表明CBI对CKC具有良好的诊断效果,但目前对SKC诊断的相关报道较少。本研究发现,CBI对CKC诊断效率最高,ROC的AUC为1.000。取临界值0.52,相应的敏感度为100.0%、特异度78.3%;取临界值0.59,相应的敏感度为100.0%、特异度83.3%。本研究CBI的诊断效率与国内外研究[22-24]结果一致。Kataria等[21]分别纳入了SKC 100 眼和正常角膜100 眼进行分析,发现CBI对SKC有中等诊断效率,AUC为0.775(敏感度68.0%、特异度77.0%)。Zhang等[23]分析了SKC 31眼和正常角膜60眼,发现CBI诊断SKC的效率最高,AUC为0.909(敏感度90.3%、特异度91.7%)。本研究表明,CBI对SKC具有较好的诊断效率,AUC为0.656,对应的诊断阈值为0.31(敏感度67.9%、特异度60.0%)。但Koc等[13]研究表明CBI诊断SKC的效率不高。本研究纳入的正常角膜与SKC的bIOP和TP比较差异均无统计学意义,且入选的正常角膜组中有14眼(23.3%)CBI>0.5,而上述Kataria等[21]、Zhang等[23]的研究中SKC的角膜最薄点厚度低于正常角膜,差异有统计学意义,以上2点可能是本研究CBI诊断效率低于上述研究的主要原因之一。另外,样本量大小及KC诊断标准不同也是差异的原因。
综上所述,本研究发现SKC生物力学特性较健康角膜部分参数有改变,其中IR、CBI具有较好的诊断效率,虽然诊断SKC的敏感度及特异度不高,但可对角膜地形图检查疑似SKC者提供诊断的参考;CKC较健康角膜明显改变,其中DAR、IR、CBI均具有良好诊断效率。但本研究样本量较小,需扩大样本量进一步研究。在后续研究中,将通过与Pentacam角膜地形图相结合,针对KC的生物力学变化展开进一步探讨。
利益冲突申明本研究无任何利益冲突
作者贡献声明肖明:收集数据,参与选题、设计及资料的分析和解释;撰写论文;根据编辑部的修改意见进行修改。张晓宇:参与选题、设计和修改论文的结果、结论。王曙亮:参与选题、设计、资料的分析和解释,修改论文中关键性结果、结论,根据编辑部的修改意见进行核修

