基层医院宫腔镜不同亚组并发症风险因素分析及对策
黄若梅
重庆市潼南区妇幼保健计划生育服务中心妇产科,重庆 402664
随着临床医学的技术以及科技水平的发展,宫腔镜也广泛应用在临床中。 宫腔镜的作用较多,既能够诊断妇科疾病,又能够治疗子宫疾病。开腹手术不同,开腹手术会产生疼痛,手术时间过长,并发症发生概率较高,而宫腔镜手术属于微创手术,宫腔镜手术时间较短,有效控制并发症的发生,既能够保证患者的预后,又能够提高治疗效果[1]。 但是,宫腔镜手术后会有一定的概率出现并发症。 其并发症分成近期并发症以及远期并发症,近期并发症中包括出血、子宫穿孔、贯流过度吸收、感染、泌尿系统损伤等,远期并发症中包括子宫内膜炎和宫腔粘连。 近些年来,各大基层医院也广泛应用宫腔镜进行诊断及治疗,提供手术效果的同时,还需要保证并发症的发生,为了降低并发症的发生, 首先需要对并发症的引发因素进行研究分析,从而根据研究结果采取针对性措施进行干预[2]。该次研究选择该院在2018 年1 月—2020 年1 月收治的626 例通过宫腔镜手术患者,将其作为该次研究的研究目标,通过单因素和多因素分析,研究并发症的影响因素以及针对策略。 现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的626 例通过宫腔镜手术患者为研究对象,最小年龄为24 岁,最大年龄为54 岁,平均年龄为(37.46±5.46)岁;手术类型:宫腔镜黏膜下肌瘤剔除术共118 例,子宫息肉切除术共182 例,子宫颈管息肉切除术共231 例, 输卵管插管通液治疗共95例。 该次研究得到该院医学伦理委员会批准。
1.2 方法
通过回归性分析,对所有并发症的发生情况进行统计,再通过单因素和多因素分析方法,确认引发并发症的独立危险因素。
1.3 统计方法
采用SPSS 19.0 统计学软件予以数据处理,计量资料用()表示,采用t检验;计数资料以频数和百分比(%)表示,采用χ2检验,采用相关分析法进行影响因素分析,P<0.05 为差异有统计学意义。
2 结果
2.1 不同手术方法后并发症的发生情况
626 例患者中,有12 例患者发生并发症,其中,宫腔镜黏膜下肌瘤剔除术并发症的例数有8 例,发生概率为6.78%; 子宫息肉切除术并发症的例数有2例,发生概率为1.10%;输卵管插管通液治疗并发症的例数有2 例,发生概率为0.87%;无子宫颈管息肉切除术术后并发症,发生概率为0.00%,见表1。
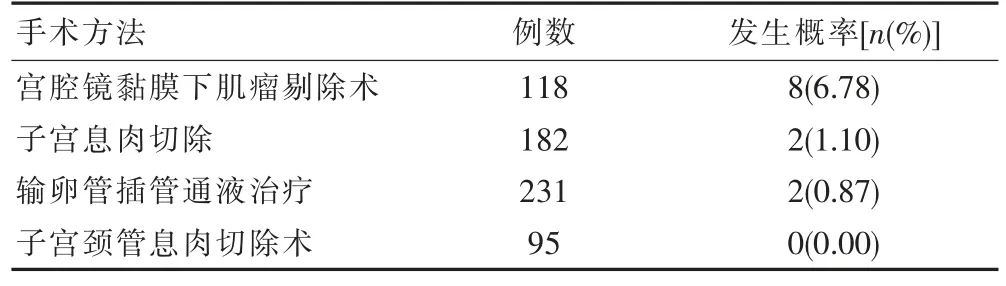
表1 不同手术方法后并发症的发生情况
2.2 患者并发症的发生情况
并发症中出血患者有3 例(0.48%),子宫穿孔患者有 1 例(0.16%),泌尿系损伤患者有 1 例(0.16%),贯流过度损伤患者有1 例(0.16%),气体栓塞患者有1 例(0.16%),感染患者有 3 例(0.48%),子宫内膜炎患者有 1 例(0.16%),宫腔粘连患者有 1 例(0.16%),见表2。
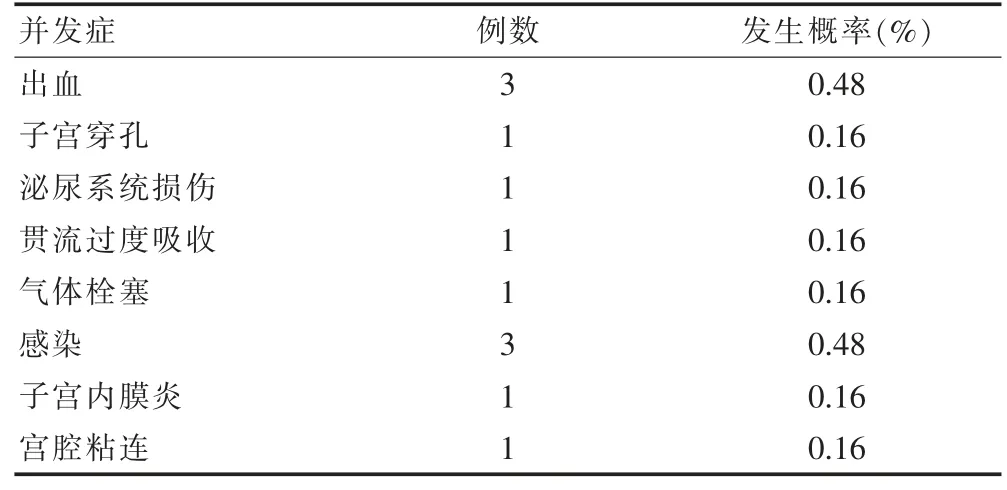
表2 626 例患者并发症的发生情况
2.3 单因素分析结果
通过单因素分析发现,引发并发症发生的影响因素包括:年龄、BMI(体质量指数)值、子宫大小、手术时间、腹部手术史、手术疾病分类。
2.4 多因素分析结果
对单因素分析结果进行分析,通过多因素回归分析,发现子宫大小以及手术时间为独立危险因素。 见表3。
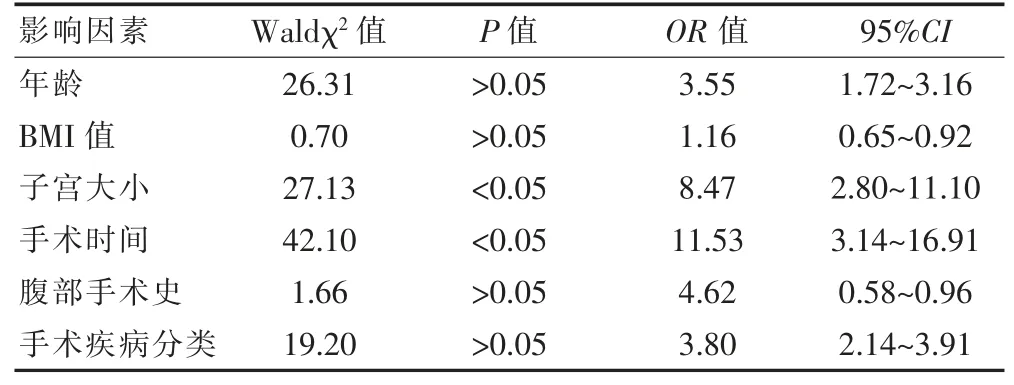
表3 多因素分析结果
3 讨论
宫腔镜手术中,在宫腔镜的帮助下可开阔手术视野,清晰地观察到患者的子宫颈管和宫腔,通过手术,将病变组织切除,手术损伤较小,恢复速度快,手术费用较低,已经广泛应用在基层医院中[3]。宫腔镜手术虽然可以得到显著的治疗效果, 但是也会产生并发症,并发症的发生明显影响患者的治疗效果、身体健康以及生命安全。所以临床应该降低宫腔镜手术的并发症的发生概率,从而保证手术效果[4]。
该次研究中, 通过单因素分析发现, 年龄、BMI值、子宫大小、手术时间、腹部手术史、手术疾病分类均可能引发并发症;通过多因素分析发现,手术时间越长、子宫较大为引发并发症的独立危险因素。 分析原因为:宫腔镜下进行子宫肌瘤剔除术的并发症发生概率较高,肌瘤会使子宫发生变形,肌瘤体积越大,子宫的形状变化越严重,手术难度也会大大增加,从而使手术时间延长,并且切除肌瘤时,会产生较大的创面,增加术后并发症的发生概率[5]。 手术时间越长,患者的出血量越多,贯流过度吸收以及气体栓塞的发生风险就越高,术后感染、子宫内膜炎和宫腔粘连的发生概率也会逐渐提高。而不同疾病需要通过不同手术方法进行治疗,手术难度存在差异,手术创面大小不同,激流体积较大,输卵管堵塞程度越严重,增加创面的面积,并且延长手术时间,从而提高并发症的发生概率,年龄较大,身体素质就越差,免疫抵抗能力越差,应激反应越强,手术并发症的发生概率可能也会增加[6-7]。
段春凤等[1]研究结果表明,出血概率为0.28%,子宫穿孔概率为0.09%,泌尿系统损伤概率为0.14%,贯流过度吸收概率为0.14%, 气体栓塞概率为0.05%,感染概率为0.32%,子宫内膜炎概率为0.14%,宫腔粘连概率为0.14%。 独立危险因素包括子宫大小以及手术时间,和该次研究结果大致相符。
并发症的危险因素较多, 各个危险因素相互作用,极大概率引发宫腔镜术后并发症[8]。 所以,为了降低临床中的宫腔镜手术并发症的发生概率, 手术前,对患者进行充分检查是必不可少的,需要对患者的病情以及身体情况进行准确评估,根据评估结果,制定具有针对性治疗措施[9]。手术医师的操作要熟练,降低损伤以及子宫穿孔、 泌尿系统损伤等并发症的概率。如果手术中发生出血,手术医师可以将Foley 尿管置入到患者宫腔中, 从而起到机械性压迫止血的作用,也可以通过局部注射加压素和前列腺素,起到止血作用,如果有必要,可以采取阻断子宫血管止血[10]。 如果患者的肌瘤体积较大, 可以在手术之前, 给予患者GnRHa,将肌瘤的体积减小,从而使手术难度大大降低,术中出血概率以及术后并发症的概率较低。 如果患者发生气体栓塞,手术中,通过正压通气,避免宫颈管发生扩张,如果发生扩张,应该将阴道封闭[11]。 如果患者出现空气栓塞,应该停止注入气体,立即抢救。如果想要降低宫腔粘连以及感染的发生概率,则需要术前消毒手术器械,降低损伤,给予抗生素治疗。想要降低感染发生率,就需要术前评估患者病情,术中通过超声以及腹腔镜进行预防。
综上所述,子宫大小以及手术时间是引发宫腔镜术后并发症的独立危险因素。 术前应该评估患者病情,降低并发症的发生。

