中药灌肠结合血液透析治疗慢性肾衰竭临床观察
丁 涛
慢性肾衰竭属于各类型慢性肾脏疾病持续性进展,可引发肾功能、肾单位不可逆的损伤,导致机体最终出现代谢紊乱(代谢废物潴留、酸碱平衡紊乱、水电解质紊乱等),影响肾脏内分泌功能,该疾病以慢性肾炎、糖尿病肾病最为常见。临床上一般给予慢性肾衰竭患者血液透析治疗,在透析膜的作用下能够将代谢产物、致病因子以及各类型毒素与透析液交换,在完成血液净化后重新回输于体内,同时也可以维持机体内电解质、酸碱平衡[1]。但是从临床实践可知,该类患者多伴有免疫力低下,各系统感染的风险增加,可加重病情(肾脏功能损害严重)。有研究[2]指出,给予慢性肾衰竭患者中药灌肠,即直肠透析干预,可以通过药物作用于机体,起到温阳补肾、活血化瘀、改善肾脏功能,增加免疫功能的效果,促进身体恢复。笔者借鉴诸多研究经验,结合大同市第三人民医院实际情况,对慢性肾衰竭患者实施中药灌肠结合血液透析治疗,旨在提高治疗效果,促进身体恢复。现将研究结果分析如下。
1 资料与方法
1.1 一般资料选取84例慢性肾衰竭患者,收治时限:2018年3月—2020年3月,所有患者随机被分为观察组和对照组,各42例。观察组中,男∶女=4∶3;年龄41~80岁,平均(70.11±3.69)岁;病程3~10年,平均(5.14±1.02)年;根据原发病类型:慢性肾炎23例,糖尿病肾病10例,高血压肾损害5例,其他4例。对照组中,男∶女=11∶10;年龄40~80岁,平均(39.88±3.87)岁;病程2~10年,平均(5.10±1.01)年;根据原发病类型:慢性肾炎20例,糖尿病肾病11例,高血压肾损害6例,其他5例。2组的资料对比,差异无统计学意义(P>0.05)。
1.2 诊断标准根据《肾脏病诊断与治疗学》[3]对慢性肾衰竭患者进行判定。①根据患者的临床症状、体征进行判定;②根据实验室指标进行判定:其中内生肌酐清除率低于80 ml/min,血肌酐水平超过133 μmol/L;③患者有慢性肾脏疾病史,或者伴有累积肾脏系统性疾病病史。
1.3 纳入与排除标准纳入标准[4]:①符合慢性肾衰竭诊断标准;②心力衰竭、高血压、上消化道出血、水电解紊乱等症状已控制稳定;③患者及其家属同意参与临床研究。排除标准:①存在有肝、心血管疾病;②具有血液透析禁忌证;③有恶性肿瘤、免疫系统疾病、淋巴系统疾病;④患者经临床确认处于尿毒症期。
1.4 方法
1.4.1 治疗方法对照组接受血液透析,德国费森尤斯血液透析机(上海聚慕医疗器械有限公司;型号4008 B)生产的血液透析器进行治疗;透析液:碳酸氢盐溶液(江苏正大丰海制药有限公司;国药准字H32026207);参数设置:聚砜空心纤维膜超滤系数:5.5 mm Hg/(ml·h)(1 mm Hg≈0.133 kPa),膜面积:1.3 m2,血流量:250~300 ml/min,透析流量:500 ml/min,透析时间:4 h/次,3次/周;同时指导患者进食低蛋白、低脂饮食,并根据患者病情采用抗感染、利尿消肿等对症处理。观察组在对照组基础上接受中药灌肠疗法,中药方剂:蒲公英20 g,黄芪30 g,大黄10 g,红花10 g,煅牡蛎30 g。加400 ml水煎煮,留取250 ml 药后进行保留灌肠。灌肠方法:准备清洁瓶1个,18号无菌管1根,一次性输液器1副;使用过滤筛将灌肠液导入液体瓶中,灌肠液的温度控制在38~40 ℃;输液瓶置于输液架上,距离患者肛门的垂直距离为30 cm,连接肛管并将空气排出,用石蜡油润滑肛管5~10 cm,置入直肠的深度约30 cm;在灌肠过程中注意控制滴速(80~100 g/min),随时观察患者的反应;待灌肠操作结束后,指导患者保持卧位不变,保留灌肠液1~2 h,连续治疗4周为一个疗程,连续治疗2个疗程,2组均连续干预2个月,对各项指标进行对比。
1.4.2 观察指标①对比2组治疗后的治疗总有效率,判定条件[4]:显效:患者经过治疗后,没有肢体水肿,且血肌酐上升幅度低于前一次透析的50%,透析间歇时间拉长,超过原间歇时间的2倍及以上;有效:经过治疗后,再次透析前患者预后轻度恶心,且有少量的牙龈出血、下肢轻度水肿症状,血肌酐水平的上升幅度低于前一次透析后的50%~70%,透析间歇时间为原间歇时间的1.5~2倍;无效:经过治疗后,患者再次透析前恶心呕吐等症状严重,且影响进食,牙龈、鼻腔等反复出血,肢体肿胀程度明显,血肌酐水平上升的幅度超过前一次透析的70%,透析间歇时间少于原间歇时间的1.5倍。治疗总有效率为有效率与显效率之和。②对比2组治疗前、后的肾功能指标,在清晨采集体检者空腹血液2 ml,之后用全自动生化分析仪对患者的血尿素氮(BUN)、血肌酐(Scr)水平进行对比。
2 结果
2.1 2组患者疗效对比治疗后,观察组的治疗总有效率(92.86%)较对照组(73.81%)高(P<0.05)。见表1。
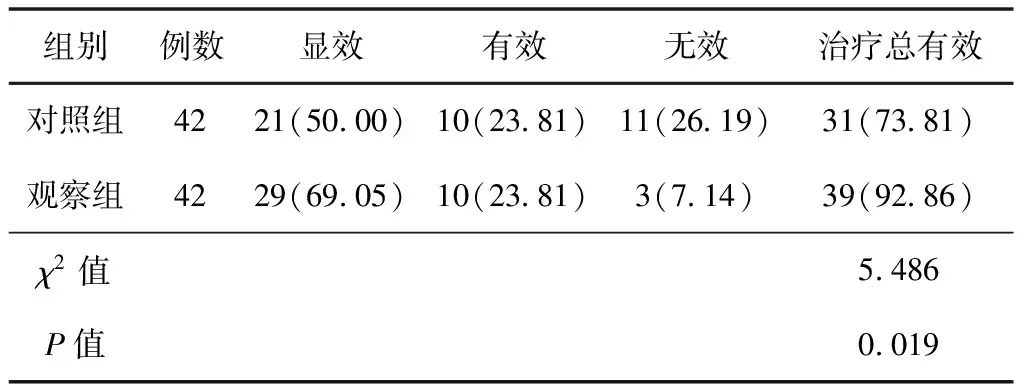
表1 2组患者疗效对比 (例,%)
2.2 2组患者治疗前、后肾功能指标对比治疗后,相比于对照组,观察组的BUN、Scr水平明显低(P<0.05)。见表2。
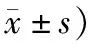
表2 2组患者治疗前、后肾功能指标对比 (例,
3 讨论
慢性肾衰竭患者早期没有明显的临床症状,而且疾病潜伏期长,若病情处于进展期,患者感觉有临床症状就医时,则已经延误最佳治疗时间,可发展成为慢性/急性肾衰竭。临床上当前没有特效的治疗方法对该疾病进行干预,使用对症治疗以及血液透析疗法,尽可能缓解患者临床症状,延长生命期限。血液透析疗法是利用半透膜原理,经过扩散溶液,将患者机体内的代谢废物、过多电解质以及有害物质排出体外,并且可以恢复酸碱平衡以及电解质平衡,使得血液得到净化[5]。相关研究[6]指出,在血液透析的过程中,若将体外循环系统构建出来,以改善机体内部环境,并采用有效方法稳定血流动力学,同时预防心血管并发症发生,可以增加治疗效果。
中医认为慢性肾衰竭属于“水肿”“关格”范畴,发生原因与脾肾虚弱、水浊内停有关,故而治疗的原则以通腑泄浊、益气健脾为主,但是在中医方剂中多含有生大黄,容易损伤胃气,临床上选择以直肠给药的方式减轻对胃部的刺激,同时也能强化药性,促进代谢产物的排出[7]。本研究结果显示:观察组的治疗总有效率(92.86%)较对照组(73.81%)高(P<0.05),可见,在血液透析的基础上加用中药灌肠疗法明显提高了治疗效果。近些年来医疗技术不断革新,血液净化技术也在不断发生变化,该治疗方式的应用可以将机体代谢产物、多余水分排出,进而缓解肾脏负担,也利于纠正酸中毒、电解质紊乱,改善患者临床症状,但是该方法费用高,且需要长期进行,不仅增加了痛苦,且经济负担重;中医利用补脾益肾的治疗原则对患者进行药物干预,有利于机体功能改善,提高远期效果。中药方剂中大黄具有泻下排浊的效用,且与红花配伍利于尿素氮以及肌酐水平的降低,继而改善肾功能;煅牡蛎具有收敛固涩效用;蒲公英的清热解毒、利湿、祛瘀效用明显;黄芪具有利尿、扩张血管、增加机体免疫力的效用。诸多药物配伍,再通过保留灌肠的方式利于刺激肠道黏膜,促使肠道充血,强化毛细血管通透性,促进毒素排出体外,改善肾功能、降低尿酸水平。本研究结果显示:相比于对照组,观察组的BUN、Scr水平明显低(P<0.05),提示血液透析联合中药灌肠治疗的效果较单纯血液透析患者明显。
综上所述:给予慢性肾衰竭患者血液透析联合中药灌肠治疗,明显提高了治疗效果,改善了肾脏功能,促进机体恢复。

