高龄与适龄产妇妊娠期并发症及分娩方式的对比分析
苏 丹,朱秀风,章 珂,张二平
(广东顺德新容奇医院产科 广东 佛山 528300)
国际妇产科联盟(International Federation of Gynecology and Obstetrics, FIGO)将分娩年龄≥35周岁的妊娠定义为高龄产妇妊娠。随着二胎政策的全面开放,产科医生接诊高龄孕产妇人数也在逐年倍增,而高龄孕妇因各种原因生育风险明显增加[1]。本文旨在分析高龄孕妇的妊娠合并症、并发症以及妊娠结局,指导高龄孕妇围产期管理。
1.资料与方法
1.1 一般资料
选取2017年7月—2020年3月于产科住院分娩的孕产妇10 030人,已排除分娩孕周<28周(流产和畸形引产)的产妇,其中双胎或多胎妊娠192例,臀位或横位265例,其余为单胎、头位妊娠。将分娩年龄≥35周岁的产妇13.38%(1 342/10 030)例设为高龄产妇组,其中35~40岁产妇占1 190人,≥40岁以上占152人,平均年龄为(37.23±2.31)岁,其中剖宫产分娩727例。同期分娩年龄<35周岁的产妇86.62%(8 688/10 030)设为适龄产妇组,其中剖宫产分娩2 610例。所有患者自愿签署知情同意书。
1.2 妊娠期合并症与并发症的诊断标准
(1)妊娠年龄定义为孕妇分娩时的实际周岁年龄,35岁及以上定义为高龄孕妇。(2)妊娠期高血压疾病根据美国妇产科医师学会(american college of obstetricians and cynecologists,ACOG)2013年发表的指南[2]进行分类,包括妊娠期高血压、子痫前期(无严重表现子痫前期、伴严重表现子痫前期)、子痫、慢性高血压合并妊娠和慢性高血压并发子痫前期。(3)妊娠期糖尿病(gestational diabetes mellitus, GDM)诊断标准参考中华医学会《妊娠合并糖尿病诊治指南(2014)》[3],同时排除孕前患有糖尿病的孕妇。(4)妊娠期肝内胆汁淤积症(intrahepatic cholestasis of pregnancy, ICP)、胎膜早破(PROM)、前置胎盘(Placentaprevia)、胎盘早剥、胎盘植入异常的诊断参考由谢幸,孔北华,段涛主编.《妇产科学》(第9版)的诊断标准[4]。(5)早产指分娩时孕周为28~36+6周,产后出血指胎儿娩出后24 h内失血量超过500 mL或剖宫产时超过1 000 mL。
1.3 剖宫产指征
剖宫产指征包括母体因素(妊娠合并症和并发症、头盆不称、产程异常、瘢痕子宫、前置胎盘或胎盘早剥)、胎儿因素(胎位异常、胎儿窘迫、巨大儿、多胎、珍贵儿)、社会因素(无指征的剖宫产)。
1.4 统计学方法
采用SPSS 26.0统计分析软件。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率[n(%)]表示,采用χ2检验或Fisher精确概率法。P<0.05为差异有统计学意义。
2.结果
2.1 近三年高龄产妇的数量变化
2017年高龄孕妇占比13.7%,2018年高龄产妇比例占比13.5%,2019年高龄产妇占比12.7%,2020年高龄产妇占比12.7%,三年高龄产妇占比,差异无统计学意义(P>0.05),见表1。

表1 2017年至-2020年高龄产妇数量变化
2.2 两组产妇的妊娠期并发症及结局比较
两组产妇的妊娠期并发症及结局比较,差异有统计学意义(P<0.05)。高龄产妇的GDM占比为61.0%,高于适龄产妇组的44.3%;高龄产妇组的PROM占比为30.9%,低于适龄产妇的48.3%;差异均有统计学意义(P<0.05)。两组产妇的胎盘早剥,前置胎盘,胎盘植入,妊娠肝内胆汁淤积症差异无统计学意义(P>0.05),见表2。
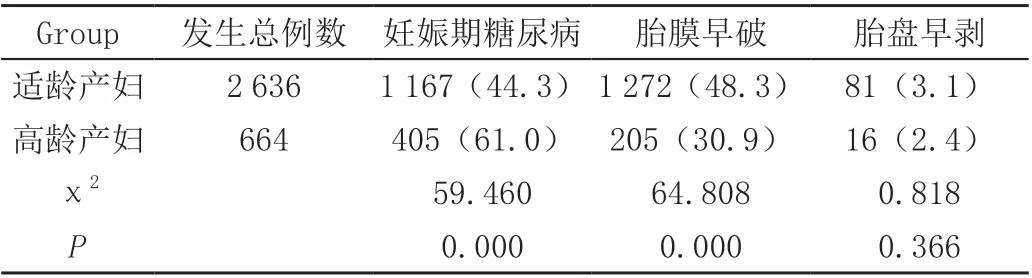
表2 高龄产妇组和适龄产妇组妊娠期并发症及孕产妇结局比较[n(%)]

表2(续)
2.3 两组剖宫产率和剖宫产指征的比较
两组产妇的剖宫产指征比较,差异有统计学意义(P<0.05),剖宫产指征中:高龄产妇组的母亲因素占比为80.2%,高于适龄产妇组的62.9%;高龄产妇组的胎儿因素占比为14.0%,低于适龄产妇组的34.8%;高龄产妇组的社会因素占比为5.8%,高于适龄产妇组的2.3%;差异均有统计学意义(P<0.05)。见表3。
2.4 两组妊娠期高血压疾病发生情况的比较
对不同类型的妊娠期高血压疾病进一步分析,两组产妇的妊娠期高血压疾病占比差异无统计学意义(P>0.05)。
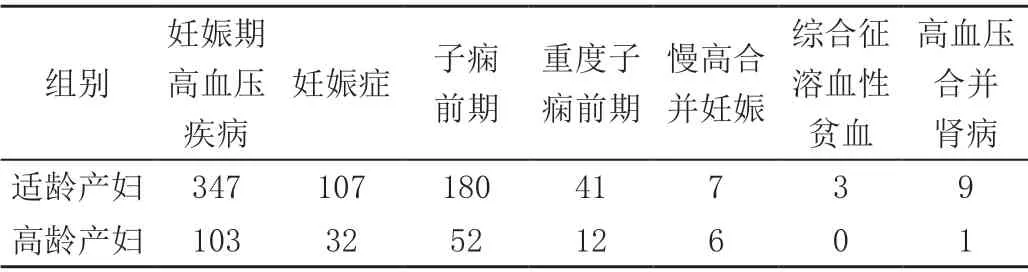
表4 适龄组与高龄组妊娠期高血压疾病比较(例)
3.讨论
伴随二胎政策的放开,在2016年开始出现生育高峰,尤其在2017年以后高龄孕妇在孕妇所占的比例越发突出,本院研究显示2017年—2019年每年高龄产妇占产妇总数的13%左右。因高龄孕妇比例增加,伴随的问题也越来越引起妇产科同仁的重视,针对于高龄孕妇的研究也越来越深入。本院作为经济发达地区的基层医院,逐渐完善的辅助生育技术也促使高龄孕妇再次妊娠的人数开始增加,在2017年—2019年在本院分娩的高龄产妇达到了1 342人。
本院分娩的所有产妇,高龄产妇的剖宫产率明显高于适龄产妇组,差异有统计学意义(P<0.05)。由于高龄产妇产道、子宫、关节等部位的韧带功能的退化,会在分娩时出现骨盆关节的展困难、子宫收缩功能下降,及阴道弹性的减退,导致产妇分娩时出现滞产、产程进展迟缓,因而出现难产发生的风险增加,这也是高龄产妇剖宫产增加的原因[5]。此外,因为计划生育政策,再次妊娠的高龄孕妇面临再次妊娠时,常常经历了备孕、安胎、高龄带来的生理与心理的双重考验,当面临分娩方式的选择时,常常选择相对胎儿来说比较安全的剖宫产,这也是导致剖宫产率增加的又一原因[6]。冯国惠等[7]同样在研究中发现,高龄产妇组中剖宫产率明显高于适龄产妇组,高龄产妇自身并发症及合并症多、软产道弹性下降、骨盆、韧带功能减退,此外,高龄产妇因怀孕困难、心理压力增加而畏惧阴道分娩风险,从而孕妇主动要求剖宫产术等情况,以上种种因素均可造成高龄产妇的剖宫产率呈现较高水平。另外前次剖宫产分娩孕产妇,再次妊娠时高龄合并前置胎盘,胎盘植入、子宫破裂及产前及产后大出血风险高,这也是剖宫产率升高主要原因。因此,应加强首次剖宫产的发生,加强孕期宣教和分娩期的个体化管理,降低高龄孕妇阴道分娩的顾虑,做好围产期管理,从而降低高龄产妇的剖宫产率。
两组产妇的妊娠期并发症及结局比较有统计学意义(P<0.05)。女性随着年龄的增加各器官机能下降,心血管疾病、糖尿病、甲状腺疾病及肾脏疾病等发生率较年轻女性高,从而导致妊娠相关风险明显提高[8]。发现高龄产妇妊娠期糖尿病发生率明显高于适龄产妇,由此可见伴随年龄的增高,妊娠期女性糖代谢能力逐渐下降,发生妊娠糖尿病机会增加。在胡嫦娥等[9]研究发现,高龄、人流及孕产次数多、过多的宫腔操作易引起子宫内膜损伤,从而在妊娠时导致蜕膜血管形成不良,血供不足,受精卵为摄取营养而下移或胎盘面积增大而发生前置胎盘。因此,需要产科医生面对高龄孕妇时,不仅作为高危孕妇加强规范管理,还要制定一系列的预防措施降低高龄孕妇严重的妊娠期并发症和合并症。陈红霞等[10]研究指出:在妊娠期高血压孕产妇中,伴随年龄的增加,患者妊娠结局也明显下降,甚至并发子痫,威胁母儿生命。本文两组产妇妊娠期高血压疾病发生率差异无统计学意义(P>0.05)。
综上所述,伴随二胎放开,高龄孕产妇所在的比例越来越突出,也带给我们妇产科医生更多的挑战,需要在孕前,孕期及围产期制定出相应的个性化的治疗方案,以更好的指导临床,孕期要加强监护,妇产科医生在围产期需要给予高龄孕产妇更多的医疗关注,预防并及时发现妊娠期并发症,从而提高围产期的母婴安全,预防因高龄而带来的不良妊娠结局。

