妊娠高血压综合征与妊娠期糖尿病患者凝血功能检测的价值探讨
王冰斌 周艺燕 叶德娟
(1 厦门大学附属第一医院检验科,福建 厦门 361001;2 厦门大学附属第一医院输血科,福建 厦门 361001)
妊娠高血压综合征与妊娠期糖尿病均是妊娠期常见疾病,二者的发病与生活方式的改变、高龄产妇的增加、机体营养过剩、运动减少等密切相关。妊娠期糖尿病病理表现为妊娠期出现的糖代谢异常,既往无糖尿病病史,可引起患者凝血功能变化和血管内皮损伤,可导致静脉血栓形成,可引发血栓性疾病,甚至危及生命[1]。同时,妊娠期糖尿病易发生流产、早产、妊娠期高血压,巨大胎儿等,对母婴均有巨大危害。妊娠期高血压综合征也是妊娠期特有的疾病,病理表现为全身小动脉痉挛,可激活体内血小板和凝血因子,使血液处于高凝状态,导致血栓形成率明显高于正常妊娠[2]。同时可损伤患者的全身器官功能,降低胎盘功能,限制胎儿生长,甚至造成不良妊娠结局[3]。因此,妊娠高血压综合征与妊娠期糖尿病患者均可发生凝血功能异常,不仅升高了血栓形成风险,而且影响产后恢复,需要临床在妊娠期间不同阶段密切监测凝血功能,提高对凝血指标的监控和干预,保障母婴孕期安全[4]。本研究进一步分析妊娠高血压综合征与妊娠期糖尿病患者凝血功能检测的价值,报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2020年4月至2021年4月在我院产科治疗的40例妊娠高血压综合征患者、40例妊娠期糖尿病患者的临床资料。A组为40例妊娠高血压综合征患者,年龄24~38岁,平均年龄(30.70±4.10)岁;B组为40例妊娠期糖尿病患者,年龄23~39岁,平均年龄(30.50±4.50)岁;将同期40例健康孕妇作为C组,年龄23~37岁,平均年龄(30.30±4.40)岁;将同期40例健康体检非妊娠者作为空白对照组,年龄22~38岁,平均年龄(30.60±4.70)岁;纳入标准:①所有A组、B组患者均符合《妇产科学》[5]中妊娠高血压综合征、妊娠期糖尿病诊断标准。②妊娠期糖尿病经口服葡萄糖耐量试验确诊,空腹血糖(FPB)>6.1 mmol/L,1 h血糖≥9.0 mmol/L,2 h血糖>7.8 mmol/L,任何一项指标超标即可确诊。③妊娠期高血压综合征以首次发现间隔4 h行2次血压检查收缩压和(或)舒张压>140/90 mm Hg。④A、B、C组孕妇均在我院产科建卡,能定期来院产检,既往身体健康,无高血压、糖尿病病史;排除标准:既往有糖尿病、高血压病史,合并妊娠期肝内胆汁淤积症,既往合并血液系统疾病,近期服用过影响凝血、纤溶活性的药物,需要行保胎治疗等;对比四组的一般资料无明显差异,具有可比性。
1.2 方法 分别于孕早期(8~12周)、孕中期(20~27周)、孕晚期(30周)、产褥期(产后3 d)检测凝血功能指标,抽取空腹静脉血3 mL,置入抗凝管中,抗凝剂为0.109 mol/L枸橼酸钠,将采集的血液标本与抗凝剂充分混匀,血液与抗凝剂的比例为9∶1,进行离心处理,转速3 000 r/min,时间10 min,采用STA-R Evolution血凝分析仪(法国Stago公司)及配套定标品、质控品和试剂,严格按照说明书执行操作[6];检测血浆凝血酶原时间(PT)、凝血酶时间(TT)、活化部分凝血活酶时间(APTT)、纤维蛋白原(FIB),D-二聚体(D-D),TT、APTT、PT、FIB 均采用凝固法,D-D 采用免疫比浊法。
1.3 观察指标 记录孕早期、孕中期、孕晚期凝血功能指标变化,包括TT、APTT、PT、FIB、D-D。
1.4 统计学方法 用SPSS21.0统计学软件,均数±标准差()表示计量资料,行F检验,有统计学差异为P<0.05。
2 结果
2.1 四组孕早期凝血功能指标比较 B组TT明显短于A组、C组、空白对照组(P<0.05),但四组APTT、PT、FIB、D-D水平相比无明显差异(P>0.05)。见表1。
表1 四组孕早期凝血功能指标比较()
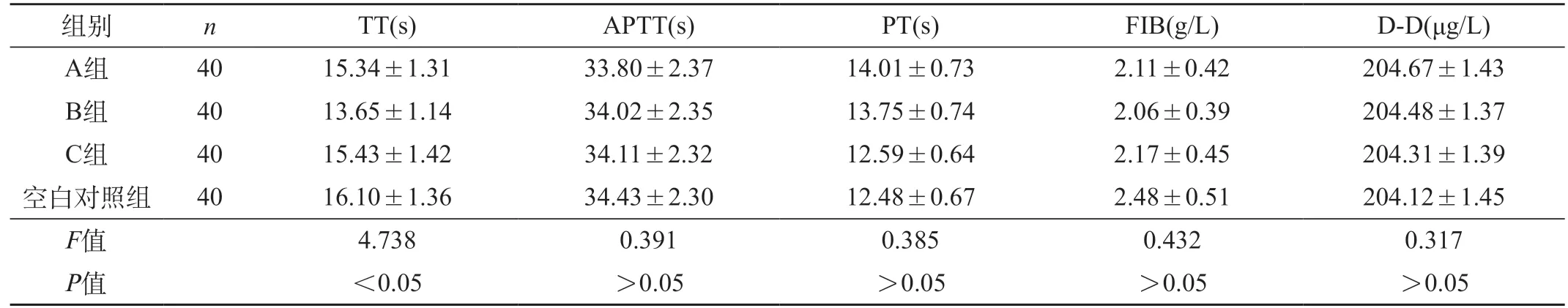
表1 四组孕早期凝血功能指标比较()
2.2 四组孕中期凝血功能指标比较 A组、B组TT、APTT、PT明显短于C组、空白对照组,FIB、D-D水平明显高于C组、空白对照组(P<0.05),而A组和B组的TT、APTT、PT、FIB、D-D相比无明显差异(P>0.05)。见表2。
表2 四组孕中期凝血功能指标比较()
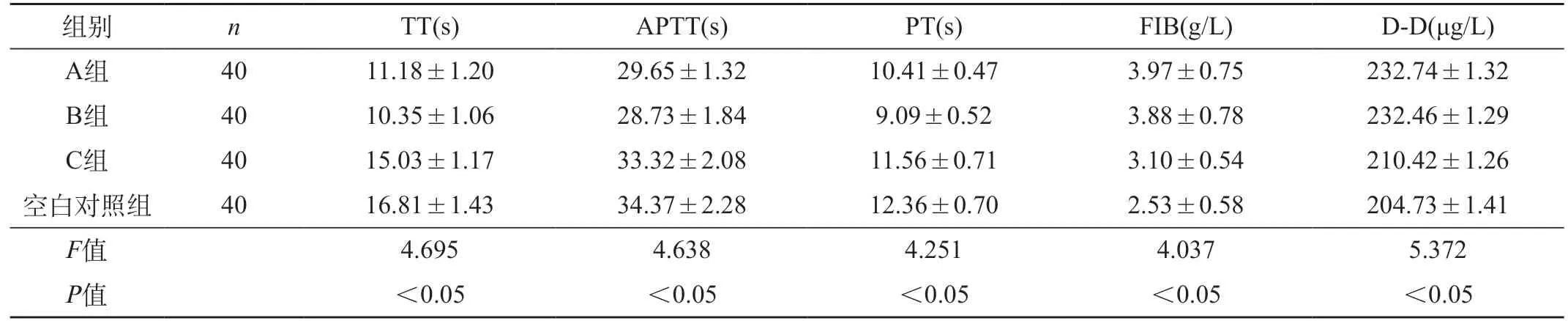
表2 四组孕中期凝血功能指标比较()
2.3 四组孕晚期凝血功能指标比较 A组、B组、C组的TT、APTT、PT明显短于空白对照组,FIB、D-D水平明显高于空白对照组,且A组、B组TT、APTT、PT明显短C组,FIB、D-D水平明显高于C组(P<0.05),但A组和B组之间TT、APTT、PT、FIB相比无明显差异(P>0.05),A组D-D水平明显高于B组(P<0.05)。见表3。2.4 四组产褥期凝血功能指标比较 A组、B组的TT、APTT、PT仍短于C组、空白对照组,FIB、D-D水平明显高于C组、空白对照组(P<0.05),且A组与B组之间TT、APTT、PT、FIB、D-D相比无明显差异(P>0.05)。见表4。
表3 四组孕晚期凝血功能指标比较()

表3 四组孕晚期凝血功能指标比较()
表4 四组产褥期凝血功能指标比较()
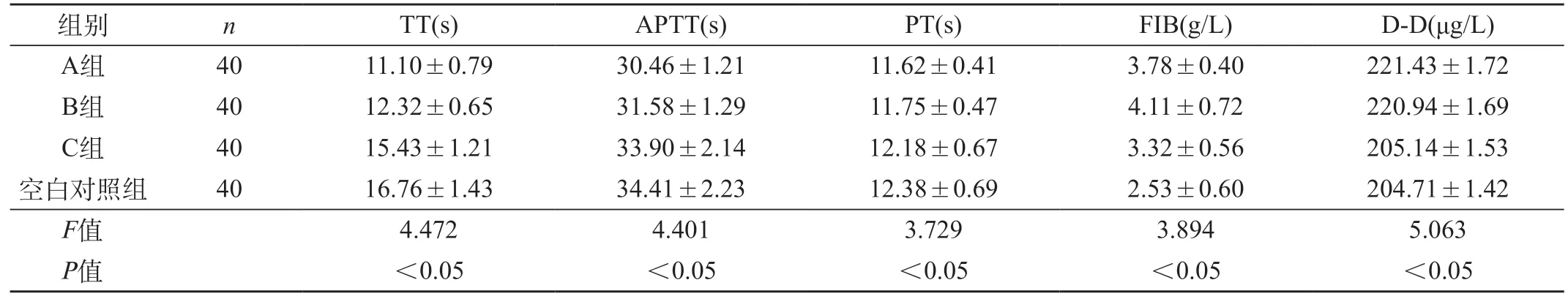
表4 四组产褥期凝血功能指标比较()
3 讨 论
妊娠是一个女性正常的生理过程,妊娠期间机体会发生一系列生理及病理改变,机体激素水平发生明显变化,雌、孕激素水平持续升高,血容量逐渐增加,凝血功能也随着发生改变[7]。临床研究显示,健康孕妇的血液凝聚状态明显高于健康非妊娠者,凝血因子Ⅱ、Ⅴ、Ⅶ、Ⅸ、Ⅹ增加,而Ⅵ、Ⅷ因子降低,可伴有血小板轻度降低[8]。
妊娠期糖尿病与妊娠期进食过多、体质量增加过快、相对活动减少等有关。至妊娠中晚期,孕妇羊水不断增加,可加重循环负担,继发妊娠高血压综合征。由于机体处于高血糖状态,可损伤血管内皮及抗凝系统,激活凝血系统,升高血液凝固性,增加血栓形成风险[9]。妊娠高血压综合征多在妊娠24周后发病,表现为全身小动脉痉挛、全身组织器官供血减少,不仅可损伤孕妇组织器官功能、影响胎盘供血,还可破坏机体凝血与抗凝系统平衡,改变纤溶系统,引发血液高凝状态,增加血栓发病率[10]。因此,随着孕周的增加,胎儿不断发育,母体会出现纤溶系统与凝血功能改变,但妊娠期糖尿病和妊娠高血压综合征会加重纤溶系统与凝血功能改变,造成血液处于高凝状态,血栓发生率明显升高,直接影响产妇和胎儿预后[11]。
凝血功能指标能直接反映机体凝血功能,有助于指导医师正确评估产妇凝血功能,提高对血栓的预防至治疗效果。FIB与血栓形成密切相关,也是重要的凝血蛋白,其含量与凝血状态呈正相关,含量升高提示机体处于高凝状态,血栓风险增加,反之则出血风险升高[12]。D-D是FIB经活化因子交联后被纤溶酶水解而来的一种物质,是反映纤溶功能的重要指标,直接反映机体凝血及纤溶功能[13]。APTT、PT可反映机体内源性和外源性凝血功能,二者升高说明机体存在出血风险,下降则提示体内处高凝状态[14]。本研究中,C组在孕中期至孕晚期TT、APTT、PT逐渐缩短,而FIB、D-D逐渐升高。说明孕期凝血功能变化是一个正常生理过程,随着孕周的增加,血液凝固性逐渐升高,但发生高凝状态的概率较小。而对妊娠期糖尿病和娠高血压综合征患者来说,在孕中晚期A组和B组的APTT、PT明显缩短,FIB、D-D水平明显升高。说明妊娠期糖尿病和娠高血压综合征患者存在凝血及纤溶功能异常,血液处于高凝状态,更易形成血栓。在产褥期,A组和B组APTT、PT仍较短,而FIB、D-D水平仍偏高。说明妊娠期糖尿病和娠高血压综合征在产后机体纤溶系统及凝血功能并不能快速恢复正常,而随着机体生理功能的逐渐恢复,纤溶系统及凝血功能可逐步恢复正常[15]。B组在孕早期TT明显短于A组。这可能与血糖升高可下调部分抗凝物质,降低FIB的溶解有关。
综上所述,妊娠高血压综合征与妊娠期糖尿病孕期凝血功能处于动态变化,随着孕周的增加,血液逐渐发生高凝状态,血栓形成风险较高,需引起临床的重视并采取针对性防治措施,以保障母婴健康。

