上皮内生性青光眼1例
刘垚,袁洪峰,刘少章
(陆军军医大学大坪医院眼科,重庆 400042)
上皮内生是眼外伤或眼前节手术后罕见的严重并发症。角膜或结膜上皮细胞进入前房并通过增殖形成膜结构,覆盖角膜、前房角和虹膜组织,导致角膜内皮失代偿、继发性青光眼或其他严重并发症[1-2],其中难治性青光眼是上皮内生后眼球摘除的主要原因[3]。本文报告1例眼球摘除术后病理检查确诊为上皮内生性青光眼的病例。
1 病例资料
患者,男,38岁,因左眼角膜穿通伤,球内异物入院,急诊行“角膜清创缝合术+白内障针吸术+玻璃体切除术+球内异物取出术”,术中发现晶状体后囊膜破裂。4个月后行二期“后房型人工晶体植入术”,次日发现人工晶体脱位,2 d后行“人工晶体取出+前房型人工晶体植入术”,术后持续半个多月低眼压(右眼眼压18.1~20.2 mmHg,左眼眼压6.2~9.1 mmHg;1 mmHg=0.133 kPa),角膜水肿,后弹力层皱褶。前房型人工晶体植入术后3个月,患者出现左眼疼痛伴同侧头痛,左眼压52 mmHg,裂隙灯检查见角膜内皮大片渗出膜,KP(++)虹膜纹理欠清,诊断“左眼继发性青光眼”。虽采用多种降眼压药物治疗,但效果均不理想,后行“左眼Ahmed阀植入联合丝裂霉素C处理术”,术后2年左眼眼压仍控制不佳,刺痛逐渐加重,视力光感,最终因左眼角膜大泡性病变和继发性青光眼行“左眼球摘除术”。
病理检查显示:左眼角膜基质水肿,角膜后壁、小梁网表面、前房角、虹膜表面有厚薄不一的非角化鳞状上皮细胞膜覆盖(图1),上皮细胞膜从虹膜向后延伸到睫状体平坦部,虹膜根部至前房角处上皮较厚,最厚处有10 余层上皮细胞,向前逐渐变薄至单层(图2A)。后弹力层与上皮细胞膜之间为一层均质无结构组织,其内有色素沉积,相应处角膜内皮细胞缺如(图2 B)。内生的上皮细胞中可见数个细胞质较空,其内有蓝染物质的细胞,Alcian Blue染色阳性(图3)。病理诊断:左眼上皮内生性青光眼(内生的上皮细胞来源于结膜)。

图1 内生上皮的病理组织学分布Figure 1 Distribution of invading epithelial layer
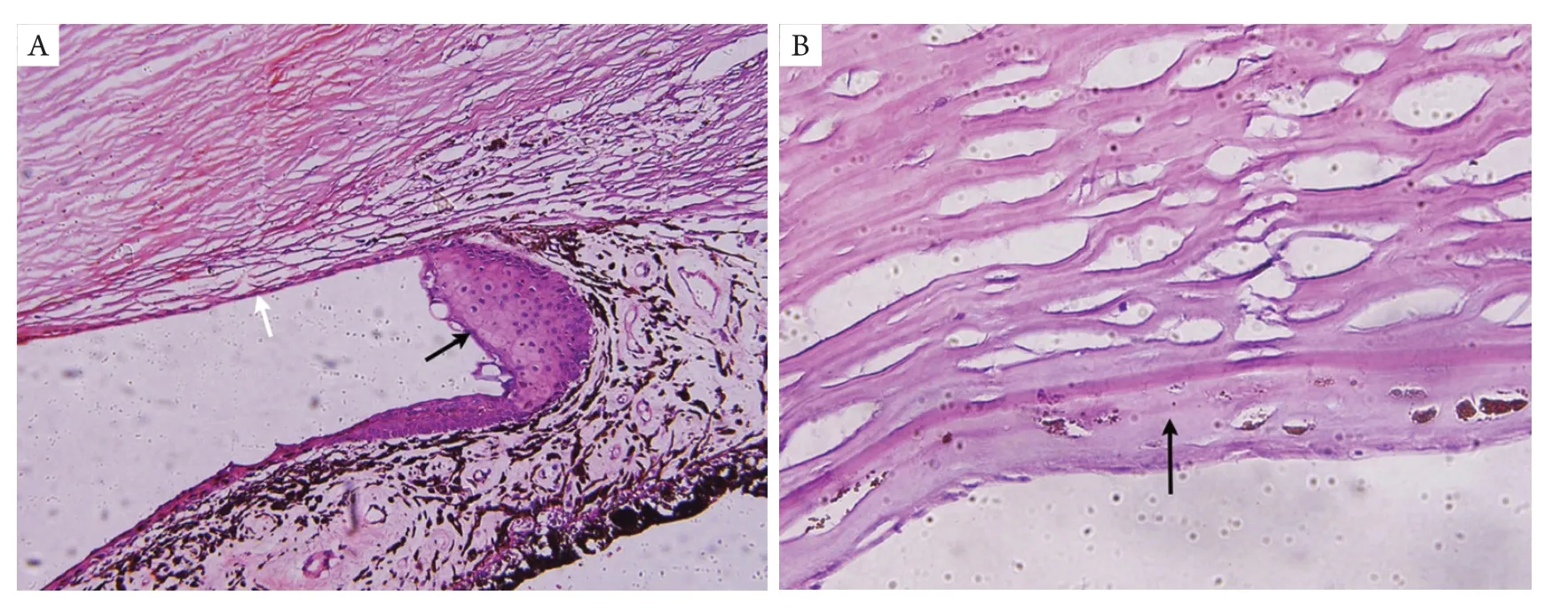
图2 内生上皮层的病理组织学形态Figure 2 the structure of invading epithelial layer under HE staining
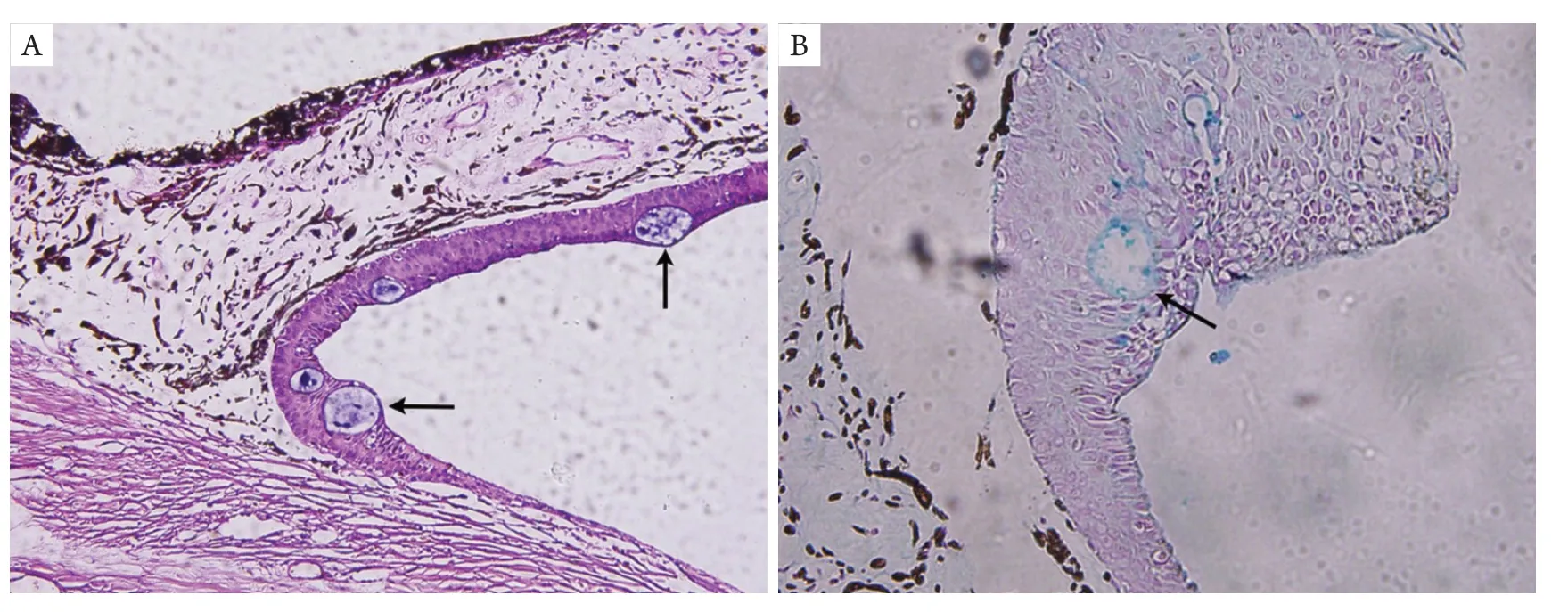
图3 内生上皮层来源于结膜组织Figure 3 Invading epithelial cells is derived from conjunctival tissue
2 讨论
上皮内生是眼外伤或眼前节手术后严重的并发症,据早期文献[2]报道,囊内和囊外白内障手术的发生率为0.076%~0.12%,穿透性角膜移植术后上皮内生的发生率为0.25%[4],但随着显微手术技术及器械的不断改进,上皮内生的发生率明显下降。上皮细胞侵袭入眼内后有3种形式:虹膜珍珠瘤、上皮囊肿和上皮内生(上皮植入),由于上皮内生在眼内呈片状弥漫增生故最具侵袭性,预后很差。在一项回顾性研究中,上皮内生未手术的患者中有95%行眼球摘除,在接受了手术治疗的患者中仍有52%的患者最终行眼球摘除[2],其中导致眼球摘除的最常见的原因就是难治性青光眼[3]。
引发上皮内生的危险因素包括多次眼部手术[5]、伤口愈合延迟、伤口边缘裂开、伤口瘘、虹膜或玻璃体嵌顿、无缝线小切口白内障术后低眼压[6-7]。裂隙灯检查其典型的表现为自眼球穿孔或手术切口处有一淡灰色纱样薄膜向下生长,房角镜检查能见到它扩展到前房角处,覆盖于小梁网表面。其中内生上皮位于角膜背面者,如能观察到它的进行性边缘与正常角膜的分界并注意到两者的细微差别,则有助于诊断[8]。
本病例为眼球穿通伤并经历了多次眼部手术,患者玻璃体切除术术后且晶状体后囊膜已有破口,在行二期人工晶体植入时切口未缝合,术后持续半个多月的低眼压,3个月后发生青光眼,因此推测本例患者发生上皮内生可能的时间是前房型人工晶体植入术后3个月内。裂隙灯检查所见到的“角膜内皮大片渗出膜”就是内生上皮细胞膜,而“虹膜纹理不清”则提示虹膜表面可能有内生上皮膜覆盖。本病例病理切片上观察到内生到眼内的为非角化鳞状上皮细胞层,在内生上皮内含有杯状细胞(细胞质内含有黏液,Alcian Blue染色阳性),提示内生的上皮来源于结膜,位于虹膜表面的内生上皮较厚应为虹膜血供较丰富之故。位于内生的上皮细胞膜之下的角膜内皮细胞缺如可能是在上皮增生过程中,被进行缘的上皮细胞破坏所致。
据此建议:1)经角膜及角膜缘入路的手术及角膜穿通伤的清创缝合时,切口/伤口应对合良好,缝合水密,避免伤口内组织嵌顿及瘘管形成;2)对玻璃体切除术术后晶状体后囊膜有破口或估计术中会发生后囊膜破裂的二期人工晶体植入病例,术中需预置灌注,术毕时缝合手术切口以避免术中术后的低眼压;3)对术后早期低眼压应仔细行裂隙灯检查有无切口闭合不佳的问题,尤其是在外伤或手术后早期低眼压一年或更长时间内出现视力下降、角膜水肿、青光眼和角膜后壁有薄纱样改变,应除外上皮内生的可能。

