咪达唑仑在新生儿呼吸窘迫综合征机械通气中的镇静镇痛效果观察
高维凤,李金嫦
(云浮市妇幼保健院,广东 云浮 527300)
0 引言
新生儿呼吸窘迫综合征(简称为NRDS),同时临床上又将其称为肺透明膜病,该疾病在临床上属于比较常见的一种危重症。NRDS指的是新生儿出生以后,在短时间内发生呼吸困难,且症状逐渐加重的现象[1]。NRDS的发生原因主要为:新生儿缺乏肺泡表面活性物质后,使得肺泡萎缩所导致的;通常正常情况下,NRDS一般发生在新生儿出生后的4h~12h以内,疾病发生后患儿可表现出:①呼吸困难;②发绀;③吸气三凹征等一系列临床症状;若是不及时采取有效、正确的临床措施,导致患儿病情进一步加重后,可发生呼吸衰竭等严重并发症,从而可直接导致新生儿死亡[2]。对于NRDS患儿而言,若是新生的胎龄越小、体重越轻,那么发生NRDS的几率就越高,死亡率也会增大[3]。目前,临床上治疗NRDS疾病,首选治疗方式为机械通气,具有提高氧合、改善患儿缺氧等作用;但该治疗方式属于一种侵入性操作,所以会对患儿产生一定的刺激,使患儿出现人机对抗、烦躁等不良情况[4]。因此,NRDS患儿在采用机械通气期间还需给予有效、安全的镇痛镇静药物,来降低患儿的应激反应,保证患儿顺利完全治疗。基于此,本文主要将2019年2月至2020年2月期间,我院诊治的60例NRDS作为研究对象,采用咪达唑仑后,对其应用效果进行探析,具体内容如下。
1 资料与方法
1.1 一般资料
本次研究的实施时间段为2019年02月至2020年02月,研究对象为NRDS患儿,研究例数为60例。根据患儿选用的不同麻醉药物进行分组,其中有30例在机械通气采用苯巴比妥进行镇静(对照组),男女占比分别为60.00%(18/30)、40.00%(12/30);最小者 0.5d,最大者 7d,平均 (3.28±0.47)d;有30例患儿在机械通气中采用咪达唑仑进行镇静(观察组),男患儿占66.67%、女患儿占33.33%;;年龄范围在1d至8d之间,平均(3.31±0.45)d;对比两组患儿的基线资料,无统计学意义(P>0.05)。
纳入标准:(1)纳入研究患儿的家长均知情,并签同意书;(2)纳入符合NRDS相关诊断标准者[5];(3)患儿入院时间均≤2d;(4)患儿的临床资料完整。
排除标准:(1)排除中途退出研究的患儿;(2)排除对本次研究药物过敏的患儿;(3)排除伴有心肝肾等障碍的患儿;(4)排除血流动力学严重不稳定的患儿;(5)进行肌肉松弛剂治疗者;(6)伴有急性迟缓性瘫痪者。
1.2 方法
机械通气:给予两组患儿经口气管插管,采用SIMV模式,频率(RR)、氧浓度(FiO2)、吸气峰压(PIP)以及呼气末正压(PEEP)分别设置为:①30-40次/min;②25%-100%;③18-25cmH2O;④5-8cmH2O。后续根据患儿的血气分析指标,来调整合理的呼吸机参数。
对照组在机械通气中采用苯巴比妥(进行镇静:给予患儿20mg/kg(负荷量)的苯巴比妥,以静脉推注的方式给药;1224-24h后维持剂量为2.5mg/(kg.次),根据药物浓度停用。
观察组在机械通气中采用咪达唑仑进行镇静:给予患儿0.2mg/kg的咪达唑伦,给药方式为:静脉推注;随后持续静脉滴注咪达唑仑(剂量1-3μg/kg.min)+葡萄糖(浓度5%或10%),根据病情调整剂量,直至撤离呼吸机。
1.3 观察指标
(1)镇静效果评估:采用Ramsay评分量表[6],对两组患儿用药前、用药后2h、用药后12h、用药后24h的镇静效果进行评分:①1分,患者易怒或焦虑;②2分,患者较为平静,定位感较好,较配合治疗;③3分,患者对医护人员做出的指令有反应;④4分,患者能对轻微刺激,较快的做出反应,表现为轻度睡眠状态;⑤5分,患者已不能对轻微刺激做出反应,表现为深度睡眠状态。镇静不足者1分、镇静恰当者2至4分、镇静过度者5至6分。
(2)镇痛效果评估:采用FIACC评分量表[7],对两组患儿用药前、用药后1h的镇痛情况进行评估,量表共包含:①活动度;②表情;③哭闹程度;④腿部运动;⑤可安慰性五个维度,每个维度分值为2分,总分10分,分值越高表明镇痛效果越差。
(3)统计两组患儿的发生撤机后苏醒延迟、呼吸抑制、尿潴留的情况。
(4)血气与呼吸力学指标评估:取两组患儿用药前后的股动脉血进行血气分析,计算 PaO2/FiO2、Crs、PIP、RR[8]。
1.4 统计学方法
研究所得到的数据均录入至Excel 2010中予以校对,采用SPSS 23.0软件进行处理。(±s)表示计量资料,百分比(%)表示计数资料。计量资料用t检验,而计数资料用卡方(χ2)检验。P评定检验结果,P>0.05提示无统计学差异,P<0.05提示有统计学差异。
2 结果
2.1 两组患儿镇静效果比较
表1结果显示,用药前两组患儿用药前镇静评分比较无明显差异(P>0.05),用药后2h、用药后12h、用药后24h两组患儿比较镇静评分,观察组均比对照组高(P<0.05)。
表1 两组镇静效果比较(±s)
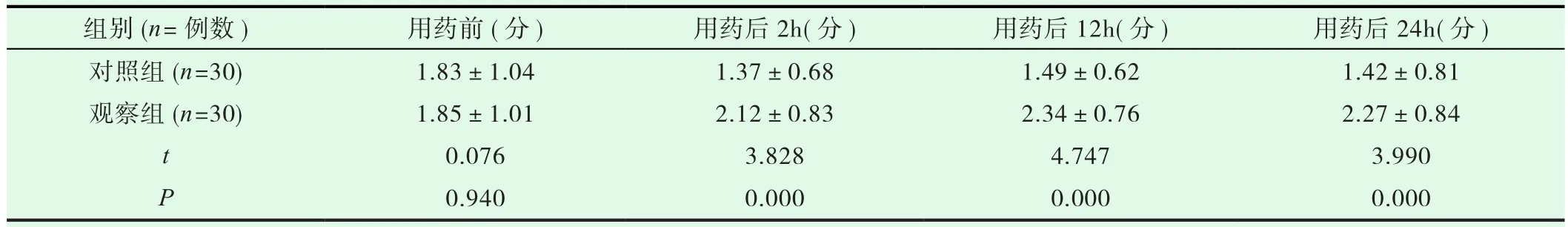
表1 两组镇静效果比较(±s)
组别(n=例数) 用药前(分) 用药后2h(分) 用药后12h(分) 用药后24h(分)对照组(n=30) 1.83±1.04 1.37±0.68 1.49±0.62 1.42±0.81观察组(n=30) 1.85±1.01 2.12±0.83 2.34±0.76 2.27±0.84 t 0.076 3.828 4.747 3.990 P 0.940 0.000 0.000 0.000
2.2 两组患儿镇痛效果与脱机时间比较
表2示,两组患儿比较用药前的镇痛评分,无统计学意义(P>0.05);两组患儿比较用药后的评分,观察组比对照组低,且脱机时间明显短于对照组(P<0.05)。
表2 两组镇痛效果与脱机时间比较(±s)

表2 两组镇痛效果与脱机时间比较(±s)
组别(n=例数) 用药前(分) 用药后(分)对照组(n=30) 5.82±1.16 4.42±0.69观察组(n=30) 5.84±1.17 2.75±0.53 t 0.066 10.513 P 0.947 0.000
2.3 两组患儿不良反应发生率比较
表3示,两组患儿采用不同药物之后,比较不良反应发生率,观察组3.33%比对照组低23.33%(P<0.05)。
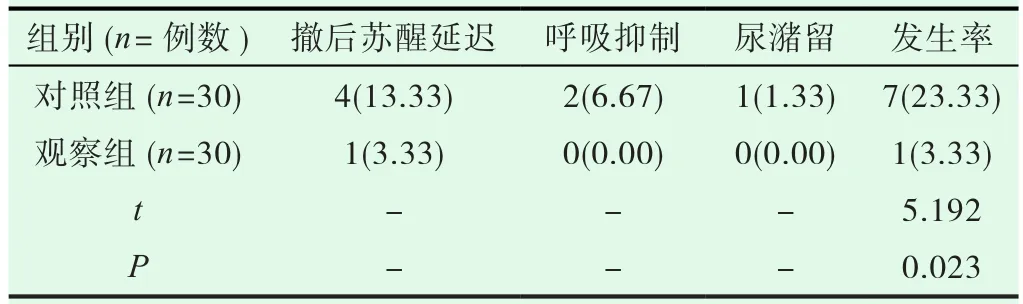
表3 两组不良反应发生率比较[(%)]
2.4 两组患儿血气与呼吸力学指标比较
表4示,用药前比较两组患儿的PaO2/FiO2、Crs、PIP、RR指标无明显差异(P>0.05),用药后观察组PaO2/FiO2、Crs指标明显高于对照组,PIP、RR指标明显低于对照组(P<0.05)。
表4 两组血气与呼吸力学指标比较(±s)

表4 两组血气与呼吸力学指标比较(±s)
时间 指标 对照组(n=30) 观察组(n=30) t P用药前 PaO2/FiO2 158.46±31.79 158.51±31.82 0.006 0.995 Crs(cmH20) 35.61±10.38 35.63±10.25 0.008 0.994 PIP(cmH20) 33.92±7.56 33.95±7.53 0.015 0.988 RR(次 /min) 30.73±7.64 30.71±7.69 0.010 0.992用药后 PaO2/FiO2 170.24±30.53 188.34±32.81 2.212 0.031 Crs(cmH20) 38.12±10.97 43.82±8.54 0.246 0.029 PIP(cmH20) 31.28±6.51 28.15±5.27 2.047 0.045 RR(次 /min) 26.39±6.46 23.14±4.48 2.264 0.027
3 讨论
NRDS在临床儿科中属于比较常见且多发的危重症之一,具有:①起病比较急;②病情重;③死亡率较高等特点。因新生儿呼吸窘迫综合征患儿经常容易因高碳酸血症、低氧血症而导致机体其他器官出现障碍,从而对患儿的身体健康造成极其严重的影响[9]。机械通气作为临床上治疗呼吸衰竭、病情危急等患儿的有效手段之一,不仅能保证患儿呼吸顺畅,还能提高临床治疗疗效[10]。虽然机械通气治疗NRDS后,能够获得良的效果,但因其属于一种有创治疗,当新生儿呼吸窘迫综合征患儿在接受机械通气难度治疗过程中,会因持续性疼痛、气管插管等因素而出现烦躁、不安等现象,从而导致患儿自主呼吸不断增强,进而出现人机对抗的情况,最终影响治疗效果与预后[11]。因此,为了保证患儿能顺利完成机械通气治疗,提高患儿的舒适感,降低不良反应发生率,在此过程中需给予患儿镇痛镇静药物,以此来促进患儿疾病康复。
本次研究中,观察组采用咪达唑仑后,其镇静与镇痛评分、不良反应发生率、血气指标以及呼吸力学指标同对照组患儿进行比较,结果显示:均具有统计学差异(P<0.05)。郭锦华学者的研究中[12],将NRDS患儿作为研究对象,一共92例,且所有患儿均接受机械通气进行治疗,然后将其随机分组,对照组共46例患儿,采用芬太尼药物;观察组共46例患儿,采用咪达唑仑联合芬太尼药物,结果显示:两组患儿采用不同镇痛镇静药物后,比较Ramsay与FIACC评分、血气指标与呼吸力学指标,均具有统计学意义;与本次研究结果一致。其原因分析可能为:(1)咪达唑仑作为一种水溶性二氮卓类镇静药物,应用后可以在患儿体内完全代谢成羟基咪达唑仑;当羟基咪达唑仑和葡萄糖醛酸相互结合后,则会成为一种无任何活性的代谢物,长时间应用不会在患儿的体内蓄积,同时也不会出现明显的不良反应,具有较高的安全系数[13]。(2)咪达唑仑通过静脉给药方式,2-2.5min左右便可发挥出药物效果,具有起效速度快、持续时间长的特点,当患儿应用后可起到镇静、抗焦虑以及抗痉挛等作用。但是,值得注意的是:使用小剂量的咪达唑仑,可维持患儿一定的自主呼吸能力,不会对循环系统产生较大影响[14]。但应用大剂量的咪达唑仑,则会增强镇静效果,从而增强抑制患儿的心血管系统作用,容易使镇静效果加深,进而导致过度抑制循环系统的情况[15]。因此,临床医师在对NRDS患儿应用咪达唑仑时,需严格把控药物剂量。
综上所述,对进行机械通气的NRDS患儿应用咪达唑仑,不仅能取得较为良好的镇静镇痛效果,且患儿应用效果不良反应小,安全系数高,同时还能改善患儿的氧合功能,降低患儿的气道阻力,有助于患儿提高呼吸功能,值得应用。

