快速康复外科护理联合个性化功能锻炼在复杂踝关节骨折患者中的应用效果
刘秀艳
(天津市人民医院,天津 300121)
踝关节骨折属于创伤骨科常见疾病,约占全身骨折的3.9%[1]。复杂踝关节骨折损伤程度比较严重,一般表现为踝关节脱位、严重皮肤软组织损伤、周围韧带损伤等。复杂踝关节骨折的临床治疗较为棘手,若处置不当则会造成严重的功能障碍,病残率较高。手术配合护理干预是治疗此病的有效方法[2]。快速康复外科护理能有效减少手术创伤,促进患者术后尽快康复。但是对复杂踝关节骨折患者来说,踝关节骨折的康复,不仅仅是骨折的愈合,更重要的是踝关节功能的恢复和患者术后生活质量的提高。而踝关节功能的恢复,需要进行功能锻炼,但每个患者的病情和损伤程度不同,功能锻炼的时间、强度及频率都是困扰患者的难题。因此,根据每个患者的病情和损伤程度,制定个性化的锻炼计划表,选择适合的锻炼方法,从而加速患者术后恢复,是个性化功能锻炼的主旨。基于此,本文选择我院收治的80例复杂踝关节骨折患者为研究对象,旨在探究快速康复外科护理联合个性化功能锻炼对患者的临床应用价值。
1 对象与方法
1.1 研究对象 选取我院2019年3月至2020年1月收治的复杂踝关节骨折患者80例为研究对象。纳入标准:①依据影像资料确诊为复杂踝关节骨折[3];②患者或家属签署手术同意书;③符合手术适应证;④临床资料完整。排除标准:①精神疾病;②凝血功能障碍;③神经损伤;④沟通障碍;⑤心肝肾等严重器官病变;⑥抵触心理严重;⑦免疫系统疾病;⑧恶性肿瘤;⑨病理性骨折。依据随机数字表法将患者分为观察组和对照组各40例。两组患者的一般资料年龄、性别、骨折分型和致伤原因相比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究患者及家属知情同意,且经我院医院伦理委员会同意。
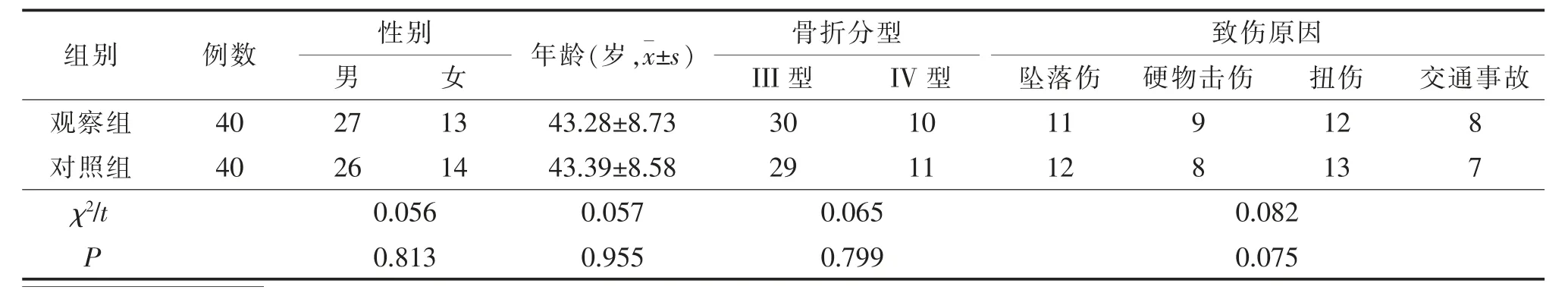
表1 两组患者一般资料比较
1.2 方法
1.2.1 对照组 给予快速康复外科护理。①入院时:评估患者心理状态、营养情况及骨折严重程度等了解患者及家属治疗期望值,对负面情绪的患者实施心理护理。同时对患者进行健康宣教,包括疾病知识,手术治疗方法,术中、术后注意事项及护理方案等。②术前准备:术前6 h禁食,术前3 h口服碳水化合物以补充能量,剂量为5 mL/kg。③术中护理:冲洗液温度应接近人体体温37℃,并给予保温毯进行保温。在手术时要严格控制液体的输入。④术后护理:待患者麻醉清醒后4 h按照患者意愿口服碳水化合物,并给予双氯芬酸钠栓纳肛;鼓励患者在床上进行股四头肌等长收缩,保持膝关节伸直,收缩大腿肌肉坚持3 s,放松2 s,反复交替进行,每组15次,每日3组;术后每日评估伤口引流管及尿管拔管指征,尽早拔除。鼓励患者在非负重状态下实施患肢的早期功能锻炼。
1.2.2 观察组 在快速康复外科护理基础上实施个性化功能锻炼。
1.2.2.1 建立康复小组 组员包括病区护士长(负责监督与调控个性化功能锻炼计划)、骨科医生(交代术后骨折愈合过程、时间,协助康复师制定康复方案)、康复师(负责制定患者康复计划与实施)、责任护士(康复方案的执行者)。
1.2.2.2 术前护理 依据患者术前CT等检查,制作3D打印模具,比例为1:1。为患者及家属讲解骨折情况,借助3D打印模具讲解功能锻炼的方案,告知其功能锻炼的必要性、原理及涉及的辅助工具,并解答患者的疑问。同时根据患者病情和损伤程度制定个性化术前功能锻炼计划,制作锻炼计划表。锻炼方法需根据患者实际病情,选择适合的锻炼方法(如屈踝锻炼、胫前肌收缩、足趾规律性运动等)。踝关节局部皮肤张力较高者,可由骨科医生和责任护士指导患者在跟骨牵引下进行踝泵运动、肺部锻炼、腹肌锻炼等,每天2次。护士需监测患者足背动脉搏动情况,如有异常,及时告知骨科医生对症处理。在每次锻炼结束后,责任护士在计划表上填写锻炼方法并签名,患者确认后签名,护士长核对后签名。
1.2.2.3 术后护理 患者麻醉清醒后评估其心理状态、营养情况、疼痛忍耐程度及患肢功能,依据患者实际情况实施个性化肌力与关节活动功能锻炼。患者麻醉清醒后,依据患者身体情况及疼痛程度实施胫前肌与足趾肌肉等长收缩。对术后疼痛程度较轻者,每天50次,依据患者疼痛的程度相应增减10次。锻炼后患者疼痛不明显,则在护士的指导下实施被动踝泵训练,每天30~50次。术后1天,疼痛不明显者,可重复以上训练;疼痛明显或加重者,将踝泵练习频率减至每天20次。术后2天,继续进行以上练习,患者可在支具的辅助下进行主动踝泵运动,每天60次,依据患者疼痛的程度逐步增加运动训练。术后3天,重复以上训练,在护士的指导下可实施直腿抬高、膝关节屈曲练习,每天10~20次。术后4~6天,重复上述练习,可鼓励患者在调试支具的辅助下增加踝关节活动度。患者出院后,逐步增加踝关节的关节活动度及肌力训练。住院期间,护士需每日指导患者进行功能锻炼,并记录患者活动情况。
1.2.2.4 出院指导 要求患者在锻炼记录表上记录每天的锻炼情况,并通知患者复诊的时间与地点。
1.2.2.5 随访复诊 出院3个月、6个月对患者进行电话随访,询问病情,提供康复指导。要求患者循序渐进完成训练计划,并记录每天的活动情况,解答患者疑问并提供参考建议。复诊时,再次对患者的营养状况、心肺功能、关节功能进行评估,查看患者活动日记,根据患者实际情况对功能锻炼计划进行调整。
1.3 观察指标 ①术后恢复情况:首次下床活动时间、住院时间、完全负重时间、骨折愈合时间。②术后并发症:包括伤口感染、骨折移位、静脉血栓、关节僵硬、固定失败。③踝关节功能评分:于患者出院时、出院3个月、出院6个月时对踝关节功能进行评价。采用美国足踝外科学会(AOFAS)的踝-后足评分系统[4],该评分系统包括疼痛(40分)、功能和自主活动(10分)、支撑情况(10分)、最大步行距离(街区数)(5分)、地面步行(5分)、反常步态(8分)、前后活动(屈曲加伸展)(8分)、后足活动(内翻加外翻)(6分)、踝-后足稳定性(前后,内翻-外翻)(8分)、足部对线(10分)10个评分项,总分100分。其中90~100分为优,75~89分为良,50~74分为尚可,50分以下为差,得分越高,说明患者踝关节功能恢复越好。④生活质量[5]:采用简明健康测量量表(the MOS item short from health survey,简称SF-36)评估两组患者的生活质量。SF-36是在1988年Stewartse研制的医疗结局研究量表(medical outcomes study-short from,MOS-SF)的基础上,由美国波士顿健康研究发展而来,1991年浙江大学医学院社会医学教研室翻译了中文版的SF-36。SF-36从社会功能、躯体功能、角色功能、情感功能4个方面概括了被调查者的生存质量。每个方面总分100分,得分越高,健康状况越好。各维度信度系数为0.721~0.869。
1.4 统计学方法 采用SPSS 22.0统计软件进行数据分析。其中,术后恢复情况、踝关节功能评分、生活质量以±s表示,组间比较采用t检验,不同时间点比较采用方差分析。手术优良率及术后并发症以n(%)表示,组间比较采用χ2检验。
2 结果
2.1 两组患者术后恢复时间比较 观察组患者的首次下床活动时间、住院时间、完全负重时间、骨折愈合时间短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者术后康复时间比较(天,±s)
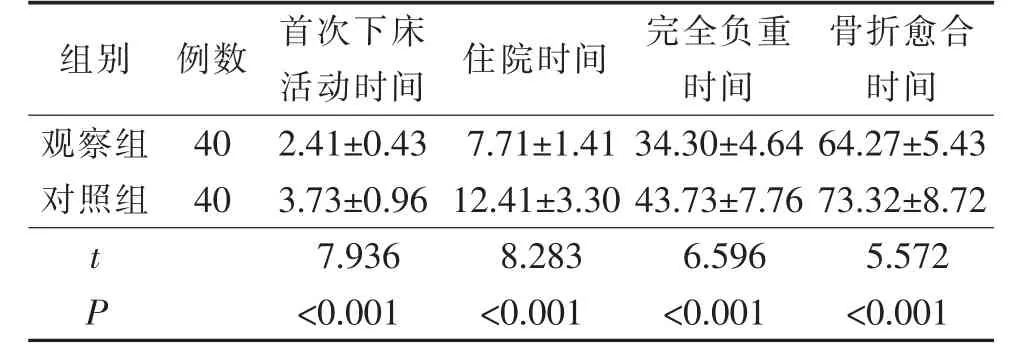
表2 两组患者术后康复时间比较(天,±s)
骨折愈合时间观察组40 2.41±0.43 7.71±1.41 34.30±4.64 64.27±5.43对照组40 3.73±0.96 12.41±3.30 43.73±7.76 73.32±8.72 t 7.936 8.283 6.596 5.572 P<0.001 <0.001 <0.001 <0.001组别 例数 首次下床活动时间 住院时间 完全负重时间
2.2 两组患者并发症比较 观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表3。
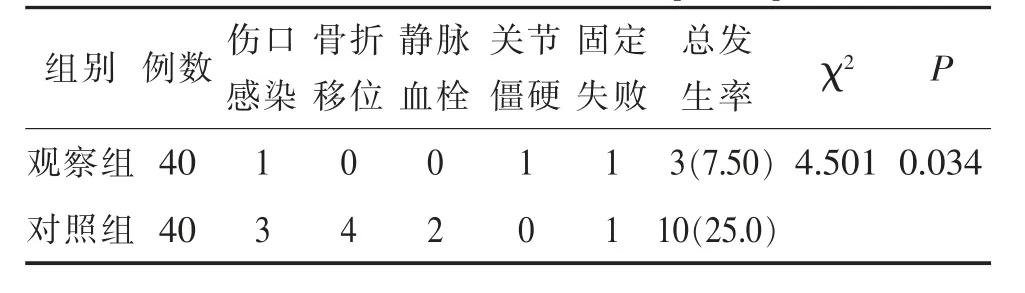
表3 两组患者并发症比较[n(%)]
2.3 两组患者踝关节功能评分比较 出院时,两组患者踝关节功能评分差异无统计学意义(P>0.05)。在出院3个月和6个月时,观察组患者的踝关节功能评分均高于对照组,差异有统计学意义(P<0.05),并且两组患者出院3个月、6个月的踝关节功能评分均比出院时的评分升高,差异有统计学意义(P<0.05)。见表4。
表4 两组患者踝关节功能评分比较(分,±s)
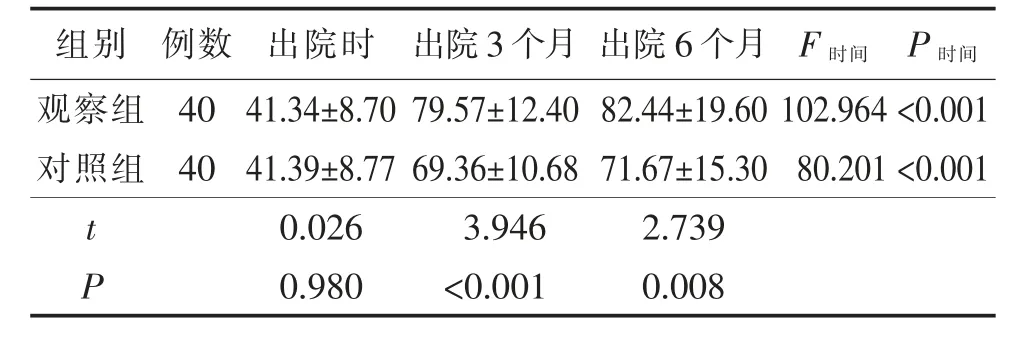
表4 两组患者踝关节功能评分比较(分,±s)
组别 例数 出院时 出院3个月 出院6个月F时间P时间观察组40 41.34±8.70 79.57±12.40 82.44±19.60 102.964<0.001对照组40 41.39±8.77 69.36±10.68 71.67±15.30 80.201<0.001 t 0.026 3.946 2.739 P 0.980 <0.001 0.008
2.4 两组患者生活质量比较 干预前,两组患者社会功能、躯体功能、角色功能、情感功能评分差异无统计学意义(P>0.05);干预后,观察组患者的社会功能、躯体功能、角色功能、情感功能评分均高于对照组,差异有统计学意义(P<0.05)。见表5。
表5 两组患者生活质量比较(分,±s)
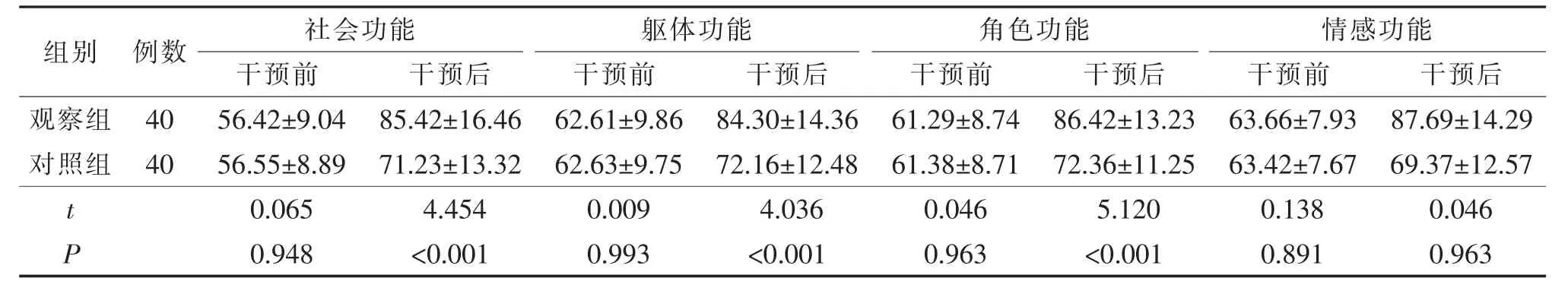
表5 两组患者生活质量比较(分,±s)
组别 例数 角色功能 情感功能干预前 干预后 干预前 干预后 干预前 干预后 干预前 干预后观察组40 56.42±9.04 85.42±16.46 62.61±9.86 84.30±14.36 61.29±8.74 86.42±13.23 63.66±7.93 87.69±14.29对照组40 56.55±8.89 71.23±13.32 62.63±9.75 72.16±12.48 61.38±8.71 72.36±11.25 63.42±7.67 69.37±12.57 t 0.065 4.454 0.009 4.036 0.046 5.120 0.138 0.046 P 0.948 <0.001 0.993 <0.001 0.963 <0.001 0.891 0.963社会功能 躯体功能
3 讨论
3.1 快速康复外科护理联合个性化功能锻炼可以促进复杂踝关节骨折患者术后恢复 快速康复外科护理遵循循证医学的指导原则,采用循证医学相关证据的一系列优化措施,以减少手术患者心理、生理创伤[6],最终达到术后快速康复的目的。随着护理技术的发展,快速康复外科护理逐渐应用于骨科围手术期患者中。为了促进术后关节功能的尽早康复,在复杂踝关节骨折患者围术期中往往还需要配合功能锻炼[7]。个性化功能锻炼在患者术前即可展开,借助3D打印模具可让患者及其家属对骨折有清晰直观的了解,对功能锻炼方案进行理解和掌握,有助于提高患者功能锻炼的配合度[8]。功能锻炼表锻炼方法一目了然,锻炼结束后,护士、护士长和患者统一签名,进一步提高了患者的参与度。本研究显示,观察组的首次下床时间、住院时间、完全负重时间、骨折愈合时间均短于对照组,提示快速康复外科护理联合个性化功能锻炼能提升手术的疗效,促进患者术后康复。
3.2 快速康复外科护理联合个性化功能锻炼可以降低复杂踝关节骨折患者术后并发症 本研究显示,观察组的术后并发症总发生率低于对照组。提示两种护理方式的联合应用能提高手术的安全性,减少并发症,使患者预后良好。分析原因在于,个性化功能锻炼通过术前在跟骨牵引下实施踝泵运动和足趾肌肉收缩运动,能减轻患肢肿胀程度,促进局部血液循环,有助于预防下肢深静脉血栓形成;另外,对术后患者麻醉苏醒后实施个性化功能锻炼,康复师和责任护士指导落实,能对患者的训练方法给予规范[9],有助于避免伤口感染等并发症,临床干预效果安全可靠。3.3快速康复外科护理联合个性化功能锻炼可以促进复杂踝关节骨折患者术后踝关节功能恢复,提高其生活质量 踝关节骨折患者在出院时还无法负重行走,踝关节功能的恢复需要很长一段时间,在患者非负重状态到负重状态的过程中需要实施系统化的康复锻炼。本研究显示,出院时两组患者踝关节功能评分和干预前生活质量评分均无明显差异,干预后,观察组的上述评分均高于对照组。可见在患者围手术期中实施个性化功能锻炼计划有助于促进患者踝关节功能的恢复,提高其生活质量。分析原因在于,个性化功能干预能依据患者的个体特点制定合理的计划,并坚持随访,对患者进行全程指导[10],确保康复计划正确稳定实施。
综上所述,快速康复外科护理联合个性化功能锻炼能有效促进复杂踝关节骨折患者康复,减少并发症,改善踝关节功能,有效提高患者的生活质量。在实施过程中,需根据患者具体情况制定有效的康复计划。

