不同时间窗经额血肿穿刺引流高血压脑出血患者预后比较
马 奎,张圣帮,郭西良
(安徽省第二人民医院神经外科,安徽 合肥 230041)
高血压脑出血(hypertensive cerebral hemo-rrhage,HCH)具有起病急、致残率和致死率高等特点,是神经外科最常见的急危重症,许多患者会遗留不同程度的神经功能障碍,严重威胁患者的生命健康。当幕上HCH出血量≥30 mL时,手术清除颅内血肿,及早去除占位效应对改善患者预后具有重要作用[1]。与内科保守治疗及传统外科开颅手术相比,微创血肿穿刺引流术具有操作简单、患者恢复迅速、疗效满意、费用低等优点,已广泛应用于HCH的治疗[2]。但是,目前关于HCH患者血肿穿刺引流的手术时机选择尚未达成共识。本研究对不同时间窗经额血肿穿刺引流HCH患者的预后进行比较,旨在探讨HCH患者的最佳手术时机。
1 资料与方法
1.1 一般资料选择2017年1月至2019年12月安徽省第二人民医院收治的HCH患者为研究对象。病例纳入标准:(1)符合HCH诊断标准,并经影像学检查确诊;(2)出血部位均为基底节区,且出血量30~60 mL;(3)Glasgow昏迷量表(Glasgow coma scale,GCS)评分≥5分;(4)生命体征稳定;(5)年龄<90岁;(6)符合手术指征。排除标准:(1)合并血液病、颅内肿瘤或其他出血性疾病;(2)合并脑血管畸形或动脉瘤破裂;(3)外伤性脑挫裂伤形成的血肿和脑干出血;(4)患者已出现瞳孔散大、呼吸功能障碍等脑疝症状。本研究共纳入HCH患者63例,所有患者行体位辅助经额血肿穿刺引流,根据发病至手术的时间将患者分为超早期手术组(脑出血时间≤6 h)、早期手术组(脑出血时间>6~24 h)和延迟手术组(脑出血时间>24 h)。超早期手术组25例,男14例,女11例;年龄54~79(66.3±12.5)岁,高血压病程13~27(20.0±6.7)a,脑出血量30~50(40.5±10.3)mL,GCS评分5~8(6.7±1.3)分。早期手术组28例,男15例,女13例;年龄53~82(67.5±14.2)岁,高血压病程12~30(21.4±8.6)a,脑出血量30~53(41.7±11.5)mL,GCS评分5~9(6.9±1.4)分。延迟手术组10例,男5例,女5例;年龄59~80(69.5±10.5)岁,高血压病程14~29(21.5±7.5)a,脑出血量30~51(40.6±10.4)mL,GCS评分5~9(7.0±1.5)分。3组患者的性别、年龄、脑出血时间、高血压病程、脑出血量、GCS评分比较差异均无统计学意义(P>0.05),具有可比性。本研究通过医院医学伦理委员会批准,所有患者及家属签署知情同意书。
1.2 手术方法3组患者均于全身麻醉下行体位辅助经额血肿穿刺引流术,超早期手术组患者于发病≤6 h手术,早期手术组患者于发病>6~24 h手术,延迟手术组患者于发病>24 h手术。手术操作过程:(1)先根据头颅CT画出扫描基线,测量并画出平行于基线的血肿最大层面线,靶点一般选择血肿的中心或长轴的后1/3处。(2)根据CT测量穿刺靶点至正中矢状面的距离,在血肿最大层面线和上矢状线的交点旁开即为穿刺点。(3)将患者头位调整至血肿最大层面线和正中矢状面同时垂直于地面并固定,常规消毒铺巾,颅骨钻孔刺破硬膜后,沿骨孔严格按照垂直于地面方向置入F10硅胶引流管,保证既平行于矢状面,又与血肿最大层面线的投影重叠;穿刺深度为穿刺点至血肿内靶点的距离,采用体位辅助法即将患者头位调整至血肿最大层面和正中矢状面同时垂直于地面并固定,术者仅需保持穿刺管道垂直地面即可。术后复查头颅CT确认引流管位置及血肿残留量,给予生理盐水10 mL、尿激酶5万单位冲洗血肿腔,每日上、下午各1次,夹闭2 h后放开引流,残余血肿量<10 mL时拔除引流管。
1.3 观察指标(1)术后1周内患者再出血率、病死率和并发症情况。(2)格拉斯哥预后评分(Glasgow outcome scale,GOS):分别于术前和术后2周对3组患者进行GOS评分,评估患者意识、肢体功能障碍严重程度及生活自理能力。(3)术后3个月时采用Barthel指数评估患者日常生活活动(activities of daily living,ADL)能力。
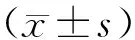
2 结果
2.1 3组患者术后1周再出血率、并发症发生率及病死率比较超早期手术组患者发生再出血2例,肺部感染1例,死亡1例,再出血率、并发症发生率和病死率分别为8.00%(2/25)、4.00%(1/25)、4.00%(1/25);早期手术组患者发生再出血2例,肺部感染7例,死亡5例,再出血率、并发症发生率和病死率分别为7.14%(2/28)、25.00%(7/28)、17.86%(5/28);延迟手术组患者发生再出血1例,肺部感染3例,死亡3例,再出血率、并发症发生率和病死率分别为10.00%(1/10)、30.00%(3/10)、30.00%(3/10)。3组患者术后1周内再出血率比较差异均无统计学意义(χ2=0.036,P>0.05);超早期手术组患者并发症发生率、病死率显著低于早期手术组和延迟手术组,差异有统计学意义(χ2=4.545、3.500、4.770、4.771,P<0.05);早期手术组与延迟手术组患者并发症发生率、病死率比较差异无统计学意义(χ2=0.095、0.654,P>0.05)。
2.2 3组患者手术前后GOS评分比较结果见表1。术前3组患者GOS评分比较差异无统计学意义(F=2.632,P>0.05);3组患者术后2周时GOS评分均显著高于术前,差异有统计学意义(P<0.05)。术后2周,3组患者GOS评分比较差异有统计学意义(F=4.813,P<0.05);超早期手术组和早期手术组患者GOS评分显著高于延迟手术组,差异有统计学意义(t=17.688、4.993,P<0.05);超早期手术组患者GOS评分显著高于早期手术组,差异有统计学意义(t=7.117,P<0.05)。
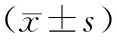
表1 3组患者手术前后GOS评分比较
2.3 3组患者术后3个月时ADL评分比较超早期手术组、早期手术组和延迟手术组患者术后3个月时ADL评分分别为(73.5±2.2)、(65.4±3.6)、(63.7±3.3)分;超早期手术组患者ADL评分显著高于早期手术组和延迟手术组,差异有统计学意义(t= 12.124、15.628,P<0.05);早期手术组与延迟手术组患者ADL评分比较差异无统计学意义(t=1.202,P>0.05)。
3 讨论
关于HCH患者脑组织损伤的机制,大部分学者认为是颅内血肿的直接占位效应压迫脑神经组织,造成神经细胞缺血、肿胀变性和不可逆性死亡,而快速、有效地清除血肿是减轻脑组织损伤的有效方法[3]。在患者预后的影响因素中,再出血是导致患者术后死亡或严重致残的最主要因素。血肿穿刺引流术后发生再出血可能与以下因素有关:(1)高血压合并颅内出血时几乎所有的脑动脉有血管壁的损害、坏死,这些病变最先累及脑动脉壁中层,逐渐形成微小动脉瘤,当微小动脉瘤破裂即表现为颅内出血,而微创血肿穿刺引流术治疗HCH并未能从根本上消除患者的发病基础,只是暂时清除了血肿腔内的血液[4-5],原血管破裂处血栓形成不够牢固,血肿清除后血肿周围脑组织快速回位,导致脑血流量突然增大,而血管的局部自身调节功能尚未恢复,从而再次破裂造成二次出血。(2)术后患者血压控制不理想,尤其是血压波动较大;造成术后血压难以控制的原因主要有2个方面,一方面是患者既往高血压病控制不佳;另一方面是颅内血肿造成颅内压增高,反射性地引起血压升高,而血压再升高又加重了脑水肿及出血风险,进一步升高血压,形成恶性循环[6-8]。故术前、术后应尽可能保持血压平稳,烦躁患者应给予镇静处理。(3)血肿清除速度过快。血肿穿刺引流术的目的在于解除血肿的占位效应,操作过程中不必强求彻底清除血肿,首次抽吸血肿量不宜过多,笔者认为清除血肿总量的50%即可,若为超早期抽吸则比例应进一步缩小,且以不出现破碎脑组织为标准,同时注意抽吸力度,当阻力大时避免大力负压抽吸血肿,血肿的液态部分可重复生理盐水稀释缓慢抽吸。(4)不恰当使用尿激酶也是诱发再出血的可能原因。
目前,临床上对于血肿清除的手术时机尚未达成共识。有研究认为,在患者预后的影响因素中,再出血是导致患者术后死亡或严重致残的最主要因素,而颅内出血急性期血肿尚不稳定,早期穿刺会引起血肿内部压力的变化,使已经结痂的破裂口内外压力急剧变化,容易导致再出血,故不主张超早期手术[9-11]。有研究认为,应平衡原发性损害和继发性损害之间的关系,当HCH颅内血肿形成时,直接占位效应造成的局部神经结构破坏为原发性损害,导致早期的神经功能障碍,随着时间延长,继发性损害逐渐加重,出现周围组织水肿和缺血、白细胞和巨噬细胞浸润、血脑屏障破坏及血管痉挛继发大面积脑梗塞等;在超早期内血肿直接压迫周围脑组织造成的损害多为可逆性的,快速解除压迫后有利于神经功能最大程度地恢复,此时进行微创血肿穿刺抽吸术可尽早解除血肿对周围脑组织的压迫,减轻脑水肿引起颅内压增高所致的脑疝风险[12]。本研究结果显示,3组患者术后1周内再出血率比较差异均无统计学意义,而超早期手术组患者的并发症发生率、病死率均显著低于早期手术组和延迟手术组,早期手术组与延迟手术组患者的并发症发生率、病死率比较差异无统计学意义;术后2周,超早期手术组和早期手术组患者GOS评分显著高于延迟手术组,超早期手术组患者GOS评分显著高于早期手术组;超早期手术组患者ADL评分显著高于早期手术组和延迟手术组,早期手术组与延迟手术组患者ADL评分比较差异无统计学意义;提示超早期手术可以降低HCH患者并发症发生率和病死率,改善患者预后,提高患者ADL,且未增加再出血率。
综上所述,超早期(脑出血时间≤6 h)行微创血肿穿刺引流术可以降低HCH患者的并发症发生率和病死率,改善患者预后,提高患者的生活自理能力,且未增加再出血率,具有与早期手术、延迟手术相似的安全性。但是,本研究具有样本量小、单中心研究、随访时间短等不足,尚需要多中心、大样本研究进一步观察。

