妇科疾病患者人乳头瘤病毒感染及其影响因素分析
杨秀珍,张晓文,刘燕子,潘文杰
(新乡医学院第三附属医院检验科,河南 新乡 453003)
人乳头瘤病毒(human papilloma virus,HPV)是一种双链闭环DNA病毒,是宫颈相关病变的主要致病因素,可导致宫颈上皮内瘤变,引发宫颈癌[1]。HPV有多种基因亚型,目前已分离出150多种,根据与宫颈癌的相关性可分为低危型和高危型,低危型HPV能导致生殖器疣,高危型HPV持续性感染具有发展为宫颈癌的风险[2]。高危HPV持续性感染原因尚不明确,但有研究报道其感染力因病毒型别而异,其中HPV16和HPV18已被认为是最具高危的2种HPV亚型,因此,认为HPV持续性感染可能与其基因型有关[3]。另外,患者的年龄、机体免疫力、所在地区等也是导致HPV感染的原因,了解HPV感染的危险因素并加以预防是降低HPV感染率的关键[4]。本研究对856例疑似HPV感染的妇女的23种HPV基因分型进行检测,了解其感染及亚型分布情况,并分析影响感染的相关因素,为降低HPV感染及其治疗提供参考依据。
1 资料与方法
1.1 一般资料选择2017年6月至2020年6月在新乡医学院第三附属医院妇产科就诊的疑似HPV感染的妇女856例为研究对象。患者年龄20~65(41.29±3.09)岁。纳入标准:(1)已婚,有性生活史;(2)年龄20~65岁;(3)近6个月无激素治疗史;(4)就诊前3 d未进行阴道冲洗,检查前1 d无性生活史。排除标准:(1)有盆腔放射治疗史、子宫切除史及宫颈癌患者;(2)妊娠期或哺乳期女性;(3)合并严重意识或认知障碍者。本研究获医院医学伦理委员会审核批准,患者均知情同意并签订知情同意书。
1.2 试剂与仪器23种HPV基因分型检测试剂由潮州凯普生物化学有限公司提供,共检测23种HPV基因亚型,其中包括16种高危型(16、18、31、33、35、39、45、51、52、56、58、59、66、68、53、73)和7种低危型(6、11、42、43、44、81、82);TL-988 聚合酶链反应(polymerase chain reaction,PCR)扩增仪购自西安天隆科技有限公司。
1.3 HPV基因分型检测方法所有受试者行HPV分型检测,具体步骤:先拭去宫颈口分泌物,随后用宫颈刷在宫颈外口部位顺时针旋转5圈,将刷取的标本与宫颈刷一起置入细胞保存液中,及时送检。采用多重PCR技术,通过实时荧光PCR仪,将23种HPV基因亚型和1个内对照分为6个反应管,通过PCR仪4种荧光检测通道,对采集的宫颈分泌物样本进行HPV基因分型检测。
1.4 观察指标(1)分析23种HPV基因分型检测结果;(2)收集受试者年龄、生活方式、首次性生活及妊娠年龄、流产次数、绝经情况、HPV感染季节分布、宫颈癌家族史、妇科疾病史等相关资料。
1.5 统计学处理应用SPSS 22.0软件进行统计学分析。计数资料用例数和百分率表示,采用χ2检验进行HPV感染危险因素单因素分析,logistic回归分析法进行HPV感染危险因素多因素分析;P<0.05为差异有统计学意义。
2 结果
2.1 23种HPV基因分型结果结果见表1。856例患者中,360例(42.06%)HPV基因分型阳性,其中低危型HPV阳性52例(6.08%),高危型HPV阳性308例(35.98%)。23种HPV基因型中16种检出阳性,其中高危型HPV 10种,以HPV16、HPV58、HPV52占比较高(分别为8.88%、7.48%、6.19%);低危型HPV 6种,以HPV6、HPV42、HPV43占比较高(分别为1.75%、1.40%、1.17%)。

表1 16种HPV基因型阳性检测结果
2.2 HPV感染危险因素单因素分析结果见表2。患者年龄、生活方式、首次性生活年龄、首次妊娠年龄、是否绝经、宫颈癌家族史及流产次数与HPV感染有关(P<0.05);妇科疾病史和患者就诊季节分布与HPV感染无关(P>0.05)。
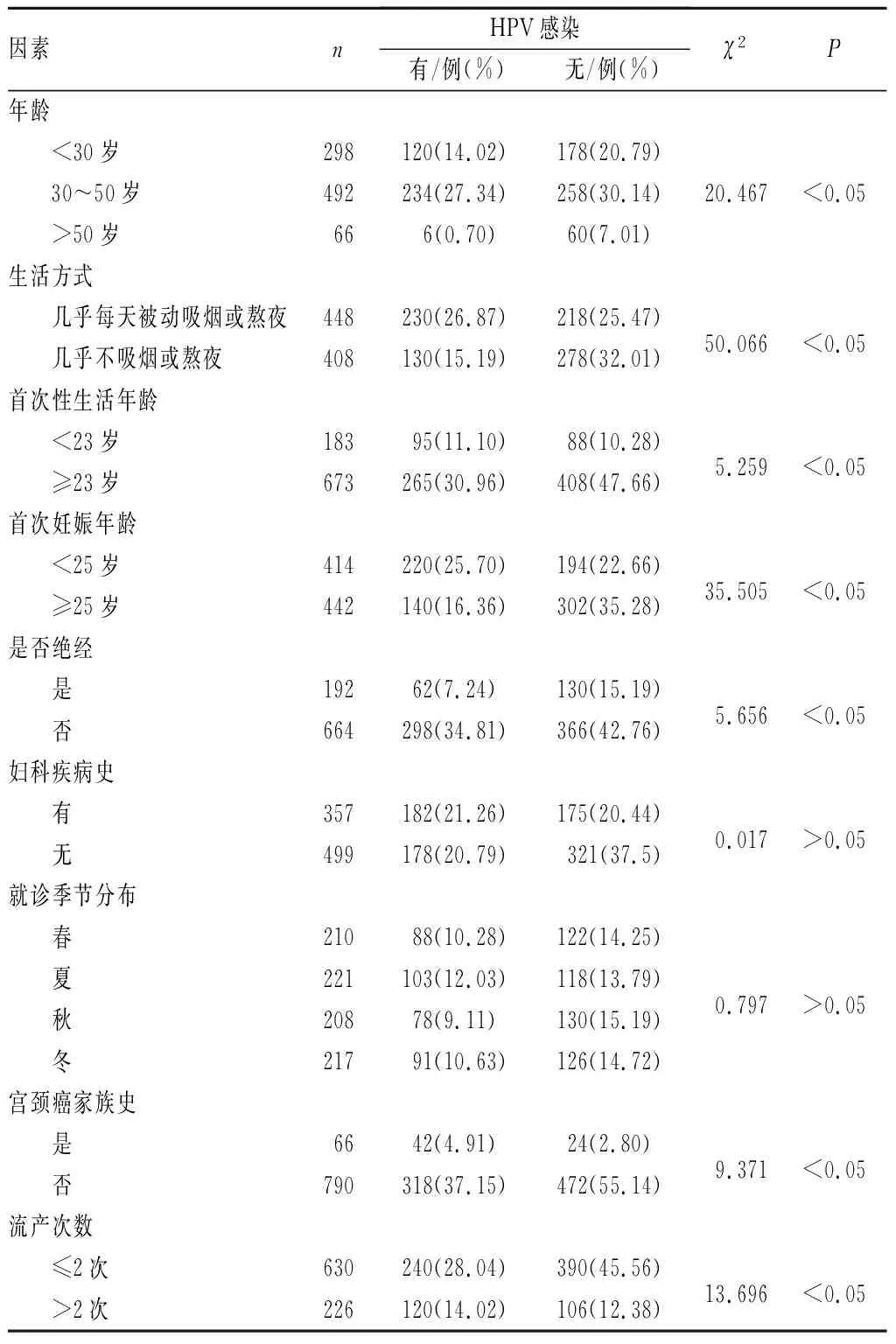
表2 HPV感染危险因素单因素分析
2.3 HPV感染危险因素多因素logistic回归分析结果见表3。多因素logistic回归分析结果显示,首次性生活年龄<23岁、有宫颈癌家族史及流产次数>2次是HPV感染的危险因素(P<0.05)。
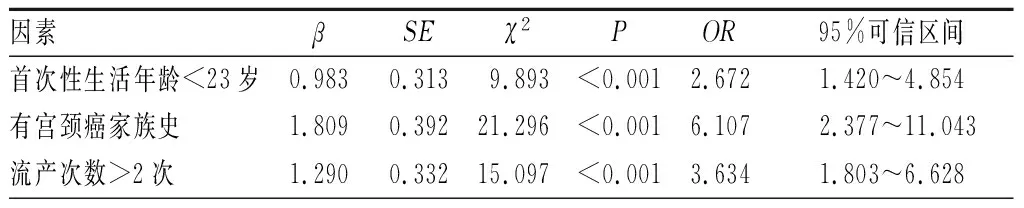
表3 HPV感染危险因素多因素logistic回归分析
3 讨论
HPV是一种具有种属特异性的嗜上皮病毒,能引起人体皮肤黏膜的鳞状上皮增殖,进而对其造成增殖性损伤。宫颈癌是女性肿瘤疾病中发病率极高的恶性肿瘤。研究证明,HPV病毒与宫颈癌存在紧密联系,HPV感染是宫颈癌发生发展的致病条件之一[5]。大部分女性有感染HPV的经历,当机体免疫力正常时,HPV病毒能够被自身免疫系统清除,但感染事件长达2 a以上时,则会发展为HPV持续感染,对人体的危害性将进一步增大,病毒清除及治疗难度也随之加大[6]。HPV有高危型和低危型2种,研究表明,HPV的致病力与其病毒型别存在较大关系,宫颈上皮内瘤变和宫颈癌均由高危型HPV持续感染所致[7]。因此,了解HPV病毒分型并进行筛查,同时分析其感染的危险因素,对预防HPV感染及病毒清除有重要意义。
近年来,随着宫颈癌筛查技术的不断进步,使以HPV为基础的浸润性宫颈癌发生率及宫颈癌病死率得到一定控制。目前,关于HPV的检测方法较多,按检测结果可分为定量检测和分型检测。定量检测可一次针对13种高危型HPV病毒进行检测,相比单独检测1种或几种HPV的方法更加可靠,缺点是不能具体分辨HPV的型别,对于主要引起尖锐湿疣的HPV6、HPV11等低危型HPV则无法检测;HPV分型检测能分辨出患者感染的HPV型别是否为宫颈癌高风险型别,有助于配合液基细胞学检测结果进行下一步分流[8]。本研究采用多重PCR技术对856例受试者进行23种HPV基因分型检测,结果显示,360例(42.06%)患者呈阳性,其中低危型HPV阳性52例(6.08%),高危型HPV阳性308例(35.98%),高危型HPV检出率较低危型高;高危型HPV中位居前3位的HPV分型分别为HPV16(8.88%)、HPV58(7.48%)、HPV52(6.19%),低危型HPV中HPV6、HPV42、HPV43占比较高(分别为1.75%、1.40%、1.17%)。高危型HPV感染在临床上往往没有任何症状,但能引起宫颈上皮病变,甚至发展成宫颈癌[9]。国内相关数据显示,HPV58是HPV发病率位居前3的高危型HPV之一[10],本研究结果与之相符。HPV感染受不同地区、不同环境、生活方式及性生活相关因素等诸多因素影响,因为HPV病毒主要通过性传播,故初次性生活年龄、避孕措施、性生活习惯等是其重要危险因素;另外,合并生殖道其他感染也会增加HPV感染风险[11]。本研究发现,不同年龄、首次妊娠年龄及首次性生活年龄受试者HPV感染率存在显著差异,经常熬夜或被动吸烟、未绝经、有宫颈癌家族史及流产次数>2次的受试者HPV感染率显著高于几乎不吸烟或熬夜、已绝经、无宫颈癌家族史及流产次数≤2次的受试者,而是否有妇科疾病史及不同季节感染分布的受试者间HPV感染率无显著差异,提示年龄、过早受孕、过早开始性生活、流产次数及宫颈癌史等与HPV感染存在一定联系。有研究显示,HPV感染率随着年龄增长呈下降趋势,年龄>50岁的女性HPV感染率略有下降,分析原因,可能是年龄<50岁的女性生活及工作压力较大,另外,该年龄段女性性生活较活跃,导致HPV 感染风险增加[12]。吸烟者HPV感染率高的原因主要与吸烟导致人体抑癌基因突变有关;熬夜等不良生活习惯会降低机体免疫力,体内激素调节发生紊乱,从而增加HPV感染风险[13]。过早性生活及过早妊娠的女性HPV感染率增高,分析原因可能是因为该年龄段女性生殖道免疫功能薄弱,宫颈未发育完全,且对物理及生化性作用敏感,容易引起宫颈黏膜病变[14]。经logistic多因素回归分析发现,首次性生活年龄<23岁、有宫颈癌家族史及流产次数>2次是HPV感染的危险因素,因此,应该避免过早开始性生活,做好流产防御措施,早期进行疾病筛查,以降低HPV感染率。
综上,本研究中856例行HPV基因分型检测的妇女的HPV感染率为42.06%,以HPV16、HPV58、HPV52为主的高危型HPV感染率最高。HPV感染主要与过早开始性生活、流产次数及宫颈癌家族史等因素有关。

