53例肾综合征出血热的临床特征及误诊分析
张国明 何溪 刘昶权 潘越峻 黄进弟*
肾综合征出血热(hemorrhagic fever with renal syndrome,HFRS)又称流行性出血热(epidemic hemorrhagic fever,EHF),是以鼠类为主要传染源由汉坦病毒属病毒引起的一种自然疫源性疾病[1]。主要临床特征为发热、低血压休克、充血出血和肾损害。HFRS 是一种世界范围内广泛分布的自然疫源性疾病,危害严重,已成为一个全球关注的公共卫生问题[2]。我国把HFRS 列为乙类传染病,累计报告病例占世界报道病例总数的90%以上,是世界上HFRS 发病最多的国家[3]。本研究通过分析53 例确诊HFRS 病例的流行病学资料、临床表现、实验室检查和误诊情况,提高对该病的认识,提高诊断率,减少误诊。
1 临床资料
1.1 一般资料 收集广州医科大学附属市八医院2017 年1 月至2019 年12 月收治的53 例实验室确诊肾综合征出血热的病历资料。HFRS 确诊依据为肾综合征出血热IgM 抗体检测结果阳性,排除资料不完整、诊断未明确的病例。其中男43例,女10 例,男女比为4.3∶1.0,年龄16-77 岁,平均年龄(42.54±13.90)岁。
1.2 诊断标准 按照2018 年《传染病学》第九版诊断标准[1],依据临床特征性症状和体征,结合实验室检查,参考流行病学资料进行诊断。肾综合征出血热特异性IgM 抗体结果阳性为实验室确诊。
1.3 观察指标 观察53 例肾综合征出血热患者的流行病学史、临床症状和体征、实验室检查结果及误诊情况。
1.4 统计学方法 采用SPSS 25.0 统计学软件进行分析,计数资料用百分数(%)进行描述,计量资料以中位数[Mean(P25⁃P75)]表示,并采用χ2检验进行组间比较,P<0.05 为差异有统计学意义。
2 结 果
2.1 流行病学特点 HFRS 四季均可发病,本研究中可明确工作场所或生活环境中有老鼠者23例(43.4%),主要是直接或间接接触鼠或鼠排泄物污染的食物或生活用品,其中3 例(5.7%)明确病前被鼠咬伤。53 例患者居住市区8 例(15.1%),城中村26 例(49.1%),城乡结合部4 例(7.5%),农村15 例(28.3%)。职业中来穗务工人员20 例,包含小作坊工人、环卫工人、园丁,占37.7%。本研究资料分析,HFRS 全年均有发病,无明显季节发病高峰期。
2.2 临床症状及体征 见表1。
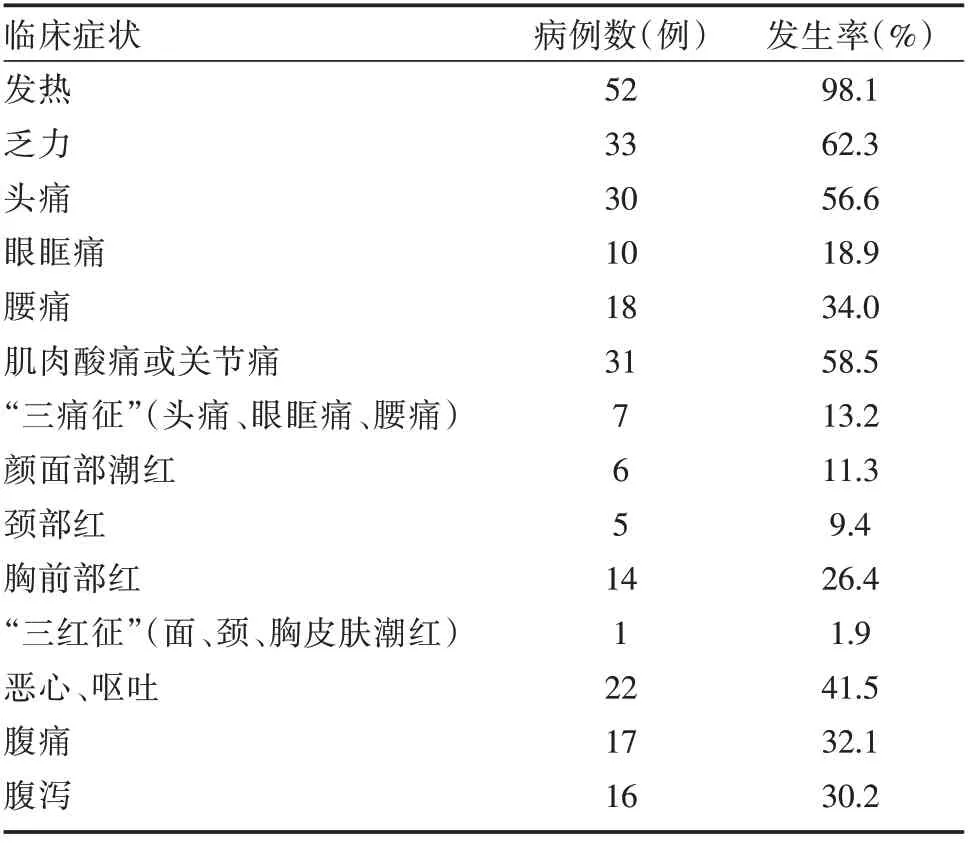
表1 肾综合征出血热患者的临床表现(n=53)
2.3 实验室检查 53 例HFRS 患者均为肾综合征出血热IgM 抗体阳性。(1)血常规:血小板减少者44 例(83.0%),升高者2 例,异常者46 例;白细胞升高者19 例(35.8%),降低者6 例,异常者25 例。(2)肾功能:肌酐升高者33 例(62.3%),出现蛋白尿41 例(77.3%),二者同时出现异常为29 例(54.7%)。(3)肝功能:除1 例患者AST 正常、ALT 升高外,41 例AST 升高者均合并ALT 升高,42 例(79.2%)患者出现不同程度转氨酶升高,31 例(58.5%)患者合并有ALT 及AST 升高。见表2。

表2 肾综合征出血热患者的实验性检查结果(n=53)
2.4 误诊情况 53 例HFRS 首诊误诊13 例,误诊率24.5%。本组误诊病例临床诊断HFRS 时间为2-8 天,中位数3.5(2.0-5.0),7-14 天实验室结果明确诊断,53 例HFRS 患者均临床治愈。误诊的资料显示以发热中毒症状、咽痛或伴有咳嗽等上呼吸道症状为主要临床表现的就诊于急诊;以发热伴血小板减少而就诊于感染科;以发热、乏力、尿黄,因化验肝功能异常就诊于肝病科。其中1例一直以“急性肝炎”治疗,直至实验室结果出血热抗体IgM 阳性才确诊;以消化道系统异常就诊于消化内科;以发热、咳嗽,肺部CT 异常就诊于呼吸科;以胸闷、心电图异常就诊于心血管科;以腹痛、少尿、低血压、白细胞升高就诊于急诊,此例为本组唯一无发热病例。见表3。

表3 肾综合征出血热患者误诊情况(n=13)
3 讨 论
肾综合征出血热(HFRS)的病原体为布尼亚病毒科的汉坦病毒属,以鼠类为主要传染源的乙类传染病,有较明显的高峰季节,姬鼠传播者以11-12 月份为高峰,6-7 月份为小高峰,家鼠传播者以4-5 月为高峰[1]。近年来我国多呈散发态势,无明显季节性特征[4]。本研究显示本地区全年均有发病,无明显季节发病高峰期。分析其原因可能是广州天气季节气候变化不明显,而本地区主要是家鼠,无季节采食出行,活动无规律;同时城市灭鼠防鼠行动加强,卫生环境改善,鼠类活动减少,故HFRS 季节性发病并未表现高峰变化。同时本组病例数据显示,城中村发病率较高,这是因为环境卫生相对较差,在城中村生活或小作坊工作的务工人员因增加鼠类及鼠污染物接触而导致发病率增高。
肾综合征出血热常以发热、低血压休克、充血出血和肾损害为主要临床特征。由于汉坦病毒对人体泛嗜性感染,感染的靶细胞主要是内皮细胞。汉坦病毒感染可导致内皮功能改变、血管通透性增加,致全身小血管和毛细血管广泛损害[1]。典型病例的病程包括发热期、低血压休克期、少尿期、多尿期和恢复期5 期。表1 结果显示,本组肾综合征出血热的典型症状“三痛”(头痛、腰痛、眼痛)的出现率分别为56.6%、34.0%、18.9%,同时出现仅7 例,占13.2%。典型症状“三红”(面红、颈红及胸前部红)出现率分别为13.1%、9.4%、26.4%,但具有典型“三红三痛”临床表现病例仅1例,占1.9%。表2 结果显示,肾功能损害,肌酐升高异常者33 例(62.3%);肝功能损害,ALT 升高异常 者32 例(60.4%),AST 升 高 异 常 者41 例(77.4%);血小板、白蛋白、尿蛋白及尿潜血异常均超出50%以上。这表明HFRS 的泛嗜性,常累及全身多组织、脏器,导致多器官功能不同程度的损害,故其临床表现复杂,极易误诊。分析本组病例,患者基本均有发热史,伴有不同程度的中毒症状,虽然急诊疾病谱中感染性疾病多,病种杂,发热并不能作为肾综合征出血热的初筛症状[5],但如果结合门急诊最常见最简单快速的检查项目如血小板结果、肌酐结果、尿蛋白结果综合分析,可大大提高诊断准确率[6],降低误诊率。因此HFRS临床特征多样化,缺乏特异性的表现,尤其是在病例较少的非疫区,患者临床特征不典型,甚至出现白细胞增高情况,易与一些急性发热性疾病相混淆。所以如果撇开简单易行快速的验血验尿,将传统认为的典型症状和体征作为首诊的标准就会容易导致患者的漏诊误诊。而广州地区肾综合征出血热抗体只有广州市疾病预防控制中心可检测,检测周期会相对较长,如果需要实验室结果才能诊断,那么确诊HFRS 需时会更长。
有报道HFRS误诊率高达62.9%[7],分析本研究首诊误诊原因包括:患者典型临床表现极少,表现为典型“三红三痛”症状病例仅1 例(1.9%);具有典型5期临床病程过程的病例仅为10例(18.9%)。临床上,对有“三痛”“三红”症状及5 期经过的HFRS患者极易诊断。表3 误诊资料显示,患者就诊时多表现某个系统症状及体征,首诊医师只考虑本系统临床特征,先入为主首先考虑本专业疾病,缺乏全面分析[8]。当患者病期出现越期或重叠,或者疾病进展出现多个症状及体征异常时,因未能及时得到肾综合征出血热抗体实验室结果,诊断不能明确。
综上所述,导致误诊的重要原因有:临床特征不典型;临床医生对本疾病认识不足,临床思维局限,多从自身专业疾病考虑诊断;病程进展,对临床特征动态分析不足;不够重视流行病学史的采集;门急诊对常规检查重视程度不够;特异性IgM抗体检测可及性差,耗时长;临床诊断与实验室诊断相隔时间较长。
近年来,HFRS 的临床表现逐渐缺乏典型性,可能与病毒的变异、人群差异等有关[9],本研究考虑可能同时与鼠的类型、季节消长、地区异质和卫生条件改善有关,综上非典型性特征同时增加了临床做出正确诊断难度。因此,提高临床医生对该疾病的认识,加强对临床特征动态分析,及时获得出血热特异性IgM 抗体,提高对该病的诊断率,从而减少误诊率,做到早发现、早诊断、早治疗。

