阴道彩超与腹部彩超联合诊断宫外孕的临床应用价值研究
张君环
(河南省新郑市公立人民医院,河南郑州451100)
宫外孕是临床常见妇科急腹症,若未对患者进行早期的诊断与治疗,随着病情的发展,会导致患者发生胎囊破裂引起出血,严重危及到患者的身心健康与生命安全[1]。本文选取82例宫外孕患者,对比和分析了经腹部超声与经阴道彩色多普勒超声早期诊断宫外孕的比较研究,现报告如下。
1 资料与方法
1.1 一般资料:选取2019年1月至2020年9月82例宫外孕患者作为研究对象,根据不同超声检测方式分为两组,腹部超声41例作为对照组,联合诊断41例作为实验组,对比两组诊断的结果、诊断有效率、早期病变诊断率。本研究中,宫腔积液19例,盆腔积液32例。实验组年龄19~45岁,平均(27.6±6.8)岁,停经37~60d,平均(45.52±7.1)d;对照组年龄20~45岁,平均(29.2±7.1)岁,停经38~58天,平均(45.77±7.44)d。
1.2 方法:对照组行经腹部超声:检查前,指导患者进行充分饮水直至膀胱充盈;探头频率为3.5MHz,扫描腹部,观察子宫与附件。实验组行阴道超声联合腹部超声:腹部超声检查同对照组相同,阴道超声:清洁、消毒患者的外阴,取截石位,将避孕套套置探头,涂抹耦合剂,频率调整为7.5MHz,置入患者阴道内观察子宫、附件、盆腔等区域,对患者是否存在孕囊、包块及血流情况进行记录。经两名以上的专业影像医师进行分析后对患者进行确诊。
1.3 观察指标:根据临床病理金标准,对比两组诊断有效率;根据临床病理金标对比两组诊断结果;根据临床病理金标准,对两组患者的诊断早期病变检出率进行对比;根据临床病理金标准,对两组患者的诊断技术采用自制量表进行评价,分数越高,代表评价越高。
1.4 数据统计:运用SSPS20.0分析数据,计量资料采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组诊断有效率对比:实验组准确性(χ2=4.3020,P=0.0385)高于对照组(P<0.05),详见表1。
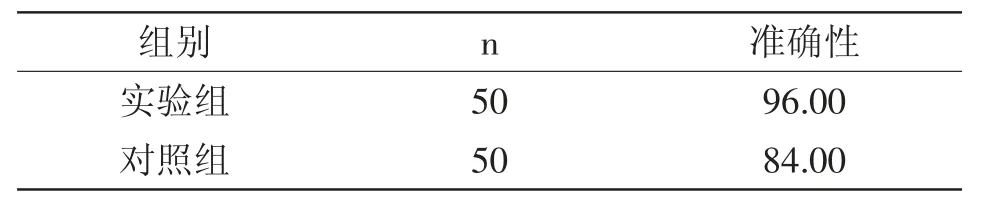
表1 两组诊断有效率对比(%)
2.2 两组检测结果对比:实验组总检出率(χ2=5.1202,P=0.0142)高于对照组(P<0.05),详见表2。

表2 两组检测结果对比[n(%)]
2.3 两组早期病变检出率对比:实验组早期病变45例,未病变5例;对照组早期病变40例,未病变10例;实验组检出率45例高于对照组40例(P<0.05)。
2.4 两组诊断技术评价对比:诊断前,实验组科学性(86.12±1.35)分与对照组(86.20±1.03)分无统计学差异(P>0.05);实验组安全性(84.12±1.77)分与对照组(84.62±1.20)分无统计学差异(P>0.05)。诊断后实验组科学性(96.23±1.84)分高于对照组(93.64±1.36)分(P<0.05);诊断后实验组安全性(97.24±1.36)分高于对照组(95.12±1.03)分(P<0.05)。
3 讨论
异位妊娠在妇科临床上属于一种常见的妇科疾病,异位妊娠主要是指孕卵在子宫腔外着床发育的异常妊娠过程,也被叫作“宫外孕”,临床上,以输卵管妊娠最常见。患者一旦出现异位妊娠,多数会使患者的输卵管发生撑破的现象,从而影响患者的生育能力,近年来,受妇科炎症及多类因素的影响宫外孕的发生率呈持续递增的趋势。宫外孕是临床常见的妇科急腹症,不仅会对患者的身心健康造成影响,若未予以患者及时的治疗,随着病情的发展还会危及患者的生命安全[5]。宫外孕早期尚无典型的临床表现,常与其他急腹症症状相近,因此早期的诊断与治疗是降低患者治疗难度与风险的关键所在,不仅可为患者治疗方向提供有力参考依据,还可改善患者的预后,降低后续并发症发生率,近年来,随着影像技术的发展,超声诊断被广泛的运用到了宫外孕的临床检测当中,超声诊断属于无创检测方式,与病理检测相比,不仅操作简易,还具备重复性强、安全性高、准确率高的优势,对患者造成的创伤较小,且检查价格能够被大多数的患者所接受。超声诊断主要可分为腹部超声与阴道超声,其中腹部超声诊断宫外孕虽可有效检测出患者的病情发展与具体情况,但腹部超声检测前需要患者提前憋尿以保持膀胱充盈,还易受到腹部脂肪与肠气的干扰,导致检测出的图像分辨率与范围较低,且对于孕周及包块较小的患者而言,会受到腹部超声检测距离的限制,很难观测到患者的卵巢病变情况,使得其漏诊率较高,导致腹部超声检测在宫外孕的检测中存在一定的局限性。
综上所述,对宫外孕患者采取经阴道超声的诊断的方法相比于经腹部超声诊断能够有效提高诊断的准确性,为患者的临床治疗提供有利的参考依据,可以更好地减少漏诊的情况。

