超声引导下双侧腹横肌平面阻滞对剖宫产产妇术后疼痛度及PCIA用药量的影响
林 琳
(河南省商丘市第一人民医院麻醉科,河南商丘476100)
近年来,随着剖宫产手术指征明显扩大和麻醉、急救等技术水平不断提高,剖宫产手术成功率得到较大保障,越来越多的产妇选择剖宫产,这对解决难产和严重妊娠合并症,改善母婴结局具有重要临床意义[1]。产妇分娩期间阴道扩张、子宫收缩等生理变化以及手术创伤均会产生剧烈疼痛感,导致一系列生理、心理应激,不利于产妇体征稳定和术后恢复,因此对产妇剖宫产术后实施有效镇痛干预必要性较大[2]。静脉自控镇痛(PCIA)能在发挥良好镇痛效果同时维持机体较低血药浓度,减少药物用量和不良反应,在临床各类手术中应用广泛[3]。腹横肌平面阻滞(TAPB)是一种通过局部麻醉阻滞腹内斜肌与腹横肌之间的腹壁传入神经纤维从而起到镇痛效果的局部神经阻滞技术,随着超声技术的发展,TAPB有效性与安全性得到进一步提高[4]。本研究通过对68例剖宫产产妇实施超声引导下TAPB联合PCIA干预,取得一些成果,现报告如下。
1 资料与方法
1.1 一般资料:选择2018年10月至2019年12月入住我院行剖宫产的产妇68例为受试对象,按随机数表分为试验组和对照组各34例。纳入标准:①均为单胎足月妊娠的初产妇;②经我院伦理审查通过且符合世界医学协会2013修订的《赫尔辛基宣言》要求,产妇或家属签署知情同意书;③产妇年龄在20~40岁。排除标准:①存在慢性疼痛史;②对本试验药物过敏者。试验组产妇年龄22~37岁,平均(27.92±5.23)岁;孕周37~42周,平均(39.54±1.12)周;体质量57~85kg,平均(70.65±6.52)kg。对照组产妇年龄23~37岁,平均(27.61±5.35)岁;孕周38~41周,平均(39.12±1.08)周;体质量58~87kg,平均(71.22±6.64)kg。两组产妇一般资料比较无统计学差异(P<0.05)。
1.2 方法:对照组产妇进行PCIA治疗,PCIA配方为舒芬太尼100μg+地佐辛10mg+阿扎司琼10mg+0.9%氯化钠注射液溶于150mL水中,首次剂量为3mL,输注速度为2mL/h,持续输入48h。试验组在对照组基础上对产妇行超声引导下TAPB,产妇切口覆盖后在髂嵴上方放置超声探头,探头位置与腋前线轴垂直,探头从腋中线开始扫查,分别找到腹外斜肌、腹内斜肌和腹横肌,进针方式选择平面内,保持针尖与腹横肌平面平行,回抽无血无气后注入0.375%罗哌卡因25mL,采取相同操作行对侧阻滞。两组产妇自我感觉疼痛加剧时按压镇痛泵1次,泵入药液0.5mL,间隔时间为15min。
1.3 评估标准:疼痛程度:以视觉模拟评分法(VAS)进行评估[5]。选择一只两端标有数字“0”和“10”的10cm长直尺表示不同疼痛级别,“0”分表示“无痛”,“10”分表示所能感受到的最大疼痛,由患者选择一个最能反映自身疼痛程度的分值。
1.4 观察指标:比较术后2h、6h、12h及24h,两组产妇疼痛程度(VAS)评分变化,分析术后1d内两组产妇镇痛泵按压次数、镇痛药物用量及术后1周内不良反应发生率差异。
1.5 统计学方法:运用SPSS19.0对试验数据进行统计学分析,计数资料以n(%)表示,采用χ2检验;计量资料以均数±标准差(±s)表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 疼痛程度比较:试验组产妇术后2h、6h、12h、24h VAS评分均明显小于对照组(P<0.05),详见表1。
表1 两组产妇术后2h、6h、12h、24h VAS评分比较(±s)
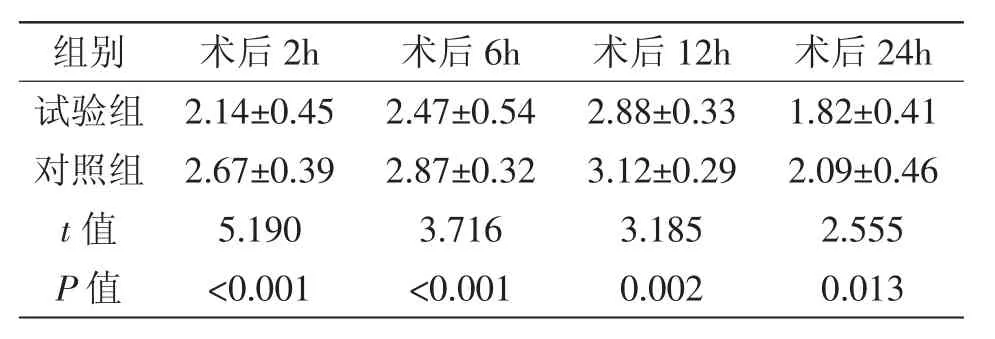
表1 两组产妇术后2h、6h、12h、24h VAS评分比较(±s)
?
2.2 镇痛泵使用情况比较:术后24h内,试验组产妇镇痛泵按压次数与镇痛药物用量均明显少于对照组(P<0.05),详见表2。
表2 两组产妇术后24h内镇痛泵按压次数与镇痛药物用量比较(±s)

表2 两组产妇术后24h内镇痛泵按压次数与镇痛药物用量比较(±s)
?
2.3 不良反应发生率比较:术后1周内,两组产妇不良反应总发生率无统计学差异(P>0.05),详见表3。
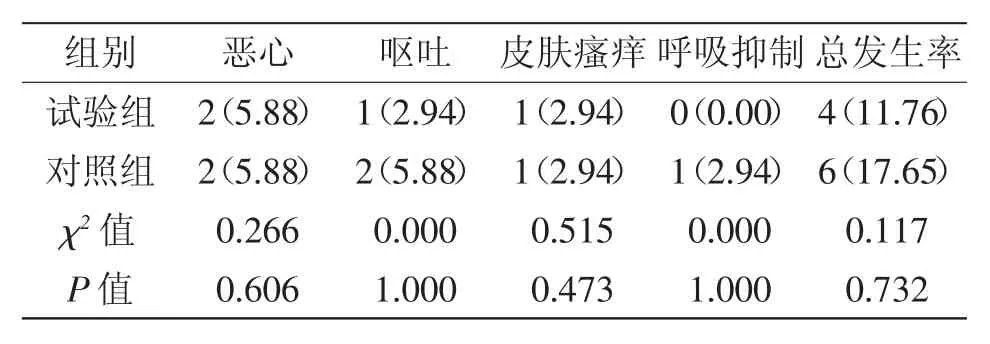
表3 两组产妇术后1周内不良反应发生率比较[n(%)]
3 讨论
切口疼痛、宫缩痛会对产妇造成剧烈疼痛,导致产妇交感神经兴奋,引起儿茶酚胺分泌量增加,促进下丘脑分泌生乳素抑制因子,抑制产妇泌乳功能[6]。疼痛同样会影响产妇子宫收缩,增加术后出血风险,胎儿也存在宫内窒息风险[7]。镇痛干预不仅可以缓解产妇应激反应,改善呼吸循环,还能降低并发症发生率,促进产妇早期康复。
“多模式镇痛”是一种通过联合多种镇痛方法和镇痛药物实现疼痛控制的镇痛观念,可产生协同作用,优化镇痛效果,改善不良反应[8]。PICA在控制术后急性疼痛方面应用广泛,具有血药浓度低、波动浮动小、副作用小的优点,可减少呼吸抑制,解决患者用药个体差异,减轻医护负担。TAPB能阻断剖宫产切口关联神经,阻断其痛觉传导,从而发挥镇痛效果,配合超声引导,能获得较高穿刺成功率,减少对腹腔脏器损伤,安全性高,能一定程度避免并发症发生[9]。本研究结果显示,试验组产妇术后2h、6h、12h、24h VAS评分均明显小于对照组;术后24h内,试验组产妇镇痛泵按压次数与镇痛药物用量均明显少于对照组;术后1周内,两组产妇不良反应总发生率无统计学差异。表明超声引导下TAPB联合PICA能显著缓解剖宫产产妇术后疼痛,减少镇痛药物用量,且不增加不良反应发生率,这与姜勇等[10]研究结论类似。探究其原因认为,TAPB通过药物麻醉使腹内斜肌和腹斜横肌之间筋膜平面的神经感觉功能暂时性缺失,阻断痛觉传导途径,从而减轻切口疼痛,并降低产妇对镇痛泵和镇痛药物的使用需求,同时TAPB避免了穿刺过深,损伤腹腔脏器,对循环系统和周围神经系统影响较小,因而产妇术后不良反应也可得到有效控制[10]。
综上所述,超声引导下TAPB联合PICA镇痛效果显著,不良反应发生率低,产妇镇痛药物用量少,适宜于临床推广应用。

