乳腺癌患者HFUS图像与Ki-67、Her-2、PR、ER表达的相关性
张宝方,黄穗,李少英,夏勇,陈瑞瑞,林小影
深圳市宝安区妇幼保健院超声医学科1、病理科2、乳甲科3、中心实验室4、保健部5,广东 深圳 518101
乳腺癌是一种对女性健康有严重影响的恶性肿瘤,从20世纪70年代末开始,全球乳腺癌的发病率呈逐年增长的趋势,而我国一直是乳腺癌的高发国家,早发现、早治疗患者在改善预后方面作用关键[1-2]。有效的影像学技术是诊断乳腺癌的关键环节,随着医学技术的不断进展,高频超声(HFUS)在乳腺癌患者的诊断中也体现出明显的优势,其具有分辨率高、图像清晰的特点,且可准确检测出微小乳腺癌肿块等[3]。分子标志物的检测也是评估乳腺癌患者病情的重要方式,增殖细胞核抗原(Ki-67)、原癌基因(Her-2)、孕激素受体(PR)、雌激素受体(ER)是其中具有代表性的几种标志物,其在反映乳腺癌患者病情程度以及治疗方面有重要意义[4-5]。本研究旨在探讨乳腺癌患者HFUS 图像与Ki-67、Her-2、PR、ER 表达的相关性,现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析深圳市宝安区妇幼保健院2017年10月至2020年12月接诊的110例乳腺癌患者的临床资料。纳入标准:①符合乳腺癌诊断标准[6],并经过影像学检查、组织病理学检查等确诊为浸润性导管癌;②纳入研究前未接受过化疗、放疗等治疗;③均为女性;④临床资料完整。排除标准:①同时合并其他良恶性肿瘤者;②合并重要器官功能异常者;③合并心脑血管疾病者;④合并全身重度感染、严重高血压及糖尿病者;⑤合并血液系统、自身免疫系统异常者;⑥妊娠期和哺乳期者。110 例乳腺癌患者年龄22~72 岁,平均(45.73±11.20)岁。本研究通过我院伦理委员会批准后实施。
1.2 HFUS 检查 仪器选择GE Voluson E8、GE LOGIQ E9和日立HI Vision Avius彩色多普勒超声仪,探头频率设置为7~12 MHz。检测方法:患者取平卧位,双臂上举,充分暴露乳腺和腋窝,超声探头对整个乳腺及腋窝进行无遗漏扫查。主要观察内容包括肿块大小、形态是否规则、有无微钙化、是否有毛刺征、血流丰富程度、有无淋巴结转移、后方回声有无衰减等情况。根据乳腺肿块血流情况按照Alder分级进行半定量评估,其中0级为无血流表现;Ⅰ级为存在少量血流表现,有1~2 个点状或短棒状血流,管经<1 mm;Ⅱ级为存在中量血流表现,有1 根主要血管或有3~4个点状血流;Ⅲ级为存在大量血流表现,可见2根以上血管或4个以上点状血流。以上超声图像分析结果均由两名具有5 年以上工作经验的超声医生分析得出,如存在争议则请第3名具有相同或更高资历的医生进行评判。
1.3 Ki-67、Her-2、PR、ER检测及阳性率判断方法
1.3.1 检测方法 ER、PR、Her-2、Ki-67 的检测均采用免疫组织化学染色法进行,试剂盒购于深圳迈新公司。具体操作方法:①将病理组织切片常规石蜡包埋切片,使用二甲苯和梯度乙醇脱腊至水;②取适量已稀释成工作液的柠檬酸组织抗原修复液于不锈钢锅中大功率加热煮沸,将切片放入已沸腾的修复液中,最小功率继续加热20 min,冷却至室温后取出切片;③使用磷酸盐缓冲液(PBS)冲洗3 次,每次冲洗时间5 min,加入3%过氧化氢室温孵育15 min;④使用PBS冲洗3次,每次冲洗时间5 min,在离组织3 mm处用免疫组化油笔画圈,并滴加ER、PR、Her-2、Ki-67 抗体,置于湿盒上37℃孵育1 h;⑤使用PBS 冲洗3 次,每次冲洗时间5 min,加入相应酶标二抗,置于湿盒上37℃孵育15min;⑥使用PBS 冲洗3 次,每次冲洗时间5 min,加入二氨基联苯胺显色液(DAB)显色3 min 后水洗终止显色,再经过苏木素复染、梯度酒精脱水以及二甲苯透明处理,使用中性树脂胶进行封片。
1.3.2 判读方法 ER、PR、Ki-67 定位于细胞核,Her-2 定位于细胞膜,在高倍视野(×400)下观察。(1)ER、PR:表达数量方面,观察整张切片并分析阳性染色细胞占所有肿瘤细胞的百分比,阳性细胞数≥1%,则判定为ER、PR 表达阳性,并记录阳性细胞百分数;表达强度方面,观察整张切片,不着色为阴性(-),淡黄色为弱阳性(+),棕黄色为中等阳性(++),棕褐色为强阳性(+++),记录表达强度。(2)Her-2:观察阳性细胞百分数及着色程度。①无染色或≤10%的浸润癌细胞呈现不完整、微弱的细胞膜染色,计为0,Her-2 过表达情况评估为阴性;②>10%的浸润癌细胞呈现不完整、微弱的细胞膜染色,计为+,Her-2过表达情况评估为阴性;③>10%的浸润癌细胞呈现不完整和(或)弱至中等强度的细胞膜染色,以及≤10%的浸润癌细胞呈现强而完整的细胞膜染色,两种情况均计为++,Her-2 过表达情况评估为不确定,需加做FISH 检测;④>10%的浸润癌细胞呈现强而完整的细胞膜染色,计为+++,Her-2 过表达情况评估为阳性。(3)Ki-67:在低倍镜下评估整张切片,观察阳性细胞分布是否均匀。①若肿瘤细胞中阳性细胞分布较均匀,可随机选取3 个或3 个以上浸润性癌高倍视野计数,得出一个平均的Ki-67 增殖指数;②若肿瘤细胞中阳性细胞分布不均匀,出现明显的Ki-67 增殖指数高表达区域。分两种情况:(a)在肿瘤组织边缘与正常组织交界处出现高表达区域,而肿瘤组织内Ki-67增殖指数相对较低,选取肿瘤边缘区域高表达区域≥3个浸润性癌高倍视野进行Ki-67 增殖指数评估;(b)在肿瘤组织内出现高表达区域,对整张切片的Ki-67增殖指数进行平均评估,选取视野时应包括高表达区域在内的≥3个浸润性癌高倍视野。记录阳性细胞百分数,<20%定义为Ki-67低表达,为统计方便,记为阴性,≥20%定义为Ki-67 高表达,记为阳性。
1.4 统计学方法 应用SPSS18.0 软件进行数据统计学分析,计量资料以均数±标准差()表示,计数资料以率表示,采用χ2检验,采用Spearman 法分析HFUS 图像和免疫组化指标的相关性,以P<0.05 表示差异具有统计学意义。
2 结果
2.1 浸润性乳腺癌患者的HFUS 图像表现 110例浸润性乳腺癌患者中,肿块大小、肿块形态、微钙化、毛刺征、淋巴结转移、血流、后方回声分析的HFUS图像表现见表1和图1。
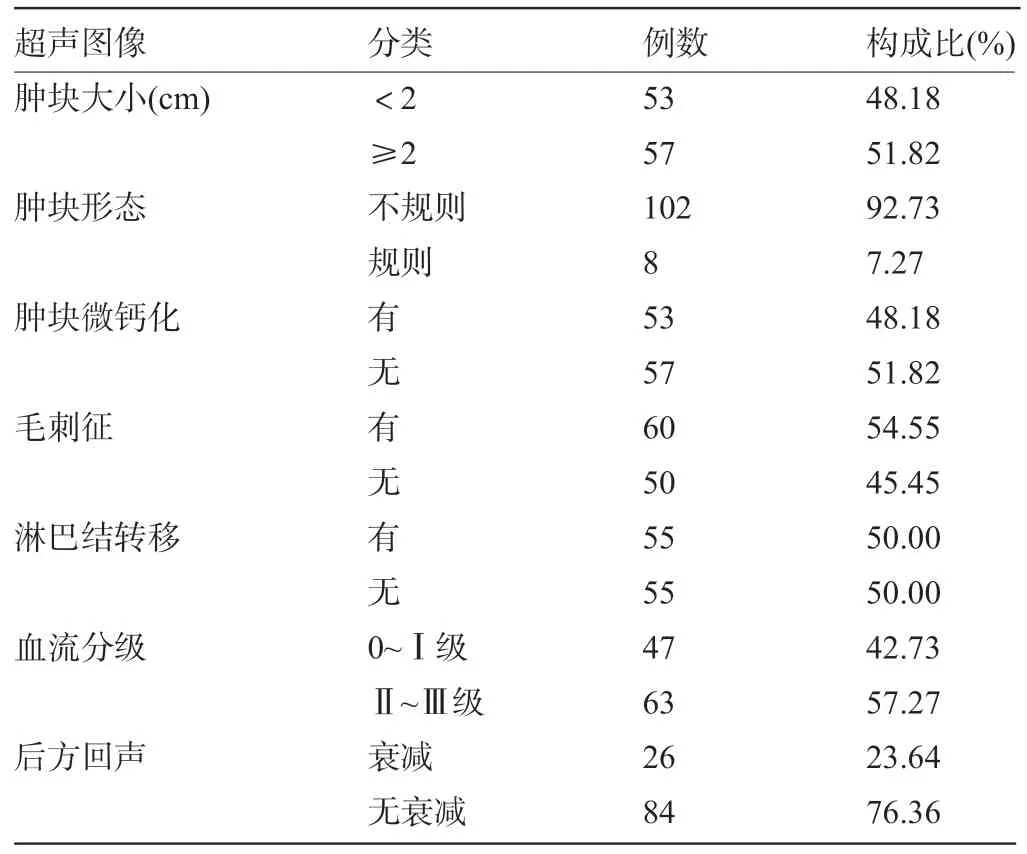
表1 乳腺癌患者的HFUS图像表现(n=110)

图1 乳腺癌患者的HFUS图像
2.2 浸润性乳腺癌患者HFUS 图像与Ki-67、Her-2、PR、ER表达的关系 乳腺癌组织中Ki-67的阳性率为67.27% (74/110),Her-2 的阳性率为28.18%(31/110),PR 的阳性率为50.91% (56/110),ER 的阳性率为67.27%(74/110);Ki-67 在肿块大小≥2 cm、无微钙化及无毛刺征中的阳性率明显更高,Her-2 在肿块大小≥2 cm、血流分级Ⅱ~Ⅲ级、有淋巴结转移中的阳性率明显更高,PR在肿块大小<2 cm、后方回声有衰减中的阳性率明显更高,ER在肿块大小<2 cm、无淋巴结转移中的阳性率明显更高,差异均有统计学意义(P<0.05),见表2和图2。

图2 免疫组化图片(×400)

表2 乳腺癌患者HFUS图像与Ki-67、Her-2、PR、ER表达的关系[例(%)]
2.3 浸润性乳腺癌患者HFUS 图像与Ki-67、Her-2、PR、ER 的相关性 经Spearman 相关性分析显示,Ki-67 与肿块钙化、毛刺征呈负相关性(P<0.05),Her-2 与肿块大小、淋巴结转移呈正相关(P<0.05),PR与后方回声呈正相关(P<0.05),ER 与肿块大小呈负相关(P<0.05),见表3。

表3 乳腺癌患者HFUS图像与Ki-67、Her-2、PR、ER的相关性
3 讨论
乳腺癌患者近年来的发病率有趋于年轻化的表现,多数患者在就诊时已处于疾病进展期,导致治疗效果差,远期生存率低,因此,尽早诊断、治疗该病具有重要意义。钼靶、CT、MRI 是该病中常见的检查手段,但各自均具有一定局限性,主要作为辅助检查手段[7]。HFUS是目前应用最为普遍的一种检查方式,也是乳腺疾病的首选检查方式[8-9]。乳腺癌的超声诊断由形态学逐渐向功能学发展,如今分子标志物在乳腺癌的诊疗中占据重要地位,通过检测乳腺癌患者的分子标志物在评估病情方面也有重要价值。因此,本文通过分析乳腺癌超声图像与免疫组化各分子标志物的相关性,旨在术前或治疗前多方面了解肿瘤情况,为临床制定治疗方案及判断预后提供更多依据。
Ki-67 属于一种核增殖性肿瘤标志物,在判断肿瘤细胞活性中有重要指导价值,与肿瘤的侵袭、转移性相关,已有报道证实,其在乳腺癌组织中呈明显升高趋势[10-11]。本研究中发现,Ki-67 在肿块≥2 cm、无肿块钙化、无毛刺征的患者中阳性率更高,在相关性分析中,Ki-67 和肿块钙化、毛刺征均呈负相关,与麦嘉雯等[12]研究结果一致。超声检查中容易对无微钙化及无毛刺征的肿瘤漏误诊导致BI-RADS 分类低判而延误病情,Ki-67作为乳腺癌化疗的重要指征,在怀疑恶性的肿块中未发现微钙化及毛刺征时,应考虑到Ki-67阳性可能性大。
Her-2 是一种原癌基因,属于人体表皮生长因子成员,主要在细胞生长、增殖、分化等过程中发挥作用,当其表达出现过多时可增加致癌作用,导致癌细胞分化程度过低、侵袭性增强等,和乳腺癌复发、转移之间一定关联[13]。本研究亦发现在肿块大小≥2 cm、有淋巴结转移、血流分级Ⅱ~Ⅲ的乳腺癌组织中,Her-2的阳性表达率明显升高,提示Her-2和肿瘤的恶变程度有密切关系,分析是由于在肿瘤的发生和发展过程中,随着新生毛细血管的形成,会增加肿瘤的恶性增殖速度,同时也更利于淋巴结转移的发生。
肿瘤的生长过程中容易受到组织内激素的调控,其中PR、ER是其中具有代表性的因子,两者均属于核受体家族成员,在乳腺细胞的生长、发育等过程中扮演重要角色[14-15]。本研究结果中发现,PR、ER 均在肿块大小<2 cm的患者中的阳性率更高,PR在肿块后方回声衰减的阳性率更高,ER在无淋巴结转移中的阳性率明显升高,显示出PR、ER在判断乳腺癌患者病情方面的重要作用。ER、PR 阳性在一定程度上可反映其对内分泌治疗有效,且肿块越小、发生淋巴结转移的概率越低,预后越好。PR阳性的肿块中后方回声衰减阳性率高,在某种程度上也可以间接预测乳腺癌的治疗效果好。有研究显示,通过药物对靶性激素进行抑制,令PR、ER 的活性丧失,会促使肿瘤细胞的内生长环境失去平衡,有助于间接控制肿瘤生长[16]。
但本研究中也发现,Ki-67、Her-2、PR、ER和肿块形态均无明显关系,通过分析是由于肿瘤形态是向周围组织浸润生长的一种表现,当肿瘤生长的速度、程度不一致的情况,则会导致肿瘤脱离正常组织平面进行生长,但这种生长情况和肿瘤的恶性程度无明显关联,因此肿块的形态和各分子标志物之间无明显关系。钙化主要是由于肿瘤组织变性、坏死、钙盐沉积等因素所致,而在周成香等[17]研究中显示,Her-2和乳腺癌组织微钙化之间有相关,有助于提示肿瘤的侵袭性强,但本研究中未得出此结论,考虑是由于本研究属于回顾性研究,样本量不够充足,在图像分析中仅做了肿块最佳或最大切面分析,可能忽略较大肿块中的局部微钙化,且医师存在主观性因素影响,待今后继续分析研究。
综上所述,乳腺癌患者HFUS 图像与Ki-67、Her-2、PR、ER表达有一定相关性,通过检测以上各项指标,有助于综合评估患者病情,临床应用价值高。

