不同维生素D水平社区2型糖尿病患者胰岛功能研究
刘薇 华琳 苏志燕 张雪莲 杨金奎
社区就诊的2型糖尿病(T2DM)患者普遍年龄偏大、血糖控制不佳,缺乏对自身增龄性疾病的了解,以致糖尿病及其伴发躯体疾病诊治延误。糖尿病可致骨代谢异常,维生素D作为骨代谢相关指标,除调节钙磷代谢、维持骨骼健康外,对胰岛β细胞的分泌功能也有影响,但其对胰岛素抵抗的改善作用尚存在争议[1-2]。本文通过对社区T2DM患者不同维生素D营养状态下胰岛功能及其影响因素进行分析,以期为社区T2DM患者提供新的防治思路。
对象与方法
1.对象:纳入2011年7月~2018年3月北京某社区T2DM患者共1 140例,年龄36~84岁,平均年龄(60.15±10.38)岁。病程0.5~31.0年,平均病程(12.37±8.24)年。所有患者均符合2013美国糖尿病年会(ADA)制定的T2DM诊断标准。收集相关临床资料并剔除数据缺失较多的对象后,最终纳入研究1 024例。排除标准:(1)1型糖尿病及特殊类型糖尿病;(2)糖尿病急性并发症;(3)影响骨代谢的全身病如甲状腺及甲状旁腺疾病、风湿性疾病、自身免疫性疾病、严重肝、肾功能异常;(4)长期应用钙剂、雌激素及糖皮质激素、噻嗪利尿剂;(5)长期卧床等影响骨代谢因素;(6)肿瘤患者及妊娠哺乳期女性。所有研究对象均知情同意。
2.方法
(1)一般资料收集:包括性别、年龄、病程及使用胰岛素、胰岛增敏剂情况、户外活动,测量其身高、体重、腰围、臀围,并计算BMI和腰臀比(WHR)。户外活动定义为:每天户外活动时间≥2 h。
(2)实验室指标检查:受试者晚10时后禁食,次日早晨8~9时抽血,分别检测生化指标:肌酐(Cr)、血脂[总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)]、血清碱性磷酸酶(ALP);骨代谢指标:25-羟维生素D[25(OH)D]、骨钙素(BGP)、β-胶原降解产物(β-CTX)、Ⅰ型胶原氨基末端肽(P1NP),以及甲状旁腺激素(PTH)、总睾酮(TT);糖代谢指标:空腹胰岛素(FINS)、空腹C肽(FCP)、糖化血红蛋白(HbAlc)、空腹血糖(FPG);空腹取血后予所有受试者100 g馒头行标准馒头餐负荷胰岛素-C肽释放试验,测定2h C肽(2h CP)和2h胰岛素(2h INS)水平。计算胰岛素敏感指数[ISI=1/FPG(mmol/L)×FINS(μIU/ml)]、胰岛素抵抗指数[HOMA-IR=FPG(mmol/L)×FINS(μIU/ml)/22.5]及胰岛素分泌指数[IS=FINS(μIU/ml)/FPG(mmol/L)]以评价胰岛功能。估算的肾小球滤过率(eGFR)采用美国慢性肾脏病流行病合作工作组(CKD-EPI)公式计算得出。
(3)分组方法:根据25(OH)D水平四分位数(上四分位数为8.55 ng/ml,中位数为12.04 ng/ml,下四分位数为17.14 ng/ml)对受试者分组,对最高四分位组[17.15 ng/ml≤25(OH)D水平<62.11 ng/ml]及最低四分位组[3.00 ng/ml≤25(OH)D水平<8.53 ng/ml]的临床资料进行比较分析。
(4)骨密度(BMD)测定:采用双能X线骨密度仪(DEXA,LUNAR型,美国GE公司)检测受试者的股骨上端、腰椎(L1~4)及全髋的BMD值。
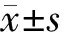

表1 最高四分位组和最低四分位组患者临床资料比较

表2 最高四分位组和最低四分位组患者糖代谢指标比较

表3 最高四分位组和最低四分位组患者骨代谢指标和骨密度比较
结 果
1.最高四分位组和最低四分位组患者临床资料比较:两组受试者外源性胰岛素使用和户外活动情况比较差异均无统计学意义(P>0.05)。最高四分位组患者TT和HDL-C水平明显高于最低四分位组,年龄明显低于最低四分位组(P<0.05),其他各项一般资料、糖代谢指标、骨代谢指标和骨密度比较差异均无统计学意义(P>0.05)。见表1~3。
2.最高四分位组和最低四分位组患者骨代谢指标与胰岛功能的相关性分析:在最高四分位组中,2h CP与P1NP、β-CTX均呈正相关(P<0.05)。在最低四分位组中,FCP与β-CTX呈正相关(P<0.05),而与其他指标无明显相关性(P>0.05)。见表4。

表4 最高四分位组和最低四分位组骨代谢指标与胰岛功能的相关性分析
3.T2DM患者25(OH)D水平的影响因素分析:对1 024例T2DM患者的25(OH)D水平行多元逐步线性回归分析结果显示,HDL-C升高(β=11.214,P=0.004)、PTH降低(β=-0.186,P=0.004)、年龄增长(β=0.186,P=0.030)是T2DM患者25(OH)D水平升高的独立影响因素。
讨 论
糖尿病作为社区常见慢性疾病,近年来患者人数持续增加[3]。Danescu等[1]报道,T2DM患者增加维生素D摄入可使胰岛素分泌增加,胰岛素敏感性改善。相关研究也发现,维生素D与血糖呈负相关,补充维生素D可降低T2DM患者的血糖和HbA1c,改善糖耐量异常[4]。本研究以25(OH)D水平对社区T2DM患者进行分组,其中最高四分位组和最低四分位组患者的胰岛素及胰岛素增敏剂使用情况、糖尿病病程、血糖控制情况比较差异均无统计学意义,以此除外治疗方式、病程及糖毒性的影响,保证在相关因素较为匹配的条件下,比较维生素D营养状况明显不同两组人群胰岛功能的情况。研究结果显示,25(OH)D最高四分位组和最低四分位组仅年龄、TT及HDL-C水平存在显著差异,即高水平25(OH)D组患者年龄更小、血清TT和HDL-C水平更高。
有文献报道,维生素D水平与胰岛素分泌及敏感性呈正相关[5-6];Pitta等[7]的一项前瞻性研究结果显示,校正干扰因素后,25(OH)D水平高四分位组较低四分位组的糖尿病发生风险降低。维生素D与糖尿病的关系及其对血糖、胰岛功能的影响机制尚未完全阐明,推测可能与调节免疫、抑制炎症、促胰岛素分泌及改善其作用有关。而本研究并未发现25(OH)D水平与T2DM患者血糖水平和胰岛功能存在显著相关性,考虑可能与样本量及混杂因素有关。尽管我们在社区研究中努力扩大样本量,但最终进行数据分析时临床资料较完整的患者仅有1 024例;且本研究为单中心研究,可能因研究对象选择偏倚而影响最终结果;此外,虽然两组患者胰岛素治疗及胰岛素增敏剂使用情况差异并不显著,但仍可能对25(OH)D与胰岛功能的统计分析产生影响,从而出现阴性结果[8];未来有待于大样本量、多中心研究进一步深入探讨。
本研究还发现,社区T2DM患者骨代谢指标与胰岛功能相关。虽然不同25(OH)D组水平组患者的骨代谢指标比较差异无统计学意义,但相关性分析结果显示,在25(OH)D最高四分位组中,2h CP与P1NP、β-CTX呈正相关;在25(OH)D最低四分位组中,FCP与β-CTX呈正相关。此相关性仅存在于C肽和骨代谢指标之间,推测可能与注射外源性胰岛素干扰了胰岛素水平的检测有关。文献报道,25(OH)D缺乏人群骨质疏松和糖尿病的患病风险增加[9];Laurent等[10]对欧洲老年男性代谢综合征患者进行研究发现,胰岛素敏感性与P1NP及β-CTX相关,该人群在胰岛素敏感性减低的同时伴有骨转换减低,即P1NP及β-CTX水平减低,与本研究结论一致。同时本研究发现,无论25(OH)D水平高低,部分骨代谢指标与C肽均存在正相关,提示这种相关可能独立于维生素D水平之外。
此外,本研究还发现,PTH降低、年龄增长、HDL-C升高是社区T2DM患者25(OH)D水平升高的独立影响因素。研究报道,老年及青年人群25(OH)D与PTH存在负相关关系[11-12],本研究也进一步证实社区T2DM患者25(OH)D水平随PTH水平升高而下降。老年人群中维生素D缺乏常见,理论上,随年龄增高,25(OH)D水平应下降,本研究表现的趋势似乎与之相反,分析原因可能与社区T2DM患者多为中老年、年龄差距不大有关;此外分析25(OH)D影响因素时,我们针对的是全部观察对象,未再以不同25(OH)D水平进行分组,而最高和最低25(OH)D这两个较为极端的观察群体,有可能因25(OH)D高水平组显著抑制PTH,低水平组出现继发性甲状旁腺功能亢进影响研究结果,使年龄相关的25(OH)D水平下降不显著。此外,本研究还发现25(OH)D水平随HDL-C升高而增高。有动物试验证实,维生素D可降低大鼠TC、TG、LDL-C水平,提高HDL-C水平,高剂量组上述作用更显著[13]。人群中维生素D与HDL-C的关系一直存在争议,有研究结果显示,增加维生素D摄入可提高中老年患者HDL-C水平[14],但Carcia-Bailo等[15]却发现血清25(OH)D水平与HDL-C呈负相关。因此,关于25(OH)D与HDL-C的关系尚需更多研究数据来进一步探讨。
综上所述,不同维生素D营养状况社区T2DM患者的胰岛功能状况无显著不同,其25(OH)D水平的主要影响因素为HDL-C、PTH和年龄。此外,其骨代谢指标与胰岛功能相关,且不依赖于25(OH)D水平。本研究不足之处为单中心研究,样本量受限,且多为中老年患者,在条件允许的情况下我们将进一步扩大样本量,并开展多中心研究,以获得更多、更客观的临床证据。

