云南省2015—2019年5岁以下儿童死亡及潜在减寿年数的地区差异研究
叶卿云,秦明芳,杨中婷,邓睿,焦锋,李本燕,张毅,黄源*
儿童健康状况受到全社会的高度关注,世界卫生组织(WHO)和《健康中国行动(2019—2030)》都把5岁以下儿童死亡率视为重要评价指标,其既能较好地衡量一个国家或地区的儿童健康状况和卫生服务水平,又能映射出当地经济发展水平和社会公平程度[1]。一个国家或地区的经济发展水平与儿童健康状况密切相关[2],WHO 2019年儿童死亡统计数据显示,中国5岁以下儿童死亡率(7.90‰)高于英国(4.27‰)、法国(4.46‰)、德国(3.81‰)等西方发达国家,但低于巴西(13.94‰)、印度(34.27‰)、泰国(9.01‰)等发展中国家[3]。在中国,西部地区5岁以下儿童死亡率是东部经济发达地区的3.4倍[4]。云南省位于中国西南边陲,省内各地区经济发展水平悬殊,儿童健康状况在地区间也存在明显差异[5]。国家和省政府在过去几十年里为降低当地儿童死亡率付出了巨大努力并取得了显著成果,但与城市和发达地区相比,农村地区5岁以下儿童死亡率仍然较高[6]。为进一步改善云南省儿童健康水平,有必要了解云南省不同贫困程度地区5岁以下儿童的主要死亡原因和减寿情况,分析结果对区域卫生规划和后脱贫时代脱贫地区的儿童健康保障具有重要现实意义。
1 资料与方法
1.1 资料来源 2015—2019年5岁以下儿童死亡数据来源于云南省疾病预防控制中心“中国疾病预防控制信息系统”的“人口死亡信息登记管理系统”,该系统提供云南省全人群全死因的死亡报告数据,可反映云南省的人口死亡情况。计算健康测量指标中涉及的人口数据来源于相应年份云南省统计年鉴,活产数来源于相应年份云南省妇幼统计年报。
1.2 研究方法 将云南省129个区(县)按2017年贫困发生率分为深度贫困地区(27个)、一般贫困地区(61个)和非贫困地区(41个)[7-8]。采用相关健康测量指标对云南省三类地区5岁以下儿童的死亡情况进行分析。死亡原因按照WHO规定的《疾病和有健康问题的国际统计分类》第十次修订版第二版(ICD-10)进行基本编码和分类。
1.3 健康测量指标
1.3.1 5岁以下儿童死亡率 5岁以下儿童是指出生至未满5周岁儿童。死亡率计算公式为:
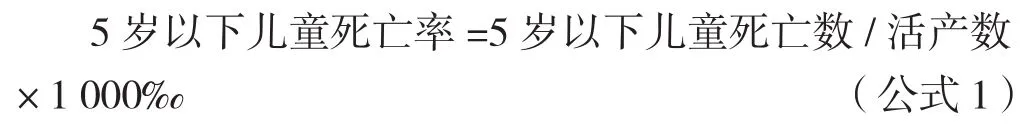
1.3.2 死因构成比 即某类死因的死亡数占总死亡数的比例。死因构成比公式为:

1.3.3 潜在减寿年数(potential year of life lost,PYLL)
PYLL是测量人群疾病负担的一个直接指标,也是评价人群健康水平的一个重要指标。可用于衡量某种死因对某一年龄组人群的危害程度,即可反映出对各年龄组人群的危害大小。公式为:

其中e为期望寿命(岁),本研究采用的标准寿命表是GBD 2010标准,即男性和女性的预期寿命均为86.01岁[9],i为某年龄组组中值,ai为剩余年龄,ai=e-(i+0.5),di为某年龄组死亡人数。
1.3.4 减寿率(potential year of life lost rate,PYLLR)PYLLR是反映人群健康水平的重要指标。其利用死亡人口的年龄分布计算,用来反映不同人群、不同死因的危害程度。计算公式为:

1.3.5 平均减寿年数(average year of life lost,AYLL)
AYLL反映了每个死者平均寿命损失,与死亡频率无关,其能更确切地反映某疾病的早亡危害,在早亡研究中本指标比其他指标有其优越性。计算公式为:

1.4 统计学方法 采用Excel 2010进行数据整理,采用Stata 15.1进行统计分析。利用Poisson回归模型计算云南省不同地区5岁以下儿童死亡率的年均变化及其95%CI。利用χ2检验比较不同地区、不同年份间报告死亡地点是否存在差异。以P<0.05为差异有统计学意义。
2 结果
2.1 云南省2015—2019年5岁以下儿童死亡水平和死亡地点地区差异分析 云南省5岁以下儿童死亡率由2015年的8.82‰下降到2019年的6.33‰,5年变化幅度为-28.23%,年均变化为-7.60%〔95%CI(-8.52%,-6.76%)〕,其中1岁以下婴儿死亡占5岁以下儿童死亡数的2/3以上。云南省各类地区5岁以下儿童死亡率总体均呈下降趋势,深度贫困地区、一般贫困地区和非贫困地区的5岁以下儿童死亡率变化幅度分别为-29.51%、-13.34%、-42.66%,年均变化 分 别 为 -6.95%〔95%CI(-8.51%,-5.45%)〕、-3.15%〔95%CI(-4.59%,-1.69%)〕、-13.76%〔95%CI(-15.38%,-12.10%)〕。非贫困地区5岁以下儿童死亡率下降幅度和年均变化最大,一般贫困地区死亡率下降幅度和年均变化最小。深度贫困地区5岁以下儿童主要死亡地点为家中,但从2015年的49.39%下降至2019年的43.40%,5年间变化幅度为-12.36%,来院途中死亡的5岁以下儿童比例明显上升,5年间变化幅度为48.45%。非贫困地区和一般贫困地区5岁以下儿童主要死亡地点为医疗机构,但其比例呈下降趋势,5年间变化幅度分别为-8.70%和-13.23%。非贫困地区5岁以下儿童在家中死亡的比例上升,5年间变化幅度为12.05%,来院途中死亡者比例下降,5年间变化幅度为-33.33%。除非贫困地区外,其余地区不同年份间死亡地点构成比较,差异有统计学意义(P<0.05),见表1。

表 1 云南省不同地区2015—2019年5岁以下儿童死亡水平及死亡地点差异分析Table 1 Mortality levels and place of death of children under five years across 129 districts and counties with different poverty levels of Yunnan Province from 2015 to 2019
2.2 云南省2015—2019年5岁以下儿童主要死因及潜在减寿数地区差异分析 出生产伤和窒息、下呼吸道感染及先天性心脏异常为云南省2015年和2019年5岁以下儿童死亡的前三位死因,占全死因的37%以上。与2015年比,云南省2019年5岁以下儿童死因顺位仅第4位和第5位的出生低体质量和其他围生期原因发生了变化,除其他围生期原因占比由5.54%上升到6.28%外,其余各死因占比均有下降趋势。深度贫困地区两年间的死因顺位有较大变化,2015年该地区的第3~5位死因分别为出生低体质量、先天性心脏异常及其他消化系统疾病,而2019年则为先天性心脏异常、道路交通事故及意外的机械性窒息,出生产伤和窒息、先天性心脏异常、道路交通事故及意外的机械性窒息的死因占比均有上升趋势。一般贫困地区死因顺位及变化趋势与全省情况一致。非贫困地区2019年其他围生期原因导致的死亡取代了溺水成为第5位死因,其余4个死因占比均有下降趋势。不同地区的AYLL排序与死因顺位不全一致,云南省2015年前3位AYLL分别为出生低体质量(85.00年/人)、出生产伤和窒息(85.00年/人)及其他围生期原因(84.92年/人),2019年AYLL顺位与2015年一致,但AYLL值有下降。除深度贫困地区2019年和一般贫困地区2015年AYLL首位为出生产伤和窒息(84.96和84.99),其余各地区各年份AYLL的首位均为出生低体质量。2019年的AYLL值较2015年有下降趋势,见表2。

表 2 云南2015—2019年各类地区5岁以下儿童主要死因顺位及潜在减寿数差异分析Table 2 Top 5 leading causes(sequenced from high to low),PYLL,PYLLR,and AYLL of child death under five years across 129 districts and counties with different poverty levels of Yunnan Province from 2015 to 2019
3 讨论
云南省2015—2019年5岁以下儿童死亡率总体呈下降趋势,与2000—2014年云南省5岁以下儿童的死亡趋势研究结果一致[6],和西部其他省(市)及全国变化趋势一致[10-11]。2019年云南省5岁以下儿童死亡率为6.33‰,按照2017年13.88%的死因漏报率调整后为7.21‰,低于全国水平(7.90‰)。云南省近年来不断提高基层卫生服务能力,尤其自2017年9月云南省出台健康扶贫相关措施后,贫困地区的儿童保健服务能力也得到了明显改善。但贫困地区人群健康水平与非贫困地区相比,仍存在差距。5岁以下儿童死亡率的降低,尤其是贫困地区儿童死亡率的降低是进一步提升全人群健康水平的关键,因此仍需进一步统合资源,采取具有针对性的帮扶和干预措施,在后脱贫时代,持续提升脱贫地区的卫生服务能力,巩固健康扶贫成效,促进儿童健康的可持续发展。
本研究结果显示,云南省深度贫困地区5岁以下儿童的死亡地点发生了改变,在医疗机构死亡的人数占比出现了上升,而在家中死亡的人数占比下降,这一改变提示,当地居民卫生服务利用的状况得到了改善。与此同时,分析结果还显示,来院途中死亡的儿童比例有上升趋势,这可能仍与服务可及性有关。许多深度贫困地区地处偏远山区,虽然基础设施建设近年来明显改善,但众多地区山路崎岖,距离就医机构较远,加之儿童疾病进展迅猛,纵使家长有意愿在孩子生病后及时就医,意外情况也时常会因路途遥远而发生。在非贫困地区,家中死亡的5岁以下儿童比例有所增加,但主要集中在红河州。根据卫生资源密度和每千人口拥有病床数来看,红河州的卫生资源偏低且分布不均,落后于昆明市、玉溪市和曲靖市等其他非贫困地区集中的州(市),这可能是导致红河州5岁以下儿童在家中死亡占比增高的原因。有研究表明,增加卫生专业人员数量与降低5岁以下儿童死亡率密切相关[12],因此在未来,仍需进一步促进不同地区间的医疗资源合理配置和均衡发展。
出生产伤和窒息、出生低体质量及其他围生期原因导致的死亡在各地区死因中占比较大,和全球经济欠发达地区5岁以下儿童主要死因一致[13],这与云南省1岁以下婴儿死亡数占比较多有关。造成AYLL较高的主要死因为出生低体质量及出生产伤和窒息,出生低体质量导致的死亡虽并非是死因顺位的前两位,但其AYLL值较高,均在84.98以上,说明其带来的早亡危害较大,可见,围生期疾病导致的死亡仍不容忽视。新生儿窒息常与胎盘、胎位、产程、羊水等因素密切相关[14]。出生低体质量和孕周、经济情况、孕产妇营养状况密切相关[15],出生低体质量的儿童死亡率是正常儿童的10倍[16]。因此加强孕产妇和家庭健康干预,做好围生期保健工作,保证孕产妇营养充足,加强产后婴儿的检查及营养补充,同时提高基层医疗卫生机构的服务能力,进行正确、规范的诊疗,能够有效减少围生期死亡[17]。
2019年深度贫困地区的前五位死因顺位较2015年新增了道路交通事故与意外的机械性窒息两个意外伤害死因。随着脱贫攻坚的大力推进,深度贫困地区的贫困面貌也发生了翻天覆地的变化,当地居民也开始有能力购买机动车,私家机动车数量增加。然而,如前所述,许多深度贫困地区山高谷深,道路崎岖,交通事故时有发生。因此,在后脱贫时代,除了持续改善脱贫欠发达地区的基础设施外,应加强交通道路安全的治理,在重点危险区域完善防护措施,禁止儿童在路边等危险区域玩耍,普及使用儿童安全座椅,规范各类交通安全行为,提高居民安全意识,减少道路交通意外的发生。此外,这些地区留守儿童较多,大多缺乏成年人的有效监管,例如因窒息死亡的儿童可能是家长在家中看护不当引起。因此,加强家长对孩子日常的正确看护和喂养方式应成为未来健康教育的核心内容。同时,在社区中还应营造防止“意外”发生的支持性氛围,改变公众的某些偏见,把“意外”视为可预防的事件,让众多具有针对性的公共预防措施获得普遍认可,以有效减少儿童意外死亡[18]。
本研究采用云南省死因监测报告数据,有可能存在少部分地区因死亡报告工作开展不良等各类原因导致的数据漏报。因此在采用本研究报告的数据和其他地区进行比较时,需进行漏报调整。同时,本研究在划分地区类型时仅考虑了是否贫困的情况,今后还可进一步考虑地区的卫生资源因素及个体家庭的经济收入因素,对5岁以下儿童死亡的地区和人群差异开展深入分析。
作者贡献:叶卿云负责论文的构思与撰写;秦明芳、焦锋负责数据收集与质量控制;叶卿云、杨中婷、李本燕负责数据整理;叶卿云、杨中婷、邓睿、黄源负责数据分析与统计学处理;邓睿、焦锋、张毅负责质量控制及英文修订;黄源负责最终审校,对文章整体负责,监督管理。
本文无利益冲突。

