肺部超声评分(LUS)指导重症患儿撤机时机的价值研究
李慧莲,张方梅,张春云
(中国科学院大学深圳医院<光明>超声科 广东 深圳 518000)
机械通气治疗是支持重症患儿脏器功能的有效途径,但相关研究指出,当机械通气治疗超过14 d,仅有1/2的患者会成功脱机,存活出院率更是低至20%左右[1]。另外,过早脱机会提升反复机械通气、再插管治疗比例,而过晚脱机则会显著增加呼吸机相关肺炎的发生率,十分不利于患者预后恢复,治疗成本也会大幅度提升[2]。因此,选择何时结束机械通气治疗成为了研究热点问题。肺部超生技术的突出特点是无创性、重复性好,并且在不搬动患者的情况下即可完成对病情变化的实时动态监测,对于评估重症患者病情非常适用[3-4]。本研究探讨LUS在指导重症患儿撤机时机中的应用价值,报道如下。
1 资料和方法
1.1 一般资料
纳入2018年6月—2020年12月本院收治的96例行机械通气治疗重症患儿为研究对象。男女患儿比例为53/43;年龄3个月~12岁,平均年龄(6.41±2.76)岁;呼吸衰竭合并证:31例重症肺炎,33例先天性心脏病,19例脓毒血症,13例血液肿瘤。纳入标准:年龄<18岁;有创机械通气治疗时间≥48 h;未使用大剂量镇静剂;FiO2≥0.4,PaO2≥60 mmHg,P/F值≥150~300 mmHg;血压正常,内环境稳定;实施程序化撤机。排除标准:气道解剖结构异常,气道狭窄,气道不通畅者;胸部大面积烧伤或破损;无自主膈肌活动;严重肌无力;中枢性呼吸衰竭;青紫型先心病;合并严重酸碱及电解质代谢紊乱。
1.2 方法
1.2.1 检查时机 脱机筛查完成后,通过低水平压力支持法实施自主呼吸实验,15 min后开展肺部超声检查。若患儿肺部超声评估结果满意,自主呼吸实验顺利通过后可实施脱机操作;若肺部超声检查后自主呼吸实验失败则停止脱机,并对检查结果进行详细记录,对失败原因进行总结分析,调整后再实施自主呼吸实验并行肺部超声检查,直至脱机成功。
1.2.2 超声检查及数据采集 使用索诺声M-TURBO型便携式床旁超声机进行检查,统一使用超声记录单记录患儿一般情况、血气指标、机械通气参数、RSBI值及P/F值。由两位高年资医师进行肺部超生检查,并在复核超声图像后方可采纳。
1.2.3 LUS检查 在体表分区的基础上采用失气化肺部超生评分法,将患儿双侧肺在其体表上分为前、中、后、上、下12个评估区,通过床旁超声机对患儿肺部情况进行评估,12个肺区以最严重的超声征象赋值,赋值分数相加即为LUS。LUS评分细则参照《重症超声临床应用技术规范》中制定的标准[5]。
1.3 统计学分析
数据信息通过SPSS 21.0软件进行统计,与正态分布相符的变量采用(±s)描述,组间比较行t检验;与正态分布不符的变量以中位数描述,比较采用秩和检验;分类变量通过百分比和例数描述,组间比较行χ2检验。通过受试者工作特征曲线(ROC)实施LUS撤机结局预测分析,通过曲线下面(AUC)评价预测价值。检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 患儿一般资料对比
96例患儿中89例成功撤机(92.71%),7例失败(7.29%)。撤机成功组与失败组年龄、性别、合并症等一般资料比较无统计学意义(P>0.05);但撤机成功组的置管时间、ICU入住时间均短于撤机失败组,危重度评分高于撤机失败组,差异均有统计学意义(P<0.05)。见表1。

表1 患儿一般资料对比
2.2 比较两组LUS、RSBI值、P/F值
撤机成功组的RSBI值、LUS低于撤机失败组,P/F值高于撤机失败组,差异均有统计学意义(P<0.05),见表2。
表2 两组LUS、RSBI值、P/F值对比(± s)
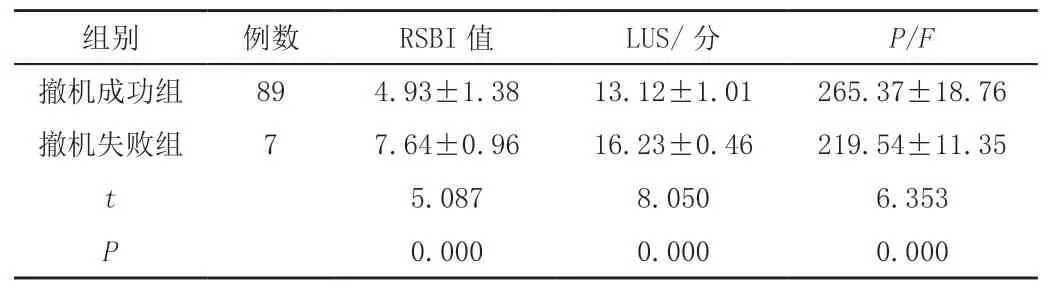
表2 两组LUS、RSBI值、P/F值对比(± s)
?
2.3 LUS及相关参数对撤机时机的预测效能分析
LUS的预测效能优于RSBI值、P/F值(P<0.05);LUS≥16分是最佳的对撤机失败加以预测的临界值(P<0.05)。见表3、表4。

表3 各参数对撤机时机的预测效能

表4 各参数预测撤机结局对比
3 讨论
机械通气是临床治疗ICU重症患儿的重要方案,但部分机械通气患儿在治疗过程中,会出现呼吸机依赖以及脱机失败等情况[6]。长时间的机械通气以及脱机困难、失败会导致患者住院时间明显延长,出现呼吸机相关并发症的风险也会大为增加;而不恰当或过早撤机易致呼吸肌无力而再出现呼吸衰竭[7]。因此,制定规范化的撤机方案十分重要。
有研究认为,基于程序化自主呼吸实验的撤机计划是最佳方案,但在儿科中的应用研究尚鲜有报道[8]。本研究中,LUS的预测效能显著优于RSBI值、P/F值(P<0.05),由于肺部超声征象可对患儿肺部特征及病情进展加以客观反映,其较之氧合功能指标不易受呼吸机参数干扰,因此,LUS能够较为客观地评估撤机时机。LUS是一种基于肺有效通气面积丧失程度赋值的评估方法,能够对肺部换气功能与通气面积的非线性关系进行准确描述[9]。LUS值越高表示受损的肺通气面积越大,与疾病严重程度呈正比例关系。本研究中,撤机失败组拔管前的LUS与成功组相比有显著差异,提示失败组肺通气面积受损情况更加严重。另外,拔管后存在左向右分流有所增加的情况,还没有恢复正常功能的肺泡由于失去正压支撑,导致肺充血进一步加重而发生塌陷现象,对肺部氧合功能产生不利影响,因此,易致患儿出现撤机失败的情况[10]。本研究还发现,LUS≥16分是最佳的对撤机失败进行预测的临界值,说明此时患儿即便顺利通过自主呼吸实验,撤机依然有较大的失败风险,特别是针对呼吸衰竭合并严重疾病的患儿,要更加谨慎地选择撤机方式及时机。此外,肺部超生技术以其无辐射、无创的优点能被反复使用,可在早期实时监测患儿肺部动态病变,更客观、准确、及时地评估其病情严重程度,为撤机提供更全面的参考数据。
综上所述,LUS可对重症患儿撤机失败加以有效预测,指导撤机时机,优化撤机结局,值得临床推广。

