改良LISA技术治疗新生儿呼吸窘迫综合征的效果观察
胡 丽,刘晓燕,陈亚丽,刁诗光,邱建武
(汕头大学医学院附属粤北人民医院新生儿科,广东 韶关 512026)
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)是新生儿临床常见的急危重症,其发病的原因主要是由于肺表面活性物质(pulmonary surfactant,PS)的缺乏[1]。外源性PS的替代是治疗NRDS的主要方法之一。目前临床上普遍使用气管插管-气管内注入PS-拔管(intubate surfactant extubate,INSURE)后经鼻持续呼吸道正压通气(nasal continuous positive airway pressure,NCPAP)的方法使用PS[2],此法提高了呼吸窘迫综合征(respiratory distress syndrome,RDS)救治的成功率,但INSURE方法需气管插管及气囊正压通气,可能导致气道黏膜损伤、肺损伤等[3]并发症。为减少INSURE技术的不足,低侵入性PS给药(less invasive surfactant administration,LISA)技术和微创PS治疗(minimally invasive surfactant therapy,MIST)技术逐渐应用于临床。国内外有研究证实,经胃管[3-4]或经静脉留置针[5-6]注入PS治疗RDS优于INSURE技术,能够减少气道损伤、支气管肺发育不良(bronchopulmonary dysplasia,BPD)等并发症的发生,但是胃管较柔软,操作技术要求高,而静脉留置针套管管壁无刻度,插入深度不精准。本研究综合了胃管和静脉留置针的优点,通过与INEURE技术比较,探讨经胃管联合静脉留置针套管注入PS治疗NRDS的有效性和安全性。
1资料与方法
1.1一般资料
选取2019年1月至2020年8月在粤北人民医院新生儿科住院的63例NRDS患儿作为研究对象,本研究经医院伦理委员会审核批准,所有治疗均获得患儿监护人知情同意。
入选标准:①胎龄28~35周,符合《实用新生儿学》(第5版)RDS诊断标准[1]者;②生后需无创辅助通气且给氧浓度≥30%的早产儿;③家属同意使用PS。排除标准:①存在先天性遗传代谢病、先天性呼吸道畸形等及其他危及生命的先天畸形患儿;②生后需立即气管插管机械通气患儿;③家属不同意使用PS。根据随机数字表将研究对象随机分为实验组30例和对照组33例。
1.2方法
两组的PS均使用猪肺磷脂注射液(固尔苏,准字号:H20181202)按200mg/kg给药。实验组患儿用改良LISA技术给药,取一根10号胃管(因本研究使用的套管为组合套管,16号静脉留置针套管外径大小接近6号胃管,无法插入6号胃管中,故选用10号胃管),用无菌剪刀在标记刻度为10cm和20cm处剪断,留取10cm长度,然后将16号静脉留置针插入10cm长的胃管中,组合成一新套管,将此胃管配合静脉留置针套管插入气管内至预定深度,插入深度为体重(kg)+6cm;固定套管后连接注射器并注入PS,于3~5min注入完毕后拔管,整个用药过程不中断NCPAP。对照组患儿用INSURE技术给药,将气管导管插入气管内,插入深度同实验组,固定导管后连接复苏囊,用5.5号头皮针插入外露导管部位,用注射器连接头皮针并注入PS,予复苏囊正压通气3~5min后拔除导管,拔管后再予NCPAP辅助通气。如出现以下情况:①吸入氧浓度>50%,症状无改善或血氧饱和度(SpO2)低于88%;②氢离子浓度指数持续<7.2(pH<7.2)或二氧化碳分压(PCO2)>65mmHg难以纠正;③频繁呼吸暂停,表示治疗失败需行机械通气。
1.3观察指标
评估两组患儿治疗后的临床疗效,显效:呼吸平顺,临床表现和体征明显改善;有效:呼吸仍浅促,临床表现和体征有所改善;无效:临床表现和体征无明显改善,或病情加重。总有效率=(显效+有效)/病例总数×100%。观察记录两组患儿用药过程中SpO2下降(≤85%)情况、气道黏膜损伤情况(若拔除导管或套管后,见导管或套管末端有血迹,即考虑有气道黏膜损伤),生后72h内机械通气率,肺出血、早产儿视网膜病变(retinopathy of prematurity,ROP)、BPD、新生儿坏死性小肠结肠炎(neonatal necrotizing enterocolitis,NEC)发生情况。
1.4统计学方法

2结果
2.1两组患儿基本情况的比较
两组患儿的出生体重和胎龄及性别、宫内窘迫、剖宫产、产前足疗程激素使用、妊娠合并糖尿病分布差异均无统计学意义(P>0.05),见表1。

表1 两组NRDS患儿基本情况的比较结果Table 1 Comparison of general conditions of the neonates with NRDS between the two
2.2两组患儿临床疗效的比较
实验组的总有效率为93.3%,对照组总有效率87.9%,两组治疗总有效率均较高,两组比较差异无统计学意义(P>0.05),见表2。

表2 两组NRDS患儿临床疗效的比较结果[n(%)]Table 2 Comparison of clinical efficacy of the neonates with NRDS between the two groups [n(%)]
2.3两组给药过程中不良反应及并发症的比较
两组患儿在给药过程中经皮SpO2下降、生后72h内机械通气的发生率比较差异均无统计学意义(P>0.05);两组患儿肺出血、BPD、NEC、ROP并发症发生率比较差异均无统计学意义(P>0.05);实验组气道黏膜损伤发生率低于对照组,差异有统计学意义(P<0.05),见表3。
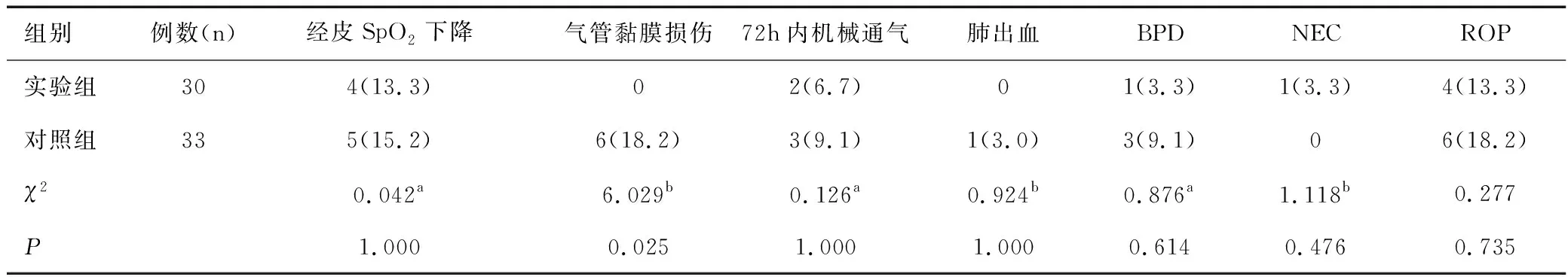
表3 两组NRDS患儿用药过程不良反应及并发症分布情况比较结果[n(%)]Table 3 Comparison of distributions of adverse reactions and complications during medication of the neonates with NRDS between the two groups [n(%)]
3讨论
NRDS是由于肺发育不成熟、PS缺乏所导致的一种严重的肺部疾病,临床表现为呼吸困难、呼吸衰竭等,多见于早产儿[7],是早产儿重要的致死性、致残性疾病。外源性PS可以降低NRDS患儿肺泡表面张力,提高免疫功能,对改善患儿结局预后有重要的临床意义,采取更优的无创方式治疗NRDS,对减少肺损伤的发生显得尤为重要。
3.1肺表面活性物质给药方式的进展
目前治疗NRDS的主要措施包括外源性PS气管内注入、CPAP和机械通气等,PS可以改善肺顺应性及氧合,但对PS最佳给药方法仍存在争议。INSURE技术是目前临床上使用成熟且较普及的一种PS给药方法。有研究证实,INSURE技术可以减少机械通气比例,降低BPD及呼吸机相关性肺损伤等发生率[8-10];但亦存在诸多不足,荣箫等[11]2018年研究显示部分用INSURE技术治疗的RDS患儿72h内需再次插管行机械通气;另外气管插管及高的肺膨胀压可导致气道黏膜损伤、心动过缓、SPO2下降、BPD,以及呼吸机相关肺损伤发生的风险。《2019欧洲呼吸窘迫综合征管理指南》指出,早期CPAP联合选择性PS替代治疗,是治疗有自主呼吸早产儿RDS的最佳治疗方案[2],可以提高早产儿尤其是极早早产儿的生存质量。为了最大程度减少NRDS患儿的气管及肺损伤,有研究表明,通过LISA或MIST方式,在CPAP下依靠患儿自主呼吸给予PS治疗是一种更为合理的方法[12]。大量研究显示,与INSURE技术给药相比,经胃管或经静脉留置针注入PS(LISA或MIST)技术可以降低机械通气率,减少BPD、气胸、NEC、严重脑室内出血等不良反应的发生率[3-6,13]。
3.2改良LISA技术的优势
目前LISA技术主要使用胃管或细的血管导管(多为静脉留置针)。但是胃管比较软,易弯折,需借助弯钳,临床操作较困难,难以推广;而静脉留置针套管偏硬,不需借助弯钳,易操作,但管芯无刻度,插入深度不精准。因此,本研究结合胃管和静脉留置针两者的特点,对LISA/MIST方法中的导管进行了改良,即注入PS的导管为胃管配合静脉留置针套管,质地偏硬,且套管上有刻度,易操作成功,且插入位置更精准。在持续CPAP供氧下,将胃管配合静脉留置针套管插入患儿气管内,依靠患儿自主呼吸,将PS注入气管内。PS注入过程中不需要借助弯钳,不需要复苏囊加压给氧。
3.3本研究结果分析
本研究显示,实验组和对照组治疗总有效率均较高,差异无统计学意义(P>0.05)。实验组无气道黏膜损伤病例,而对照组气道黏膜损伤发生率为18.2%,两组比较差异有统计学意义(P<0.05),这是由于胃管配合静脉留置针套管管径偏小,有一定的硬度,更易插管成功,且注入PS过程中不需复苏囊加压通气,与气道导管插管相比可减少气道黏膜损伤。卢维城等[14]研究显示,LISA组72h机械通气率、BPD发生率均低于INSURE组,而本研究显示两组患儿72h内机械通气率、BPD发生率差异均无统计学意义(P>0.05),考虑可能与其研究中使用的胃管为6F,管径更小,对气道损伤更小,以及与本研究病例数少有关。本研究显示,实验组无肺出血病例,虽与对照组比较差异无统计学意义(P>0.05),考虑可能与研究样本量少有关。本研究还显示,两组在给药过程中SpO2下降、NEC、ROP的发生率差异均无统计学意义(P>0.05),提示改良LISA技术未增加不良反应及并发症的发生。
综上所述,经胃管联合静脉留置针套管注入PS(改良LISA技术)治疗NRDS是安全有效的,对气道黏膜损伤小,未增加不良反应及并发症的发生率,值得临床推广。但本研究样本量较少,其研究结论有待扩大样本量进一步深入探讨。

