后肾腺瘤临床特点及MR影像学表现
石家源,许伟,袁静,白旭,康欢欢,崔梦秋,叶慧义,王海屹*
作者单位:1.中国人民解放军总医院第一医学中心放射诊断科,北京 100853;2.陕西省森林工业职工医院CT/MR 室,西安 710300;3.中国人民解放军总医院第一医学中心病理科,北京100853;4.中国人民解放军总医院第五医学中心放射诊断科,北京 100039
后肾腺瘤(metanephric adenoma)是一种较为罕见肾脏良性肿瘤[1],约占肾脏上皮来源肿瘤的0.2%[2],既往多以个案报道为主。肾脏肿瘤良恶性的术前鉴别诊断对手术方式及预后有重要影响,同时肾脏良性肿瘤,特别是小肾脏肿瘤(<4 cm)在某些临床条件下可采取主动监测的方法[3-5],而不必一定进行手术或侵入性干预,影像学检查,特别是MRI,在肾脏肿瘤的定性诊断方面具有重要价值[6-9],然而后肾腺瘤由于其发病率低,因此对其影像学表现尚未有明确的总结,多数在术前被误诊为肾脏恶性肿瘤而采取了有创治疗方法。笔者试图对该肿瘤的临床特点及MR 影像学表现进行系统的分析,期望帮助临床及影像医师掌握该疾病的特点,可能对该肿瘤做出精准的诊断,从而更加合理地指导临床决策,最终有益于患者。
1 材料与方法
1.1 一般资料
解放军总医院伦理委员会同意此项回顾性研究(研究时间 为2013 年1 月 至2019 年12 月) (批 准 文 号:伦 审 第S2021-098-01),免除签署知情同意书。入组标准为:(1)肾脏肿瘤手术切除后标本病理为后肾腺瘤;(2)患者在本院行完整肾脏磁共振检查。排除标准为图像质量不佳,不能满足主观分析及客观测量。1 名病理科医师在解放军总医院病理库内以“后肾腺瘤”或“后肾性腺瘤”进行检索。随后由1 名放射科医师在本院PACS系统内进行检索具有肾脏MRI检查的患者并采集患者临床信息,包括性别,年龄,临床症状,手术方式等。
1.2 影像检查方法
1.2.1 MR设备及患者准备
患者磁共振扫描在GE Discovery MR 750 3.0 T,GE Signa HDxT 3.0 T,GE Signa HDxT 1.5%,联影uMR 560 1.5 T,飞利浦Multiva 1.5 T MR扫描仪上进行,采用8通道相控阵线圈。检查时采取仰卧位,脚先进。检查前禁食4 h,禁饮2 h,MR扫描前称量体质量,除去体外所有铁磁性物质,确认无MR 检查禁忌证,所有患者检查前接受呼气末屏气及呼吸幅度一致性训练。
1.2.2 扫描主要序列及参数
T2WI:T2WI 采用呼吸触发脂肪抑制FSE 序列(轴位、冠状位);扫描参数:TR 2000~6000 ms,TE 80~104 ms,回波链长(ETL) 8~16,矩阵320×224,层厚5~6 mm,层间距0.5~0.6 mm,视野(FOV) 36 cm×36 cm~40 cm×40 cm。DWI:单次激发自旋回波平面成像技术(SS-EPI)(轴位);扫描参数:TR 3000 ms,TE 100 ms,矩阵128×128,层厚5~6 mm,层间距0.5 mm,FOV 36 cm×36 cm~40 cm×40 cm,带宽250 MHz,b 值:0,800 s/mm2,同时自动生成ADC 图。T1WI (预扫):采用肝脏三维容积快速扫描(LAVA)技术(轴位)。扫描参数:TR 4.1 ms,TE min full,翻转角12°,矩阵320×224,层厚5 mm,FOV 36 cm×36 cm~40 cm×40 cm,带宽166.67 MHz;动态增强扫描:采用肝脏三维容积快速扫描(LAVA)技术(轴位)。扫描参数:TR 4.1 ms,TE minimum,翻转角12°,矩阵320×224,层厚5 mm,FOV 36 cm×36 cm~40 cm×40 cm,带宽166.67 MHz,于对比剂注射后35 s、55 s、90 s、4~6 min,采集延迟期。扫描范围需覆盖全部肾脏。对比剂(钆贝葡胺或钆喷酸葡胺)剂量0.1 mmol/kg,以2 mL/s 的速率经由高压注射器注入静脉,随后以20 mL生理盐水以相同速率冲管。
1.3 图像分析
所获得的图像由2名分别具有12年和15年MRI诊断经验的放射科医师共同阅片,取得一致意见,作为最终结果进行后续分析。
主要评估的指标包括病灶最大径、所在位置(左肾、右肾)、病变边界(清晰、不清晰)、病变与肾脏关系:外生(肿瘤中心位于肾轮廓外)、部分外生(肿瘤中心位于肾轮廓内)、内生[与肾窦关系(毗邻与否)]、劈裂征或成角征[外生性肿瘤与肾实质交界面呈锥体形状,尖端位于肾实质内(存在或不存在)]、假包膜[T2 加权图像上肿瘤周围低信号环(完整存在、不完整、不存在)],囊变坏死[T2加权上高信号,增强扫描各期未见强化(存在或不存在)]、出血(存在或不存在)、脂质(化学位移成像中反相位图像信号减低)和脂肪(同相位为高信号,T1 预扫图像高信号消失),T2WI、DWI、ADC、预扫T1WI 信号特点(高、等、低、均匀、不均匀)。动态增强扫描各时相病灶的强化程度(高、等、低-信号强度与肾皮质比较)以及强化趋势(快进快出或进行性强化)。
1.4 病理学分析
所有病灶的病理切片由1 名高年资(副主任医师)病理科医师进行复习阅片,参考2016 版WHO 男性泌尿及生殖系统肿瘤病理[1]确认病理结果。
2 结果
2.1 患者临床信息
11 例符合入组及排除标准的后肾腺瘤患者纳入研究,其中男性3 例,女性8 例,年龄26~66 (38.5±12.3)岁;男性年龄30~46 (36.7±8.3)岁,女性年龄26~66 (39.1±14.0)岁。所有病灶均为单发。11 例患者中2 例具有红细胞增多症,10 例患者为查体发现,1 例因血尿查因发现。11 例后肾腺瘤患者均采取手术治疗,其中行肾部分切除术者10 例,行根治性肾切除术者1 例,所有病例术前和术后均未采取放疗或化疗。所有患者无远处转移及复发。所有患者详细临床信息见表1。
2.2 后肾腺瘤MRI特点(图1,2)
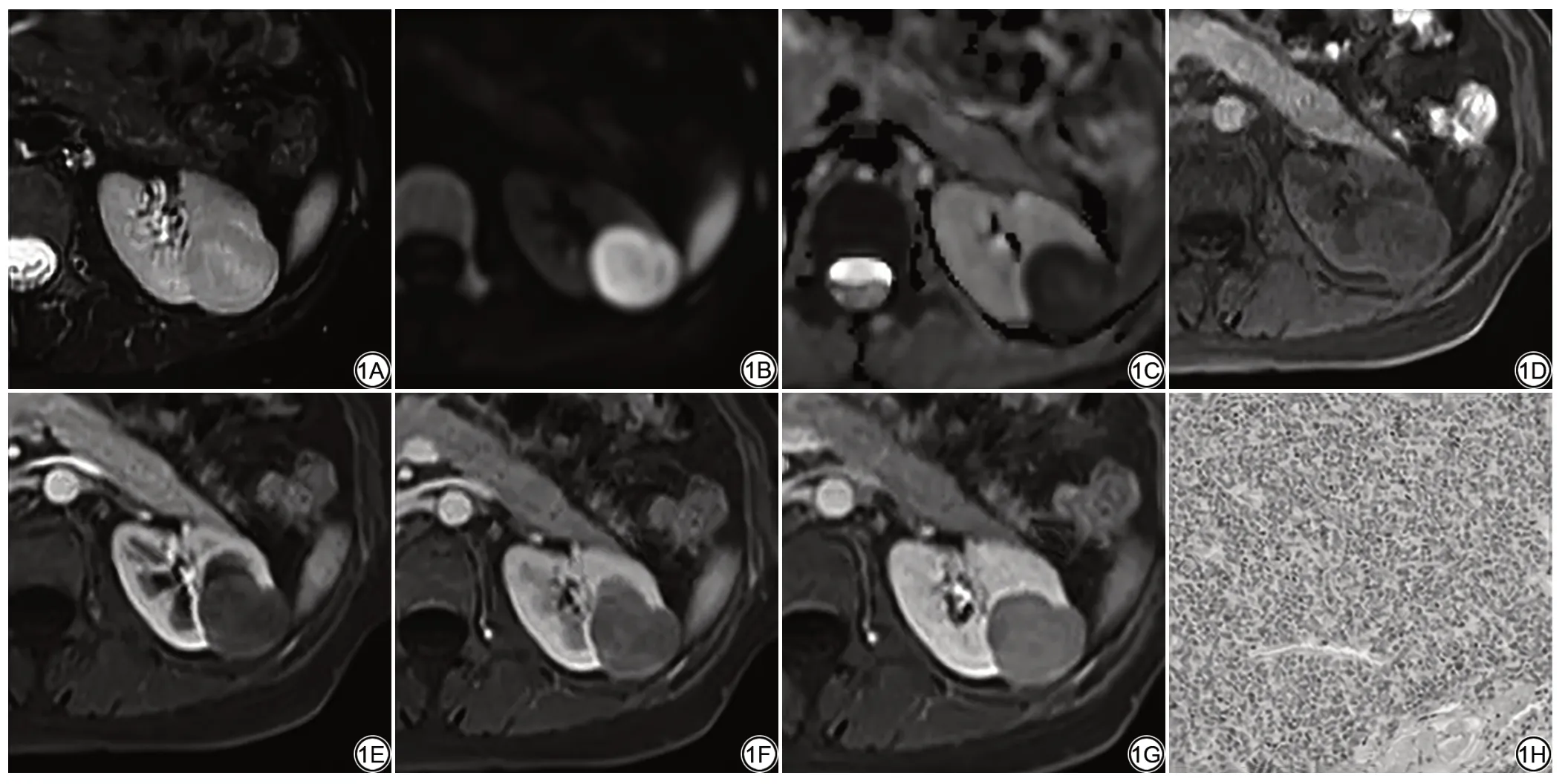
图1 女,35岁,左肾中部后肾腺瘤。横轴面T2加权图像(A)见病变边缘呈低信号,中心大片高信号,病灶周围无假包膜征象,DWI(B)呈边缘高信号,中心低信号,ADC 图(C)病变边缘呈低信号,中心高信号。预扫T1 加权图像(D)呈等、稍低信号,动态增强扫描皮髓质期(E)轻度强化,信号强度明显低于肾皮质,实质期(F)及延迟期(G)病灶进行性强化,但仍均低于肾皮质信号强度。病理光镜图片(H)显示肿瘤细胞大小较一致、圆形,肿瘤边缘瘤细胞排列密集,并与周围肾组织直接接触(HE×200)
11例后肾腺瘤最大径为1.5~6.8 (3.7±1.7)cm,具体每个病变最大径情况见表1。11 例后肾腺瘤位于右肾6 例,左肾5 例,5 例为圆形,4 例为卵圆形,2 例为分叶状,11 例病灶在T2WI 上 边 界 清 晰(100%),1 例 外 生(9.1%),6 例 部 分 外 生(54.5%),4 例内生(36.4%),7 例病灶内缘毗邻肾窦(63.6%),11 例病灶均为未显示劈裂征或成角征,T2WI 上具有完整假包膜征象的为2 例(18.2%),不完整假包膜为4 例(36.4%),5 例(45.4%)未显示假包膜征象;8 例病灶显示囊变坏死(72.7%),2 例(18.2%)病灶显示出血,所有病灶均无脂质及脂肪显示。T2WI 上2 例(18.2%)为稍高信号,3 例(27.3%)为等信号,6 例(54.5%)为稍低信号,11例病灶中,3例信号较均匀,8例信号不均匀,DWI 上11 例(100%)均为高信号,其中8 例(72.7%)为边缘高信号或环形高信号,3 例(27.3%)为均匀高信号,ADC 图9 例(81.8%)为边缘低信号或环形低信号,2 例(18.2%)为均匀低信号,预扫T1 图像上9 例(81.8%)为低信号,2 例为等信号(18.2%)。增强扫描11例病灶各时相信号强度均低于肾皮质,以皮髓质期对比最为明显,所有11 例病灶强化趋势均为进行性强化。
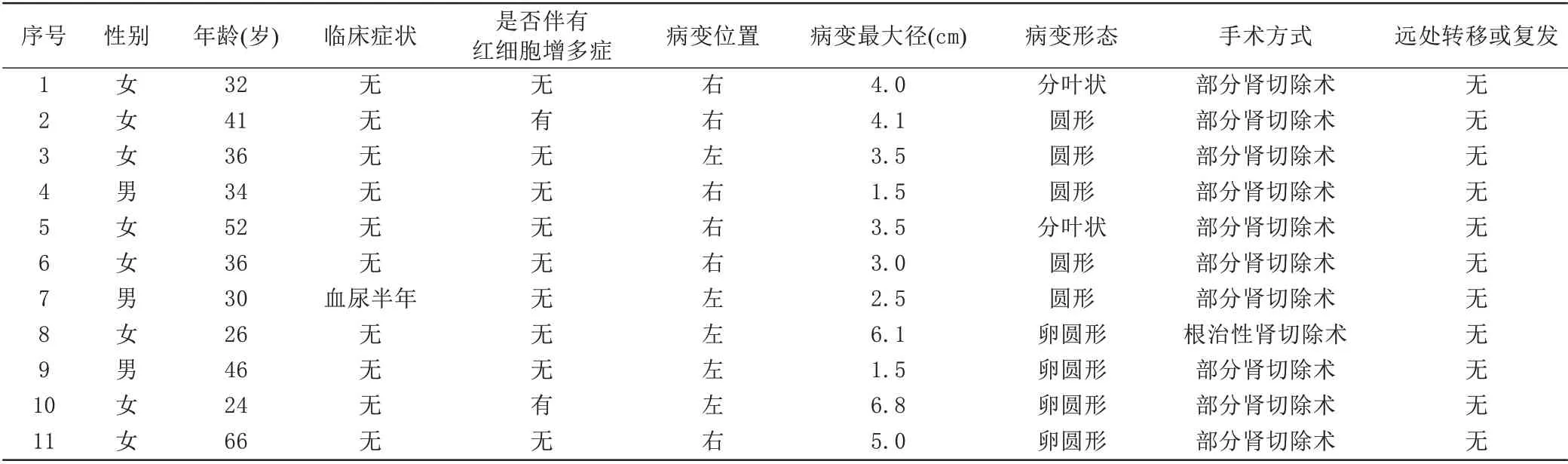
表1 后肾腺瘤患者临床信息
2.3 后肾腺瘤病理特点
大体检查:肿瘤呈结节状,与周围组织分界尚清晰,2例可见相对清晰的包膜,其余病例包膜不明显。切面呈灰白、淡黄色,质地中等,偶见灶状出血;2 例可见囊腔样结构,其余均为实性。显微镜下检查:肿瘤由大小较一致的小细胞构成,细胞核呈圆形。靠近包膜的肿瘤细胞呈密集的小腺泡样排列,低倍镜下见该区域细胞密集、类似实片状排列。接近肿瘤中心的区域,肿瘤细胞呈小管状、“肾小球”样、或乳头状排列,相对稀疏;且间质相对丰富,部分病例间质疏松、水肿,部分胶原纤维增生、硬化,个别病例甚至出现粗大的硬化的纤维分隔。免疫组化CD34 染色提示个别病例血管密度呈现“肿瘤周边高,中央低”的分布特点,但部分病例血管密度无明显差异。
3 讨论
3.1 临床特点分析
本组后肾腺瘤的发病年龄为(38.5±12.3)岁,与既往文献报道一致[10],男性年龄[(36.7±8.3)岁]与女性年龄[(39.1±14.0)岁]相似,男性与女性比例为1∶3.75,与既往文献相似[11]。本研究中,后肾腺瘤患者无明确相关临床症状,大部分为体检发现,极少数因为其他临床症状而发现,同时本组病例中,有两例患者具有红细胞增多症表现,与部分既往文献一致[12]。同时后肾腺瘤虽然有恶性报道,但本组病例中并无一例表现恶性征象(淋巴结转移或远处转移)。此外,尽管文献中曾有多发病例的报道,而本组病例中所有病灶均为单侧单发。
3.2 影像征象分析
本研究发现后肾腺瘤在T2WI 上表现为与肾实质有清晰边界的病灶,信号以等、低为主,且欠均匀为多数情况。大部分病灶无假包膜或不完整假包膜征象,由于假包膜提示肾脏恶性肿瘤,特别是肾癌的价值较高[13-14],因此后肾腺瘤的这一特点也符合良性病变的特征,同时病理也证实,后肾腺瘤细胞与肾实质细胞直接接壤。同时本研究发现后肾腺瘤大部分(7/11)均为外生表现,后肾腺瘤11 例中有7 例病灶内缘毗邻肾窦,这一现象之前并未有文献进行报道。11 例病灶中有8 例出现囊变坏死,由于影像上囊变和坏死并不能截然分开,因此本研究将其放在一起进行分析,说明后肾腺瘤可出现囊性坏死,因此,通过囊变坏死可能无法与肾脏恶性肿瘤进行鉴别。另外11 例病灶中仅2 例显示出血征象,因此可说明该病灶并不容易发生出血,即使有可能是微量,不容易在影像上得以表现。此外,11例病灶中均未发现脂质脂肪的存在。
磁共振扩散加权成像在肾脏肿瘤的定性诊断方面也具有一定的价值[15],但目前后肾腺瘤的DWI 特征尚未有系统的描述和分析。既往文献提及后肾腺瘤在DWI 上表现为[16]扩散受限,ADC 值较低[12,17],的确在本研究中发现后肾腺瘤在DWI上均表现为高信号,主要有两种表现,分为环形高信号,均匀高信号,而ADC 图上则相应的为环形低信号,均匀低信号,特别是有1 例病灶在DWI 上表现为较均匀高信号,而在ADC 图上实为环形低信号。这种肿瘤边缘高信号或环形高信号,经与病理结果对照分析发现,后肾腺瘤病灶在肿瘤周边细胞排列密集,而近中心则肿瘤细胞稀疏排列所致,部分尚可见不规则裂隙。尽管本研究中后肾腺瘤DWI 环形高信号出现率很高,但是否能作为后肾腺瘤与肾癌的鉴别要点,尚需进一步的探讨。
增强扫描的特点,在既往文献中已多次提及,认为后肾腺瘤是少血供病灶[12,17],在MR 图像上呈现进行性强化[12],本研究结果显示,多数后肾腺瘤在皮髓质期为少血供病灶,病灶信号强度明显低于肾皮质,在实质期及延迟期,所有病灶与肾皮质相比依然均为低信号。 与既往文献不同的是,既往文献中曾报告伴显著囊变的后肾腺瘤[18]或者将后肾腺瘤分为实性肿块型和大囊小结节型[16]两种表现进行分析,本研究中11 例并未有大囊小结节型的影像特点,由于既往文献的总结病例样本量仅为6 例,这可能说明大囊小结节型的表现可能为少见表现。
3.3 鉴别诊断
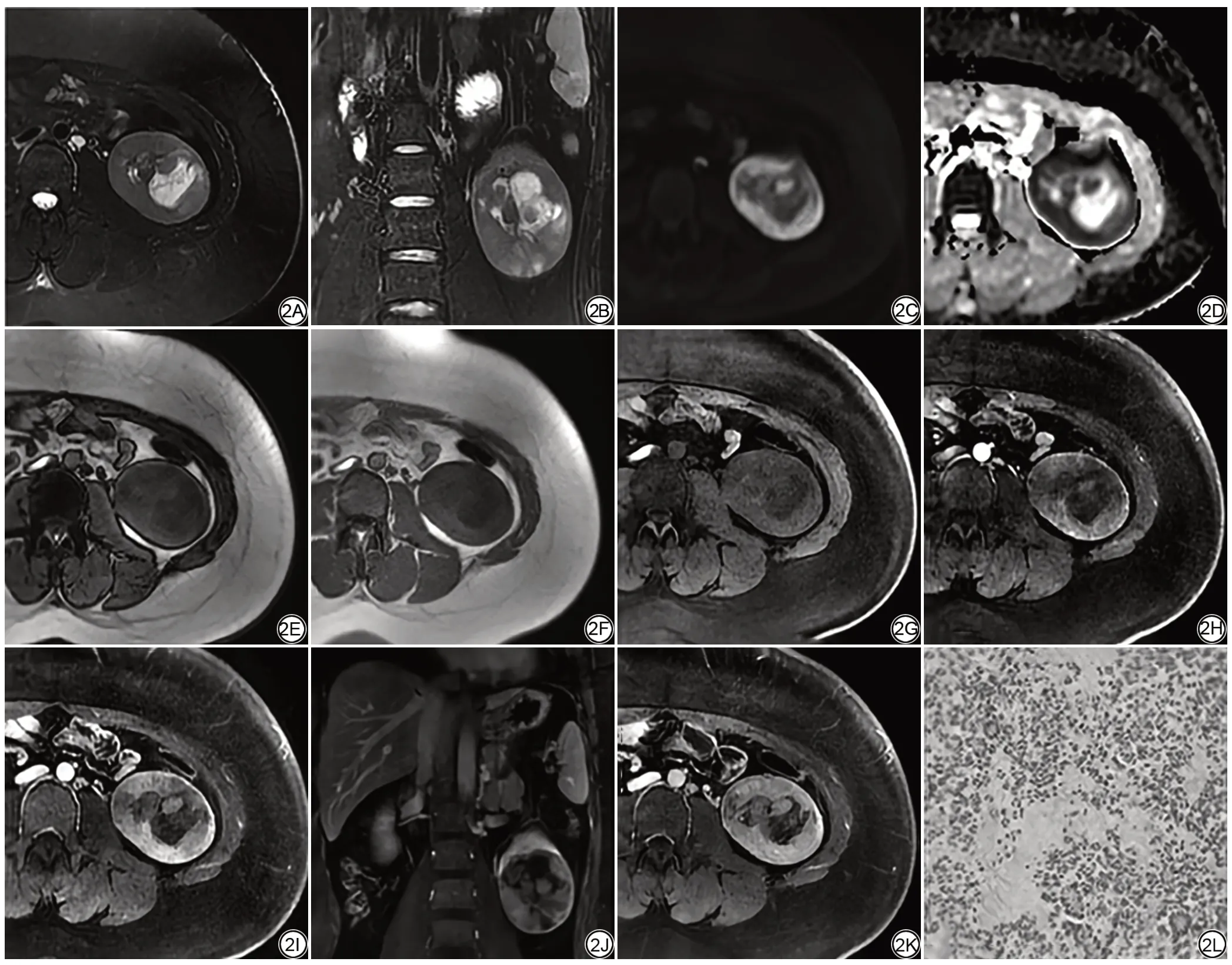
图2 女性,23岁,左肾中下部后肾腺瘤。横轴位T2加权图像(A)呈稍低信号,中心呈稍高信号,冠状位T2加权图像(B)病灶周围无假包膜征象,DWI(C)呈高信号,边缘信号更高,ADC图(D)低信号,边缘信号更低,反相位图像(E)与同相位图像(F)相比,信号未见减低。预扫T1加权图像(G)呈等、稍低信号,动态增强扫描皮髓质期(H)轻度强化,信号强度明显低于肾皮质,实质期(I),冠状位增强图像(J)及延迟期(K)病灶进行性强化,但仍均低于肾皮质信号强度,中心见始终无强化区。病理光镜图片(L)肿瘤靠近中心的区域瘤细胞呈小管状、散在分布,瘤细胞间见粉染均质物(HE×200)
由于病理学上,后肾腺瘤容易和乳头状肾癌相混淆[19-20],因此影像诊断主要需要与乳头状肾癌进行鉴别,既往文献报告在CT 上两者可以相似[21],均可以表现为软组织密度,CT 平扫呈等或稍高密度,增强扫描病灶边界清晰,实性成分呈延迟性轻中度强化,强化程度低于正常肾皮质,因此难以鉴别,病理上乳头状肾癌往往具有假包膜,而后肾腺瘤肿瘤细胞与肾实质直接接壤,无明显假包膜,不过由于CT 对肿瘤假包膜征象显示敏感性较低,因此CT 对两者鉴别价值不大,因此本研究总结分析的MRI 影像特点可为鉴别诊断提供更多的信息。本研究发现后肾腺瘤T2WI 多数为等低信号,周围无假包膜或不完整,DWI扩散受限,多数呈现为环形高信号,增强扫描少血供。乳头状肾癌虽然也多数为少血供,但其主要表现[22]为在T2WI多数为低信号或混杂信号,常表现具有完整假包膜,Ⅰ型乳头状肾癌往往信号较为均匀,DWI扩散受限以均匀高信号为主,而Ⅱ型乳头状肾癌侵袭性更强,出血更常见,信号不均匀,DWI 以不均匀或结节样高信号为主,这些特点有助于两者的鉴别。
3.4 局限性
本研究为回顾性研究,且样本量较小,尽管本组后肾腺瘤样本量在目前国内外报道中相对较大,但对于完整总结该疾病所有影像特征,尚不充分,还需进一步积累。另外,由于扫描时采用的机器型号有多种,参数亦不完全统一,可能会对结果造成影响。
综上所述,后肾腺瘤中青年女性好发,多无临床症状,少数有红细胞增多症,主要MR 影像学特点为病灶外生为主,内缘毗邻肾窦,T2WI 等低信号,无假包膜或假包膜不完整,DWI环形扩散受限,囊变坏死可见,出血少见,无脂质脂肪,轻度进行性强化。上述临床特点及MR 影像特点有助于临床医师和影像医师对后肾腺瘤的精确诊断。
作者利益冲突声明:全体作者均声明无利益冲突。

