核心肌群训练在退行性腰椎滑脱病人脊柱内镜减压术后快速康复中的临床疗效观察*
荣雪芹 罗启鹏 邹海涛 郑庆玲 赵利涛 林芳轲 刘洪升 马云龙
(1 三亚中心医院(海南省第三人民医院)疼痛脊柱微创中心,三亚 572000;2 北京大学第三医院疼痛医学中心,北京 100191)
退行性腰椎滑脱是导致腰腿痛常见的原因之一,尤其是在老年女性中发病高,并随着年龄增加发病率增加,常伴有椎间盘退变、黄韧带肥厚或屈曲、关节突关节增生肥厚、骨赘生成等退行性改变,因而退行性腰椎滑脱可进一步加重椎管或椎间孔的狭窄,常表现为慢性腰痛和受累神经对应下肢的根性疼痛,目前其治疗方式包括保守治疗、介入治疗、微创手术以及开放手术[1]。对于存在持续腰腿痛、保守治疗无效、神经受累的体征和影像学证据支持,并严重影响日常生活的病人,均应积极手术治疗。但开放手术治疗创伤大、出血多、恢复慢、病人一般状态要求高。近年来脊柱内镜减压术在退行性腰椎滑脱病人中的应用日益广泛,并取得较好的临床疗效[2~4],而且核心肌群训练在维持脊柱稳定性和减轻脊柱源性疼痛中发挥着一定的作用,也逐渐被人们所认可[5~8]。虽然术后的康复训练在脊柱内镜手术后病人的恢复中起到十分重要的作用,但在临床上仍然存在以下问题:慢性腰腿痛术后病人对传统的康复训练(小燕飞、五点支撑)的医嘱依从性不高和部分医师对核心肌群训练认可度不够。其原因是多方面的,其中缺乏适合老年人的操作简单、切实可行的训练方法以及缺乏相关的研究证据支持是其重要的原因。因此,十分有必要探索出一种新的适合于老年人的术后康复训练方法。我科前期研究表明提倡的核心肌群训练方法在老年腰椎管狭窄病人术后康复中取得很好的临床疗效[9],那么针对退行性腰椎滑脱术后病人,该训练方法是否同样安全有效,目前国内外仍缺乏相关报道。因此,本研究的目的是观察核心肌群训练在退行性腰椎滑脱病人脊柱内镜减压术后快速康复中的临床疗效,将一种简单可行的适合于老年人的核心肌群训练方法应用到退行性腰椎滑脱病人的术后康复中,以加快病人的康复。以期通过本研究能为核心肌群训练方法在退行性腰椎滑脱病人中的应用提供依据。
方 法
1. 一般资料
本研究经海南省第三人民医院医学伦理委员会批准(LLKY210109)。通过病案检索方式,回顾性收集所有2018 年4 月至2020 年4 月于我院疼痛脊柱微创中心住院,主要诊断为“腰椎滑脱”,行脊柱内镜下神经根减压治疗的稳定型腰椎滑脱,并符合纳入标准病人的临床资料。
纳入标准:保守治疗超过3 个月无效或效果不佳;有神经根性疼痛症状;日常沟通无障碍;CT或MRI 提示腰椎滑脱,且椎间孔狭窄。
排除标准:有重度焦虑、抑郁情绪或严重认知障碍;既往腰椎手术史;合并严重的腰椎间盘突出、椎管狭窄、马尾神经明显受压等具有开放手术指征。
收集病人一般临床资料,包括性别、年龄、体重、病程、滑脱Meyerding 分级、滑脱节段以及术中和术后并发症。观察组为术后严格执行核心肌群训练医嘱的病人20 例,对照组为术后核心肌群训练医嘱依从性差的病人18 例。一名本科室的主治医师通过门诊、电话或微信途径对病人术后居家核心肌群训练医嘱的依从性进行随访。能严格执行核心肌群训练医嘱每周3 天及以上,且在随访时能很好地复述训练动作要领的病人纳入观察组(部分病人提供了训练视频,并通过微信发给随访医师,供评估用)。
2. 方法
(1)脊柱内镜下神经根减压术:病人取侧卧位,腰下垫枕,躯干后正中线与床面平行,根据“双平面法”确定基本穿刺线,随后根据C 形臂透视在基本穿刺线上定位相应责任节段的穿刺点。麻醉方式为局部浸润麻醉,麻醉药物配比为2%利多卡因溶液 15 ml、0.9% 生理盐水20 ml、盐酸罗哌卡因注射液1 支(100 mg/10 ml)。常规消毒铺巾,穿刺点逐层浸润麻醉,穿刺针在C 形臂透视下穿刺至患侧上关节突腹侧,取出针芯置入导丝,沿着导丝向关节突方向插入逐级扩张器以扩开软组织,沿导丝插入带黄色标记导杆,顺导杆插入偏心调节器及8.5 mm偏心半齿套筒,用锤子敲击套筒手柄,使套筒牢牢卡于关节突上,后取出偏心调节器置入镜下环锯,连接内镜光源和摄像机,打开光源,调节白平衡,将内镜放入工作套管,调节合适的水流量,使用等离子刀头消融局部软组织后可见硬性关节突骨质,镜下顺时针缓慢旋转环锯,当镜下见骨质随环锯旋转方向一起旋转时说明已环除完成,达到扩大椎间孔并行侧隐窝减压的目的。随后取出环锯,环锯内可见环除的部分关节突骨质,再次插入导杆拔出套筒,沿导杆插入7.5 mm 普通工作套筒,将套筒置入椎管内清除增厚的黄韧带,于硬膜前间隙直视下取出突出髓核,从头至尾探查行走神经根无受压,水压变动时神经根搏动良好,射频等离子刀头止血,取出脊柱内镜及工作通道,缝合切口。术后卧床6 h 后,带腰围下地行走。
(2)核心肌群训练:术后核心肌群训练是一项病人术后居家进行的康复方法,其包括呼吸训练、骨盆稳定训练、腹肌训练,具体训练步骤参考我科既往研究[9]:①呼吸训练:其中病人自我训练法:老年病人术后2 h 即可启动呼吸训练,可以在仰卧位、侧卧位下进行。每组5~10 次,每次持续时间大于3 s。病人仰卧位,在吸气时最大限度鼓起腹部,在呼气时将自己的肚脐最大限度缩向脊柱,并持续5 s 左右,每组5~10 次,每次持续时间大于3 s。他人辅助下的呼吸训练法:在吸气时他人给予腹部不同部位一定的压力,同时嘱咐病人最大限度鼓起腹部,并维持一定的时间;② 骨盆稳定训练:可以对骨盆侧方和前方的稳定系统分别进行训练,术后4~6 h 即可启动。维持骨盆侧方稳定训练法:病人侧卧位,抬起一侧下肢,屈髋屈膝,并使踝关节、膝关节、髋关节三点一线和脊柱长轴平行,模仿侧卧位下迈步动作,每次维持5~10 s,每组10 次,每日2 组。维持骨盆前方稳定训练法:仰卧位屈膝屈髋分别为90°角,收缩腹部,每次维持5~10 s,每组10 次,每日2 组;③ 腹肌训练:初步评估骨盆稳定训练有效后再开始腹直肌训练,大约在术后3~5 天施行。预备姿势:仰卧位屈膝屈髋90°;并拢双膝,平静呼吸2 次。在吸气末开始呼气时向前蹬出并拢的双足,双下肢和床面形成夹角约为40°~60°;每次维持时间5~10 s,每组10 次,每日2 组。进阶训练:根据个体情况可以延长时间和增加训练次数,双下肢和床面形成夹角约为30°~40°;每次维持时间10~15 s,每组10 次,每日2 组。出院前主治医师对病人进行核心肌群训练的指导,确保病人能正确地完成核心肌群训练,建议病人出院后长期执行,至少坚持6 个月至1 年。
3.观察指标
采用数字模拟评分法(numeric rating scale, NRS)记录病人手术前以及手术后1 周、1 月、3 月及6月的疼痛程度,用0~10 的数字表示“无痛”到“最痛”的疼痛程度,0 为无痛,10 为无法忍受的剧烈疼痛,数字越大表示疼痛程度越重。采用Oswestry 功能障碍指数 (Oswestry disability idex,ODI) 评估病人手术前以及手术后1 周、1 月、3 月以及6 月的功能障碍程度,分数越高代表功能障碍程度越重。
4. 统计学分析
所有原始数据用Excel 进行数据录入和管理,使用SPSS 24.0 进行统计分析,计量资料(如年龄、体重、滑脱分级、NRS 评分、ODI 评分)满足正态分布用均数±标准差(±SD)表示,否则采用中位数(下四分位数,上四分位数)表示,计数资料(如性别、滑脱节段)用n(%)表示。两组间计量资料比较,如果数据满足正态分布,使用两组间独立样本t检验,若数据不满足正态分布,使用非参数检验(U检验)。两组间计数资料比较使用卡方检验。不同时间点的NRS 和ODI 评分组内比较采用配对t检验,并进行两两比较。P< 0.05 为差异具有统计学意义。
结 果
1. 一般资料比较
共38 例符合标准的病人纳入研究,所有病人均成功进行脊柱内镜下神经根减压术,均完成至少6 个月的术后随访,术中及术后随访期内无感染、神经损伤等严重并发症发生,两组病人的一般情况比较差异均无统计学意义(见表1)。
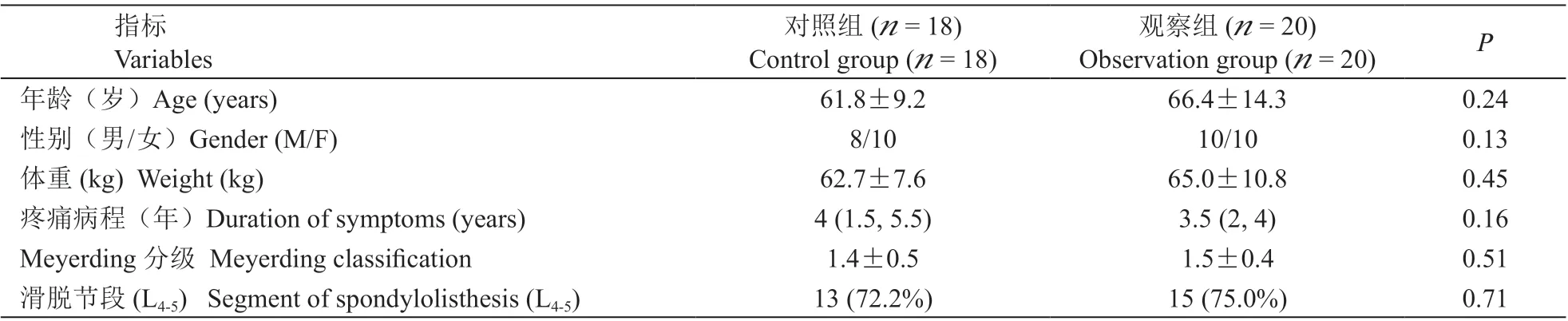
表1 病人一般资料Table 1 Demographic data of patients
2. 两组病人术后NRS 和ODI 评分比较
两组术后1 周、1 月、3 月、6 月NRS 评分均明显低于术前(P< 0.05);与术后1 周相比,观察组病人术后1 月、3 月、6 月NRS 评分显著下降(P<0.05),而对照组病人术后1 月、3 月、6 月NRS 评分未显著下降(P> 0.05);与术后1 月、3 月相比,观察组病人术后6 月NRS 评分仍显著下降,且差异具有统计学意义,而对照组病人术后6 月NRS 评分下降差异无统计学意义。
与术前ODI评分相比,两组术后1周、1月、3月、6 月ODI 评分均显著下降(P< 0.05),与术后1 周相比,两组病人术后1 月、3 月、6 月ODI 评分显著下降(P< 0.05)。与术后1 月、3 月相比,观察组病人术后6 月ODI 评分显著下降,且差异具有统计学意义,而对照组病人术后6 月ODI 评分下降差异无统计学意义。
与对照组相比,观察组病人NRS 和ODI 评分在术前、术后1 周两时间点相比无统计学差异,术后1 月、3 月、6 月观察组病人NRS 和ODI 评分较对照组明显降低,差异具有统计学意义(P< 0.05),此外两组间NRS 和ODI 评分差异在术后3 月、6月逐渐增加,说明核心肌群训练坚持时间的延长,对术后康复的效果更明显。两组各时间点NRS 和ODI 评分随访情况见表2。
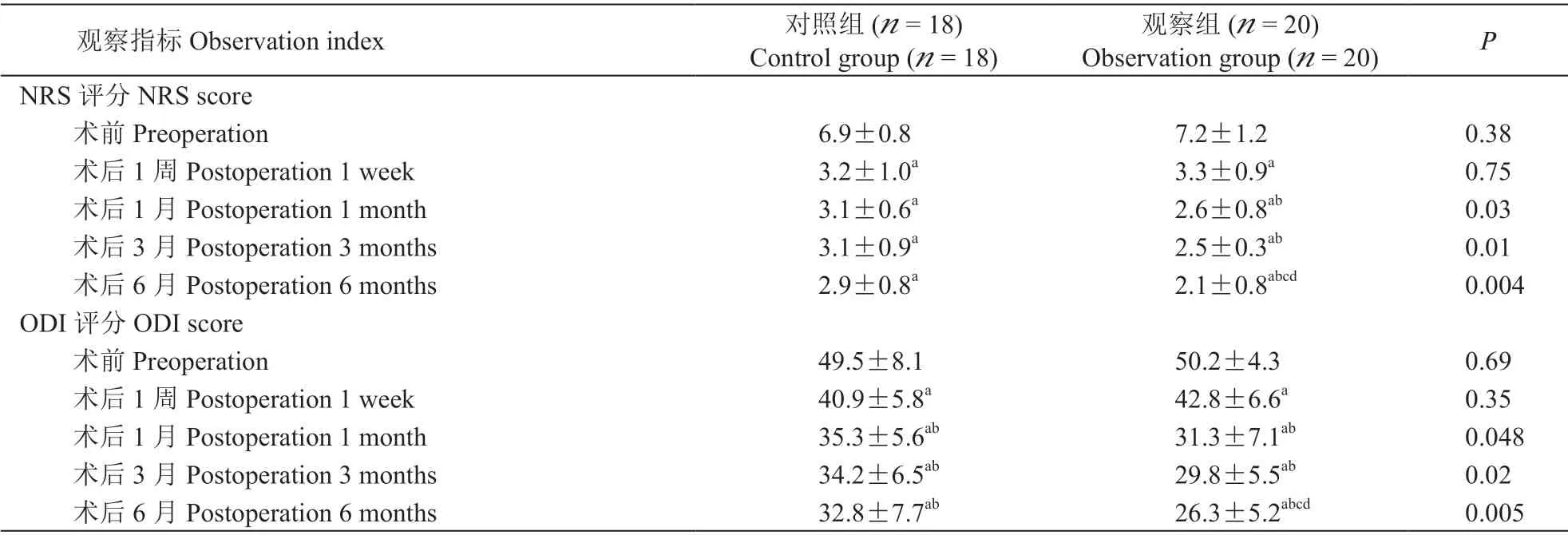
表2 各时间点NRS 和ODI 评分比较Table 2 Comparison of NRS score and ODI score at different time
讨 论
退行性腰椎滑脱是老年人慢性腰腿痛的重要原因,严重地影响老年人功能状态和日常生活质量,同时给个体和社会带来巨大负担。随着我国逐渐进入老年社会,老年人口不断增加,老年人退行性腰椎滑脱的数量仍将进一步增加,因此退行性腰椎滑脱是老年人需要面对的常见疾病。保守治疗包括药物治疗、理疗、硬膜外激素注射以及康复锻炼等,多数病人可通过保守治疗能获得较好的疗效。而对于保守治疗无效并存在明显神经受累表现的病人,建议手术治疗,手术治疗的目的是对受累神经进行充分的松解,手术方式包括开放手术和微创手术下的神经减压术,但是由于开放手术风险大、恢复慢,而且近年来越来越多研究表明绝大多数稳定型退行性腰椎滑脱病人只行脊柱内镜减压术,不行融合固定手术,这种处理并不影响病人术后脊柱的稳定性[10],且取得了较好的临床疗效,甚至对于部分退行性腰椎滑脱病人来说,脊柱内镜减压术比开放手术下减压融合术的效果更好[11~13]。本研究结果显示脊柱内镜减压术在稳定型退行性腰椎滑脱病人中临床疗效佳,但退行性腰椎滑脱病人如何选择手术方式,目前仍存在争议[14],仍需要进一步研究确定。
脊柱手术术后的康复可分为术后早中期(1~3月)和骨愈合后晚期(3~6 月)。竖脊肌(多裂肌)、横膈膜、腹肌和骨盆底肌群都是维持腰椎生理曲度的主要肌群。也有学者将脊柱的肌肉分为局部性稳定肌群和整体性稳定肌群,其中局部性稳定肌群包括背固有肌内侧群(多裂肌等)、腹横肌、腹内斜肌、骨盆底肌群和横膈膜,而整体性稳定肌群包括背固有肌外侧肌群(腰方肌等)、腹直肌、腹外斜肌,这些肌群在维持脊柱稳定和运动中起重要的作用,且兼顾整体和局部性稳定肌群的训练对维持脊柱稳定具有协同效应,因此脊柱手术后应该尽早积极的进行肌肉训练[15],从而尽快恢复肌肉功能,并维持老年人脊柱的稳定性[16]。
促进通道内椎间孔韧带等软组织愈合、骨愈合和预防脊柱稳定性下降在脊柱内镜手术后的康复中十分重要,故退变性腰椎滑脱病人术后应该选择不会引起大幅度脊柱动作的姿势体位和训练方法,正如本中心既往采用的术后核心肌群训练方法[9],该方法被证明能很好地加快脊柱内镜手术后病人的康复。此外,由于受到高龄、退行性腰椎滑脱、多合并症、肥胖等因素的影响,腰椎生理曲度容易减少或消失,从而使脊柱的稳定度降低,故在退行性腰椎滑脱病人中强化脊柱稳定性的肌力训练就显得十分的重要。
椎间孔入路内镜下脊柱微创治疗具有对腰椎骨性结构影响较小、可以充分松解粘连神经的特点,因而愈来愈得到大家的青睐。退变性腰椎滑脱病人的脊柱内镜手术入路一般为腰方肌间隙入路,术后腰方肌等侧方肌群常处于无力状态,因此病人术后侧方肌群训练执行困难较大。此外,由于老龄、体位、个体综合条件的限制,在术后早中期,老龄病人术后脊柱后方肌群(多裂肌等)训练也不容易施行,故推荐病人先行腹横肌、腹内斜肌、横膈膜、腹直肌和腹外斜肌的训练,此训练由于训练时病人无疼痛,在临床上容易被病人所接受。综合以上观点,本研究所提倡的核心肌群训练方法不仅不影响腰椎滑脱术后腰椎的稳定性,而且病人能够轻易的坚持训练并能加快其术后康复,在临床上取得了很好的疗效。
本研究结果显示,脊柱内镜减压术能显著的缓解退行性腰椎滑脱病人的疼痛程度以及改善功能状态,两组病人NRS 和ODI 评分差异在治疗后6 月时最显著,说明坚持术后核心肌群训练能加快病人的康复,并且随着核心肌群训练时间的延长,病人从中获益更明显,因此本研究为退行性腰椎滑脱病人术后开展术后康复训练提供一定的理论依据,同时也为后续相关的研究提供参考。
该研究是一项回顾性观察性队列研究,存在一定的局限性。首先,由于回顾性研究本身的局限性,随访的结局指标可能存在偏倚,后期可进行前瞻性、随机对照研究以进一步验证核心肌群训练的作用,并可进一步延长随访时间,探讨其远期疗效。其次,未来的研究可通过进一步的摸索适合不同人群的新的肌群训练方法,从而进一步改善退行性腰椎滑脱病人的预后。最后该研究样本量相对较少,后期可继续纳入该类病人,并进一步进行随访观察。
综上所述,核心肌群训练可加快退行性腰椎滑脱病人脊柱内镜减压术后的康复,并且随着术后居家核心肌群训练时间的延长,该训练对术后康复的效果更显著。

