头颈部放疗中头枕质控的意义及方法探讨
杨 涛,金晓峰,胡 强,芦 文,黄绪群,胡 柳
(1.鄂东医疗集团黄石市中心医院,湖北理工学院附属医院放疗中心,湖北黄石435000;2.鄂东医疗集团黄石市中心医院,湖北理工学院附属医院胸部肿瘤内科,湖北黄石435000;3.湖北省肿瘤医院放疗科,武汉430079)
0 引言
如何保证放疗的精确性,是提高放疗质量的重中之重。通过从患者体位固定、模拟定位、放疗计划制订、复位及治疗等方面制订质量控制标准,并严格执行,能够有效地降低系统误差,提高放疗精度。在头颈部放疗时,头枕是患者颈部的重要支撑工具,其在经过长期使用后是否会发生形变从而导致摆位误差,这一点常被忽略。本研究采用CT扫描结合融合配准方式对同一型号的患者放疗用头枕(长期受到高辐照)和CT模拟定位头枕进行检测,并分析长期在2种不同环境中使用的2种头枕的轮廓变化差异。
1 材料与方法
1.1 材料
选取2017年5月购入且目前正在使用的多功能碳纤维头体架(济南华宇新HYX-UTS-CM)1套,B型头枕(济南华宇新HYX-TZ-6C)2个(已使用3 a),其中CT模拟定位头枕标记为1号、治疗头枕标记为2号。专用定位铅点1盒,25 cm×15 cm条形沙袋1条,质量15 kg。
1.2 质控方法
1.2.1 不同头枕形变差异分析
将多功能碳纤维头体架固定在GE RT5900大孔径模拟定位CT床板上并分别安装上1、2号头枕。使矢状位激光线与体架中部标记线重合,横断面激光线穿过头枕中央凹面处,冠状面激光线定位于头枕两侧外廓中央。在3个方位激光线十字交叉点分别贴上定位铅点,如图1所示。使用大孔径模拟定位CT分别对1、2号头枕进行6次扫描,并将CT扫描影像上传至Eclipse 11.0计划系统,根据两侧定位铅点分别进行融合配准,比较2个头枕的中心轮廓。选取头枕矢状面患者颈部支撑部较大差异点和同层面横断面较大差异点,分别测量其距床板表面的垂直距离,并进行统计分析。
1.2.2 头枕负重分析
采用15 kg的条形沙袋模拟人体头部质量分别放置于1、2号头枕上,使之与头枕充分贴合,运用大孔径模拟定位CT多次扫描,并分析负重前后头枕轮廓的变化,以相同位置的参考标记测量AP(前后)方向高低位置误差。
1.2.3 头颈部肿瘤颈部复位差异值时间因子回顾分析
选取2017年6月至2020年4月采用1号头枕定位、2号头枕治疗的头颈部肿瘤患者。采用PASS软件,容许误差δ选择0.5SD,以年份为抽样单位,计算出回顾分析所需样本量为2017年6—12月18例、2018年18例、2019年18例、2020年1—4月18例。根据实际情况(头尾2 a未满整年,2018年和2019年为整年)确定实际样本数为2017年6—12月18例、2018年30例、2019年30例、2020年1—4月18例。回顾每例患者首次复位靶区配准后锥形束CT(cone beam CT,CBCT)扫描下缘的第四颈椎处AP方向高度差异,分析不同时间段头枕对患者颈椎图像配准差异值的影响,并比较2020年5—8月用同一定位头枕作治疗头枕的18例样本,看有无图像配准误差。
1.3 统计学分析
采用SPSS 23.0软件对数据进行统计学分析,1号头枕和2号头枕横断面、矢状面固定点到床板表面的垂直距离用±s表示。1号头枕和2号头枕之间AP方向误差值采用独立t检验,各年度间头枕AP方向差异采用非参数独立样本Kruskal-Wallis检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 不同头枕形变差异比较
根据质控方法,按照定位铅点进行配准,通过Eclipse软件获取1号、2号头枕横断面中心轮廓,结果清晰显示1号头枕整体弧面高于2号头枕,两侧轮廓差异稍高于凹面中心,最大可达1.6 mm,如图2所示。同一位置6次扫描配准后,1号头枕到床板表面的垂直距离为(55.28±0.34)mm,2号头枕到床板表面的垂直距离为(53.98±0.33)mm,平均相差(1.30±0.24)mm,差异具有统计学意义(t=6.56,P<0.05),详见表1。
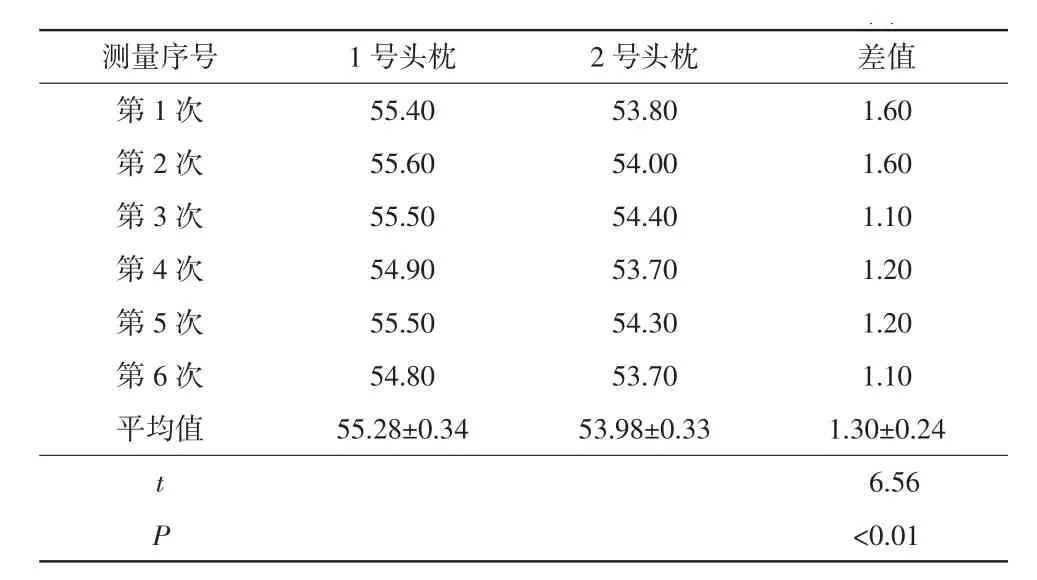
表1 2种头枕横断面固定点6次测量值 单位:mm
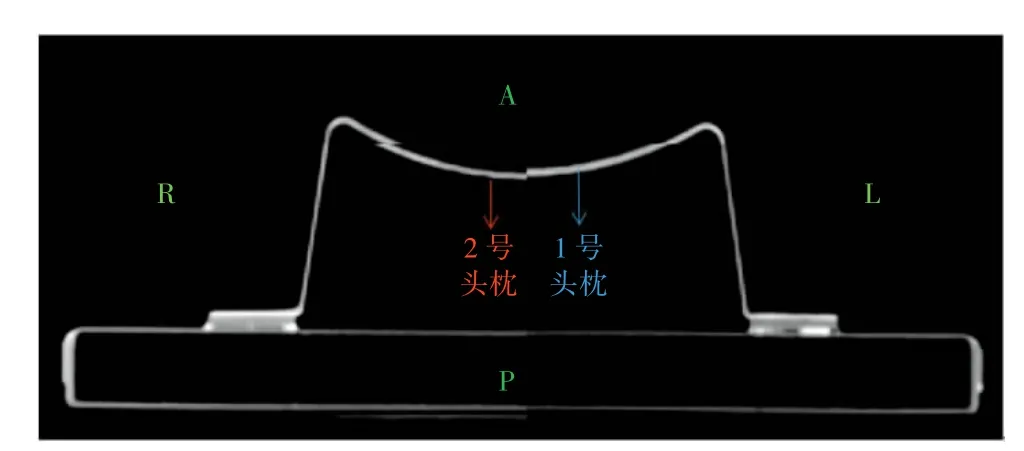
图2 1、2号头枕横断面中心曲度轮廓
1、2号头枕矢状面上前半段弧线重合,在颈部支撑处AP方向1号头枕弧线高于2号头枕,差异最大处为1.5 mm,如图3所示。同一位置6次扫描配准后,1号头枕到床板表面的垂直距离为(54.98±0.19)mm,2号头枕到床板表面的垂直距离为(53.68±0.33)mm,平均相差(1.30±0.20)mm,差异有统计学意义(t=8.30,P<0.05),详见表2。
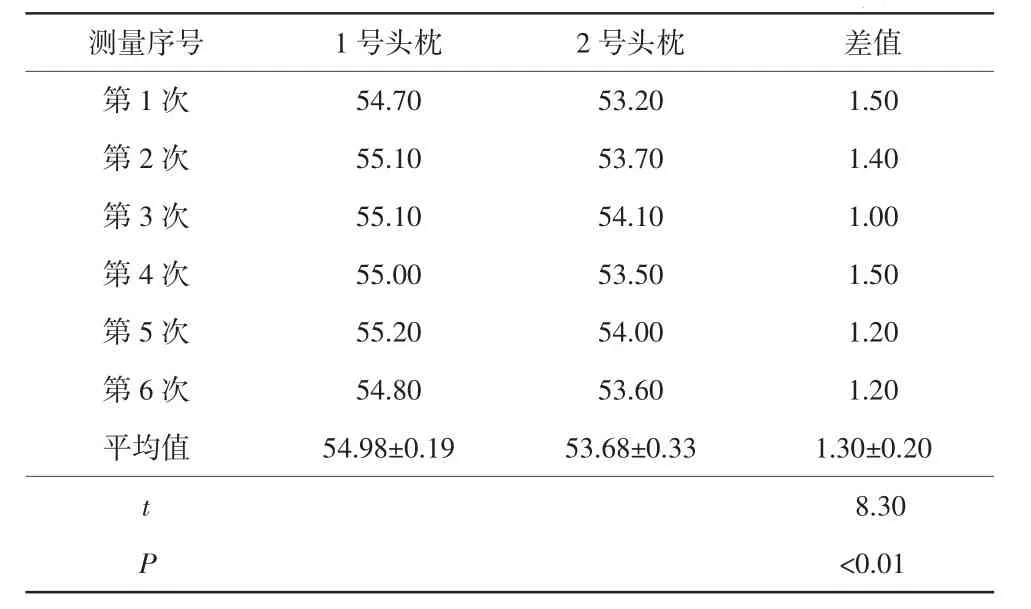
表2 2种头枕矢状面固定点6次测量值 单位:mm

图3 1、2号头枕矢状面中心曲度轮廓
2.2 头枕负重实验结果
1、2号头枕在负重前后头枕横断面和矢状面均未发现形变差异,如图4所示。随机测量6个点AP方向距床板的距离,差异无统计学意义,详见表3。因此排除患者头部下压导致头枕发生形变的可能。
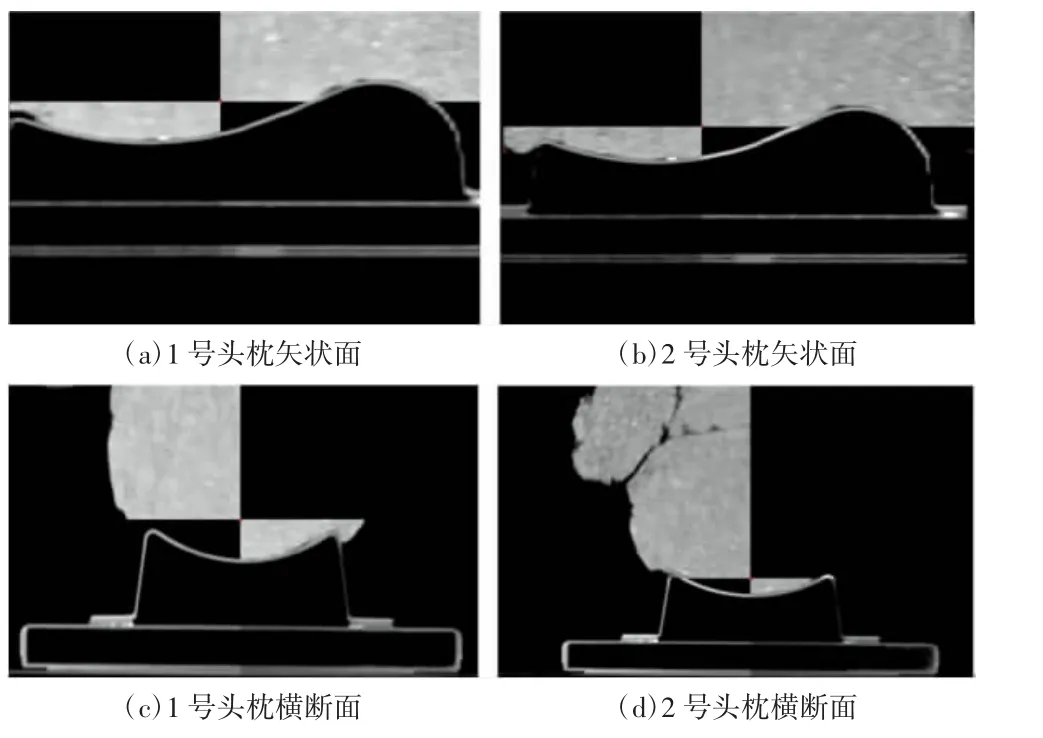
图4 1、2号头枕负重前后横断面和矢状面轮廓变化

表3 1、2号头枕负重前后各随机6点AP方向距床板的距离单位:mm
2.3 头颈部肿瘤颈部复位差异值时间因子回顾分析结果
回顾4个年份采用1号头枕定位、2号头枕治疗的患者资料,统计靶区配准后CBCT扫描下缘的第四颈椎处AP方向高度差异值,2017年6—12月、2018年、2019年及2020年1—4月平均误差分别为(0.57±0.28)、(1.06±0.40)、(1.46±0.45)和(2.21±0.49)mm,差异具有统计学意义(P<0.05),且误差呈现逐年增高的趋势。2020年5—8月用1号头枕定位并治疗的18例头颈放疗患者第四颈椎处AP方向高度平均差异值降低到(0.59±0.25)mm,与2017年比较,差异无统计学意义(P=1.00>0.05),如图5所示。

图5 114例头颈部肿瘤患者靶区配准后第四颈椎处AP方向高度差异值
典型案例:2020年4月份1例采用1号头枕定位、2号头枕治疗的鼻咽癌患者在完成靶区及头部配准后,第四颈椎处AP方向高度差异值达到了3 mm,如图6(a)所示。多次复位均不能纠正这一误差,改用1号头枕治疗(即定位和治疗用同一头枕)后,患者颈部差异消失,如图6(b)所示。
3 讨论
放疗是癌症治疗的主要手段之一,作为一种物理治疗手段,从患者选择到放疗定位、体位固定、放疗计划制订直至治疗重复摆位等,每一个环节都非常重要。这一切均有相应的质控标准,而头枕的使用和质控常常被忽略[1-5]。
头枕作为放疗中体位固定的重要部件,如果定位头枕与治疗头枕存在微小误差,会直接导致摆位误差,尤其在头颈部放疗患者中,放疗医师给予肿瘤区剂量普遍较高,当危及器官邻近治疗靶区时,几毫米的误差都将导致脑干、脊髓等重要危及器官受到不必要的损伤[6-7]。因此,如何减少复位误差成为制约头颈部肿瘤患者放疗质量的关键因素之一。增加头枕标记刻度[8],采用个性化发泡剂、真空垫、塑性垫制作一体化头颈枕[9-14],图像引导及六位床等手段都能有效地减小患者的复位误差[15],但是颈部作为一个活动余度较高的结构[16],头枕的高低及弧度都会影响患者的颈部曲度,而这一柔性生理曲度的产生,采用图像引导及六位床技术都不能有效地纠正[17]。
本文通过对B型头枕多次扫描后采用CT融合配准方式获取不同头枕横断面和矢状面的中心弧度,显示治疗室使用的头枕(2号)颈部重要支点的LR(左右)、CC(头脚)方向枕部弧面与定位头枕(1号)存在约1.3 mm的高度差异,差异具有统计学意义。2号头枕矢状面AP方向整体曲度明显低于1号头枕,而这个偏差的发生会直接导致患者颈椎在AP方向发生1.3 mm以上的偏差,且偏差会沿着患者脚方向逐渐增大。横断面RL方向上2号头枕与1号头枕也存在一定差异,2号头枕整体弧面低于1号头枕,这一差异会导致头枕所包裹的患者颈部肌肉贴合度改变,从而间接影响颈椎的复位高度。综合以上两方面的因素,2个头枕的差异会直接导致患者颈椎在AP方向产生1.3 mm以上的系统误差。
分析头枕轮廓差异来源,通过15 kg沙袋负重实验首先排除了由于重力导致的形变差异。其次回顾了头枕使用3 a以来的头颈部病例配准图像,发现颈椎AP方向高度差异值随使用时间增加存在较缓慢的增加,有统计学差异,但之前长期被忽视。头枕使用3 a后这个差异值更加显著,在将定位头枕用于治疗后,差异值大幅降低。2017年头枕使用初期颈椎AP方向高度差异值与2020年5月更换一致性头枕后无统计学差异,表明头枕使用初期同型号头枕间不存在明显个体差异。因此分析2个B型头枕差异的来源,可能是2号头枕在高辐照环境中长期使用,头枕部发生了缓慢形变。一直以来人们认为由碳纤维制作的头枕因硬度较高一般不会变形,但是本研究表明长期使用后头枕确实会发生形变,而这一形变是渐进式的,非常缓慢,当然这种改变是否由长期处在高辐照环境中受辐射所致还不清楚;治疗头枕日均使用约为60人次,而定位头枕日均使用小于6人次,使用频率仅为治疗头枕的1/10,使用频次的差异是否加速了这一形变过程也不明确,后续需要针对头枕材料的辐照特性、耐疲劳特性进行重点研究。根据头颈部肿瘤颈部复位误差时间因子回顾分析发现,治疗头枕高频次使用1.5~2 a,颈部复位误差显著增大,建议每半年进行一次头枕一致性检测,及时更换问题头枕,确保放疗的精确性,以提高放疗的质量。
4 结语
本研究通过质控检测发现使用3 a后的治疗头枕与定位头枕存在AP方向高度差异。回顾头枕使用3 a来第四颈椎AP方向高度差异值变化,整体呈现缓慢上升趋势。在更换形状一致的头枕治疗后第四颈椎AP方向整体高度差异值显著降低,随后3个月新治疗的头颈肿瘤患者骨性标志配准均良好。希望本文的研究能为临床实践中出现患者放疗颈椎AP方向高度不能有效配准、多次摆位调整仍不能满足治疗要求的情况提供一种头枕质控检测方法。同时放疗单位应定期对患者定位与治疗头枕进行一致性检测,避免因为头枕差异导致的放疗差错事故的发生。

