胃肠外科肿瘤患者全麻拔管后呼吸系统不良事件发生现状分析
吴巧,薄禄龙,张丽君,钱晓春,韩烨,俞海萍
(1.同济大学 医学院,上海 200120;2.海军军医大学第一附属医院 麻醉学部,上海 200433;3.同济大学附属东方医院 护理部,上海 200123)
呼气末二氧化碳分压(partial pressure of end-tidal carbon dioxide,PetCO2)指呼气终末期呼出的混合肺泡气中含有的CO2的压力,经鼻导管旁流式PetCO2监测操作简单、无创直观,可反映患者呼吸和通气情况以及循环代谢变化[1]。全身麻醉患者苏醒早期加强PetCO2监测,能使可预防性的麻醉不良事件发生率降低93%[2]。 目前,临床上常用脉搏血氧饱和度(pulse oxygen saturation,SpO2)或胸腹部起伏情况来判断患者的呼吸,但SpO2监测存在滞后[3]。胃肠肿瘤患者多高龄、肝肾功能减退、术前由于禁食禁水和肠道准备容易发生水电解质失衡,苏醒期更易并发各系统并发症和不良事件[4]。本研究旨在基于PetCO2联合SpO2监测调查麻醉后监护治疗室(post-anesthesia care unit,PACU)胃肠外科肿瘤患者气管导管拔除(以下简称“拔管”)后呼吸系统不良事件(以下简称“不良事件”)的发生现状,为今后PACU患者呼吸管理提供指导依据。
1 对象与方法
1.1 研究对象 2020年12月至2021年1月,便利抽样法选取某院全身麻醉术后带气管导管入住PACU的择期胃肠外科肿瘤患者为研究对象,纳入标准:(1)美国麻醉师协会(American Society of Anesthesiologists, ASA) 分级1-3级;(2)择期手术;(3)带气管导管入住PACU。排除标准:(1)术前合并严重的循环或呼吸系统疾病;(2)术中术后发生反流、误吸、严重恶心呕吐等不良反应;(3)合并精神疾病。本研究获医院伦理委员会批准(伦理号:CHEC2021-032),所有患者均签署知情同意书。
1.2 方法
1.2.1 研究工具 (1)一般情况调查表,包括一般人口学资料(年龄、性别、BMI、既往史)和手术麻醉相关资料(ASA分级、全身麻醉方式、手术方式、疾病诊断、手术时长、麻醉时长)。(2)PACU患者拔管后30 min内PetCO2监测记录单,包括PACU患者苏醒情况、不良事件、发生时刻、持续时间、发生次数及人数等。
1.2.2 监测方法 所有带气管导管入住PACU的患者常规取>30°半卧位,持续心电监护,设置监护仪SpO2报警值为95%。根据气管拔管指征,待患者完全清醒后由一位麻醉主治医师评估并拔管[5]。患者拔管后常规接口鼻式呼气末CO2监测型鼻导管吸氧3 L/min,鼻导管另一端连接旁流式呼气末CO2监测模块(pm6000插件式多参数监护仪,深圳迈瑞生物医疗电子有限公司)。从拔管即刻开始计时,分别记录不良事件发生时刻(即距离拔管即刻的时间)、持续时间(从不良事件开始出现到停止的时间)。相关信息记录于PACU患者拔管后30 min内PetCO2监测记录单。当SpO2报警值出现时不干预,SpO2低于90%时给予唤醒患者、托下颌、增加氧流量和面罩给氧等干预,必要时放置口鼻咽通气道、再插管或转入ICU等。患者拔管后观察至少30min后,无不良事件且Aldrete评分≥9分时符合出室评分,护送患者回病房,若病情发生严重变化,遵医嘱转入ICU。
1.2.3 不良事件评定标准 本研究通过PetCO2联合SpO2监测患者呼吸情况,将呼吸暂停、呼吸抑制、去氧饱和、低氧血症和严重缺氧记录为苏醒期呼吸系统不良事件[6]。根据国内外文献报道,本研究中呼吸暂停指呼气末CO2波形中断超过20~30 s[7];呼吸抑制是指呼吸频率≤5次/min、PetCO2≤15 mmHg(1 mmHg=0.133 kPa)或≥55 mmHg、较基线上升或下降≥10mmHg、或呼气末CO2波形消失≥30s[8];去氧饱和是指SpO2的下降,数值处于90%~95%,且持续时间超过15 s[9];低氧血症指患者在1个大气压下呼吸空气时动脉血氧分压低于60 mmHg或呼吸空气时SpO2低于90%,当SpO2低于85%定义为严重缺氧[10]。
1.2.4 资料的收集 由2名PACU麻醉护士负责数据的收集和录入。其中,一般情况调查表中的信息通过嘉和电子病历系统和DoCare麻醉信息系统采集,PACU患者拔管后30 min内PetCO2监测记录单由两名经过专业培训和考核的三年以上护师职称的麻醉护士现场采集和核对,笔者本人不参与记录过程。

2 结果
2.1 研究对象的一般资料特征 共纳入236例患者,男151例,女85例;年龄25~84岁,平均(58.67±12.23)岁;BMI 15.55~33.41,平均(23.41±3.18);单纯静脉麻醉 3例、静吸复合麻醉233例;ASA分级Ⅰ级6例、Ⅱ级218例、Ⅲ级12例;开腹手术48例、腹腔镜手术118例。
2.2 PACU患者苏醒情况 236例患者中,1例因苏醒延迟致转出延迟,其余均顺利苏醒。拔管后PACU患者监测时间35~79 min,平均(45±8.29)min,PACU患者监测总时间40~210 min,平均(65±18.33)min。
2.3 不良事件的发生情况
2.3.1 不良事件的发生率 236例患者中, 120例(50.85%)发生呼吸暂停、101例(42.80%)发生呼吸抑制、68例(28.81%)发生去氧饱和、50例(21.19%)发生低氧血症,5例(2.12%)发生严重缺氧。101例呼吸抑制患者中有90例发生过呼吸暂停。68例去氧饱和患者中有66例发生过呼吸抑制。50例低氧血症患者中有49例患者在低氧血症发生前分别发生了呼吸抑制和去氧饱和,44例患者曾发生呼吸暂停。
2.3.2 不良事件的发生次数、首次发生时间 5种不良事件中,除严重缺氧发生1次,分别有17.5%的呼吸暂停患者、3.96%的呼吸抑制患者、1.47%的去氧饱和患者、1.00%的低氧血症患者分别发生2次及以上相对应的不良事件。71.66%的呼吸暂停、67.32%的呼吸抑制、51.47%的去氧饱和、52.00%的低氧血症和40.00%的严重缺氧首次发生时刻集中在拔管后3 min内。此外,5例严重缺氧患者中有2例分别发生2次及以上的呼吸暂停和呼吸抑制。5种不良事件的发生次数及首次发生时刻比较,见表1。
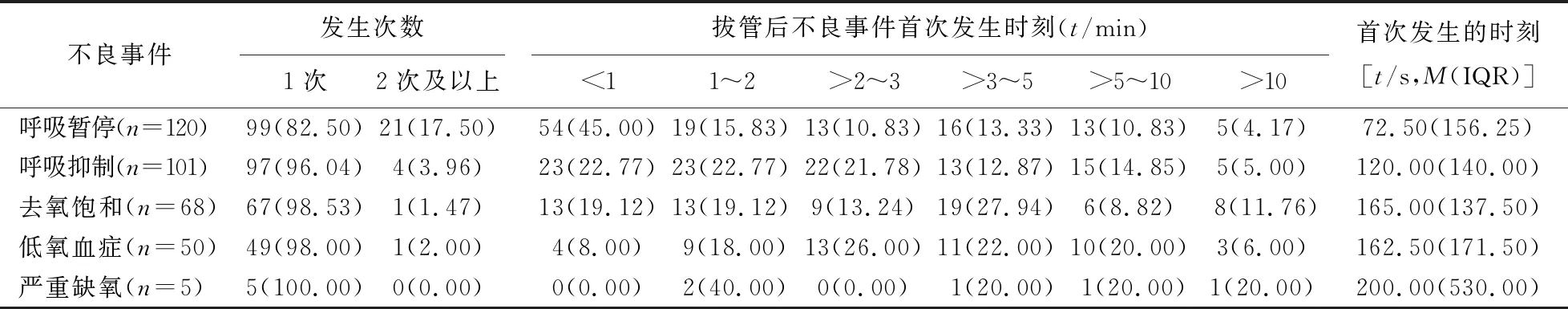
表1 5种不良事件的发生次数及首次发生时刻比较[n(%)]
2.3.3 不良事件首次发生的持续时间 呼吸抑制、去氧饱和、低氧血症和严重缺氧患者中首次持续时间1 min以上的患者分别为74例(73.26%)、32例(47.05%)、21例(42.00%)和5例(100%)。不良事件首次发生的持续时间情况见表2。
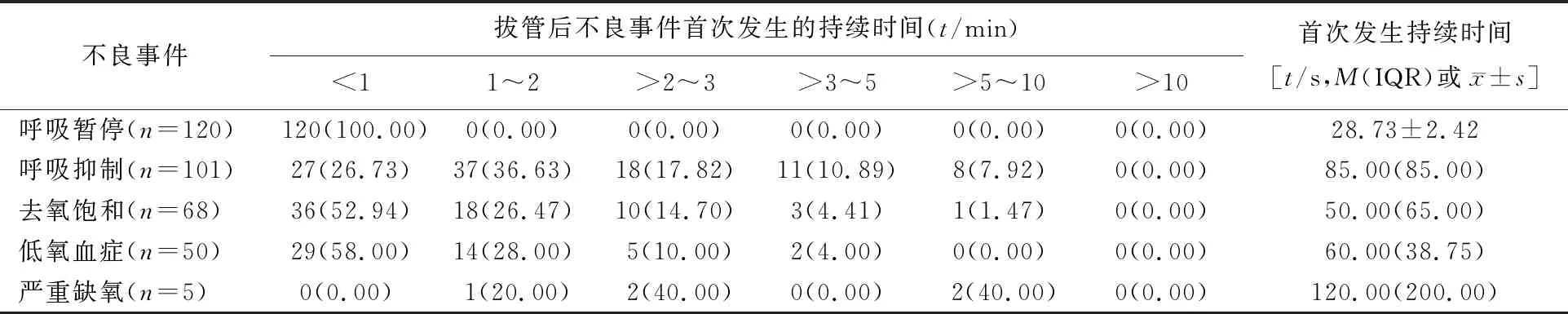
表2 5种不良事件首次发生的持续时间情况
2.3.4 发生2次及以上的不良事件 120例呼吸暂停患者中,21例发生2次及以上,其中2次及以上的呼吸暂停发生在拔管后2 min内的有3例、>2~3 min的有2例、>3~5 min的有3例,>5~10 min的有10例、>10~15 min的有1例,>15 min的有2例。101例呼吸抑制患者中,4例发生2次及以上,其中2次及以上的呼吸抑制发生在拔管后1 min内的有2例,1~3 min的有2例。各有1例发生2次及以上去氧饱和和低氧血症,其第2次的去氧饱和和低氧血症分别发生在拔管后420 s和60 s。
3 讨论
3.1 PACU胃肠外科肿瘤患者全麻拔管后呼吸系统不良事件的发生现况
3.1.1 不良事件的发生率高且相互影响 全身麻醉苏醒早期为病情多变期,患者常会发生各类不良事件[11]。Bruins等[12]报道,PACU患者呼吸相关不良事件发生率为22.1%,以低氧血症为主。气管拔管是患者由辅助通气转成自主呼吸的重要分界点,气管拔管早期呼吸系统不良事件的发生率高[13]。本研究中,呼吸暂停、呼吸抑制、去氧饱和、低氧血症和严重缺氧呈递进关系,发生去氧饱和、低氧血症和严重缺氧的患者多继发于呼吸暂停、呼吸抑制,如果不及时干预将会发展为低氧血症,增加安全隐患和医疗成本[14]。文献[15]报道,PACU全身麻醉胸腔镜患者术后低氧血症的发生率为28.4%,发生率高于本研究,可能与本研究中的胃肠肿瘤患者多高龄、肺功能逐渐减退,再加上麻醉药物代谢缓慢和药物容易蓄积以及胸科手术术后容易发生阿片类药物相关性呼吸抑制等[16]有关。王树欣等[9]对在PACU的3181例非心胸手术患者全麻苏醒早期去氧饱和的现况研究发现,去氧饱和、低氧血症和严重缺氧的发生率分别为4.06%、2.51%和2.51%,结果低于本研究,可能与本研究只研究患者拔管后的情况,且不同于王树欣的研究对象,本研究的研究对象即胃肠肿瘤患者本身就是高龄居多有关。Sun等[17]对高危人群缺氧情况研究发现,术后8%的患者发生严重缺氧,结果高于本研究,主要与本研究的研究对象非缺氧的高危人群有关。虽然不同研究中不良事件发生率略不同,但均提示不良事件整体发生率较高,且不及时干预会加重缺氧,值得关注。
3.1.2 不良事件发生相对集中且频发 呼吸暂停、呼吸抑制、去氧饱和和低氧血症均发生2次及以上,且每种不良事件均有至少51.47%发生在拔管后3 min内,且至少42.00%的患者持续时间达1 min以上,同时所有2次呼吸抑制均发生在拔管后3 min内,说明拔管后3 min内为不良事件高发时间,王树欣等[9]研究结果显示,拔管后5 min内发生去氧饱和、低氧血症以及严重缺氧等不良事件的患者占84.62%,入室1 min内发生去氧饱和、低氧血症以及严重缺氧等不良事件的患者占78.72%。不良事件的发生时间相对集中且持续时间相对较长,提示PACU患者拔管早期是不良事件的高发时期,PACU麻醉护士需加强对拔管早期患者的监护,增加巡视频率,切实做到尽早及时发现不良事件且及时有效干预。
3.2 PetCO2监测的优越性 ASA已规定将PetCO2监测列为全身麻醉期间基本监测项目[18],但是PetCO2监测并未在PACU拔管后患者中得到普及和应用,PetCO2与PaCO2存在高度相关性,可真实反映患者通气状态[13]。SpO2监测会因灌注延迟、干扰、测量再分析而延迟30~60 s[3],有研究[20]报道,SpO2的假报警率可高达90%[19]。PetCO2监测发现呼吸抑制的发生率是仅通过SpO2和胸廓起伏观测发现呼吸抑制的发生率的17倍。高有俊[13]报道,通过PetCO2监测成功处理了包括气管插管损伤、低氧血症、通气过度等在内的不良事件。不良事件的高发生率和相对集中的发生时刻以及较长的持续时间均使患者面临较高的安全隐患。PetCO2联合SpO2监测能够及时发现患者缺氧性损害,弥补单纯SpO2监测的不足和缺陷,指导麻醉护士主动进行预见性护理干预,避免不必要的医疗纠纷[14]。本研究中使用的口鼻式PetCO2监测导管可以同时采集经口腔和经鼻腔呼出的CO2且耐受性良好,既不影响患者的氧气供应也保证了数据采集的准确性和完整性。同时,PetCO2目前已被各大指南推荐,使用价值高,值得推广。
3.3 局限性 本研究存在一定局限性,包括研究对象数目少,研究群体相对集中,今后将进一步扩大研究对象数量和范围。同时,基于本研究,笔者下一步将着眼于呼吸抑制的危险因素分析,从而探索针对性护理干预策略。

