“健脾化浊方”对内镜下大肠腺瘤性息肉切除术后血清炎症因子、胃肠功能恢复及息肉复发的干预作用研究
——附48例临床资料
许亚培 龙 润 杨金国 杨 静 吕文侠 王小天 杨铸锋
(河北省中医院,河北 石家庄 050011)
大肠息肉是指由黏膜表面向肠腔内突出的隆起性病变,发病部位多位于结直肠。随着生活方式和环境的改变,大肠息肉发病率达28%,癌变率高达50%,均较以往显著升高,其中50岁以上人群发病率升高更加明显。研究报道证实,约有95%的早期结直肠癌与大肠腺瘤性息肉有关[1]。内镜下微创治疗已成为临床阻断息肉癌变的首要方式,但绝大多数患者经过治疗后息肉复发风险较高,同时还会出现术后排气、排便困难等胃肠功能障碍,导致住院时间延长,严重影响患者正常生活及工作。中医药治疗不仅可缓解大肠腺瘤性息肉内镜切除术后机体炎症反应,促进胃肠功能恢复,还能有效降低术后息肉复发率,具有重要的临床意义[2]。健脾化浊方是在参苓白术散基础上化裁的经验方,以健脾祛湿化浊为治则,在预防脾虚湿蕴型大肠腺瘤性息肉患者内镜下切除术后复发方面疗效显著,本研究进一步观察了健脾化浊方对此类患者术后血清炎症因子、胃肠功能恢复及息肉复发的干预作用,并与术后行常规治疗的患者做疗效比较,现报道如下。
1 临床资料
1.1 一般资料 选取2017年6月至2018年6月间河北省中医院脾胃病科收治的脾虚湿蕴型大肠腺瘤性息肉患者96例,采用随机数字表法随机分为治疗组与对照组,每组48例。治疗组男28例,女20例;年龄42~65岁,平均年龄(53.5±4.6)岁;病程2个月~15年,平均病程(7.6±2.6)年;其中首次治疗30例,2次及以上治疗18例。对照组男32例,女16例;年龄39~69岁,平均年龄(54.2±4.4)岁;病程1个月~20年,平均病程(8.2±2.8)年;其中首次治疗34例,2次及以上治疗14例。2组患者性别、年龄、病程等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经河北省中医院医院伦理委员会审批通过(2017-科研-37)。
1.2 诊断标准
1.2.1 西医诊断标准 参照《整合大肠肿瘤学》[3]中“大肠腺瘤性息肉”诊断标准,结合内镜检查和病理即可诊断。
1.2.2 中医辨证标准 参照《24个专业105个病种中医诊疗方案(合订本 试行版)》[4]442中大肠息肉“脾虚湿蕴型”制定中医辨证标准。主证:腹部疼痛,脘腹胀闷,大便稀溏,便秘。次证:口干口苦,肛门灼热,肢体困重,四肢欠温。舌脉:舌质淡胖,脉虚。具备2项主证及1项次证,结合舌脉即可诊断。
1.3 纳入标准 符合大肠腺瘤性息肉内镜及病理学诊断标准和脾虚湿蕴型中医辨证标准;年龄18~70岁;符合内镜手术指征;受试者自愿参加本研究,并签署知情同意书。
1.4 排除标准 合并肠梗阻、肠穿孔,或经病理证实腺瘤性息肉已癌变的患者;有手术禁忌证者;患严重心、脑、肝、肾等疾病者;有精神障碍者;合并感染、血液系统、恶性肿瘤等疾病者;妊娠期或哺乳期妇女。
2 治疗方法
2组患者入组后择期行内镜下息肉切除术。术前肠道准备:于术前1 d进食清淡少渣半流食,术前8 h禁食,手术当天8∶00口服复方聚乙二醇电解质散[舒泰神(北京)生物制药股份有限公司,国药准字H20040034]清洁肠道。手术过程:运用电子结肠镜(日本奥林巴斯,型号:CF-HQ290I)观察找到息肉病灶,使用内镜用注射针(江苏唯德康医疗科技有限公司,型号:VDK-IN-23-160-20-05-A)基底部注射生理盐水,使病变与固有肌层相分离,用圈套器(江苏康进医疗器材有限公司,型号:SD-T-2423-15)套住底端并以高频电刀(德国爱尔博,型号:ICC200)将其电凝电切。
2.1 对照组 术后予常规补液、抗感染、卧床休息等常规治疗1周,并嘱清淡、低脂饮食,加强运动等,改变不良生活习惯。
2.2 治疗组 在对照组干预基础上加予口服健脾化浊方中药汤剂。药物组成:乌梅20 g,姜黄10 g,黄连6 g,黄芪15 g,党参10 g,炒白术12 g,茯苓15 g,薏苡仁40 g,陈皮12 g,桔梗10 g,清半夏9 g,僵蚕15 g,仙鹤草15 g,白花蛇舌草20 g。伴腹痛胀满者,加三七、木香;伴恶心呕吐者,加苍术、厚朴;湿热偏重、大便不爽者,加黄芩、栀子;伴腹中寒冷、少气懒言者,加干姜、升麻。中药汤剂由河北省中医院中药房自动煎药机煎制,每剂取汁200 mL,分装2袋,每袋100 mL。术后6 h服用1袋,第二天起每日1剂,早晚各温服1袋,连续服用3个月。
3 疗效观察
3.1 观察指标 比较2组患者术前1 d与术后3个月时中医证候积分、血清炎症因子[白介素-6(IL-6)、环氧合酶-2(COX2)、C反应蛋白(CRP)]水平变化情况,记录术后息肉复发率、胃肠功能恢复情况和住院时间,观察不良反应发生情况。
3.1.1 中医证候积分 参照《24个专业105个病种中医诊疗方案(合订本 试行版)》[4]445拟定中医证候量化评分表。腹部疼痛、脘腹胀闷、大便稀溏、便秘、口干口苦、肛门灼热、肢体困重等中医证候按照症状无、轻、中、重水平分别计0、1、2、3分。总分为各项中医证候积分之和。
3.1.2 血清炎症因子 于清晨空腹采集外周血5 mL,分离血清后采用酶联免疫吸附法测定IL-6、COX2水平,采用放射免疫比浊法测定CRP水平。试剂盒均购自天津均尧联赢生物制品有限公司。
3.1.3 术后息肉复发例数及复发率 术后3个月、6个月、12个月复查肠镜,肠镜下发现息肉,经病理检查结果为腺瘤性息肉,则确诊为术后息肉复发。记录术后各时期息肉复发例数并统计复发率。
3.1.4 胃肠功能恢复情况及住院时间 比较2组患者术后首次肛门排气、首次排便时间及住院时间(手术完成至出院的时间)。
3.1.5 不良反应发生情况 检测2组患者治疗期间血常规、肝肾功能及凝血功能,记录恶心、呕吐、皮疹等与治疗药物相关的不良反应发生情况。
3.2 中医证候疗效 参照《中药新药临床研究指导原则(试行)》[5]制定中医证候疗效判定标准。疗效指数=(治疗前中医证候总分-治疗后中医证候总分)/治疗前中医证候总分×100%。痊愈:中医证候基本消失,疗效指数≥95%;显效:中医证候明显改善,疗效指数≥70%、<95%;有效:中医证候好转,疗效指数≥30%、<70%;无效:中医证候无明显改善,甚至加重,疗效指数<30%。总有效率=(痊愈+显效+有效)例数/总例数×100%。
3.3 统计学方法 采用SPSS 17.0统计软件对数据进行统计学分析。计量资料以(±s)表示,符合正态分布时采用 t 检验,不符合正态分布时采用秩和检验;计数资料用例或百分比表示,采用χ2检验。P<0.05为差异有统计学意义。
3.4 治疗结果
3.4.1 2组患者术前与术后3个月时中医证候积分比较 术前2组患者中医证候积分比较差异无统计学意义(P>0.05),术后3个月时组内及组间比较见表1。
表1 治疗组与对照组患者术前与术后3个月时中医证候积分比较(±s) 单位:分
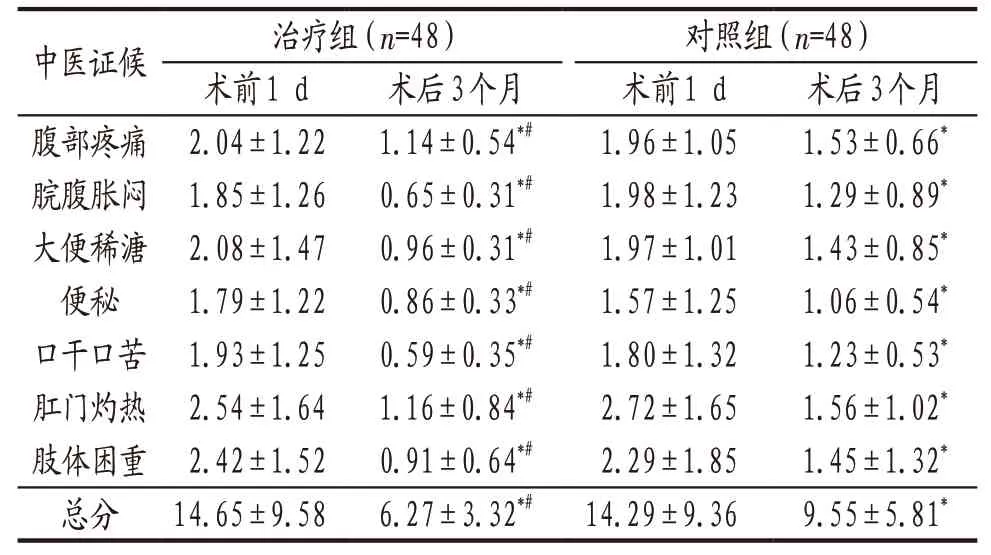
表1 治疗组与对照组患者术前与术后3个月时中医证候积分比较(±s) 单位:分
注: 与本组术前比较,*P<0.05;与对照组术后3个月时比较,#P<0.05。
中医证候 治疗组(n=48) 对照组(n=48)术前1 d 术后3个月 术前1 d 术后3个月腹部疼痛2.04±1.22 1.14±0.54*# 1.96±1.05 1.53±0.66*脘腹胀闷1.85±1.26 0.65±0.31*# 1.98±1.23 1.29±0.89*大便稀溏2.08±1.47 0.96±0.31*# 1.97±1.01 1.43±0.85*便秘 1.79±1.22 0.86±0.33*# 1.57±1.25 1.06±0.54*口干口苦1.93±1.25 0.59±0.35*# 1.80±1.32 1.23±0.53*肛门灼热2.54±1.64 1.16±0.84*# 2.72±1.65 1.56±1.02*肢体困重2.42±1.52 0.91±0.64*# 2.29±1.85 1.45±1.32*总分 14.65±9.58 6.27±3.32*# 14.29±9.36 9.55±5.81*
3.4.2 2组患者中医证候疗效比较 术后3个月时,治疗组中医证候总有效率明显高于对照组(P<0.05),见表2。

表2 治疗组与对照组患者中医证候疗效比较
3.4.3 2组患者术后息肉复发例数及复发率比较 术后6、12个月时,治疗组复发率明显低于对照组(P<0.05),详见表3。
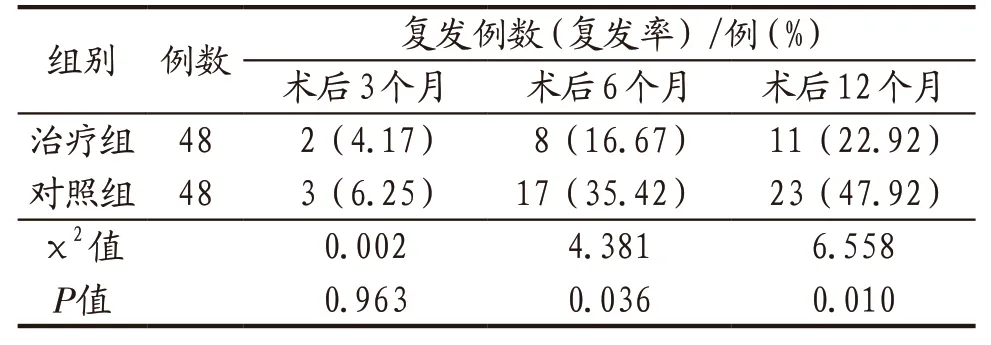
表3 治疗组与对照组患者术后复发例数及复发率比较
3.4.4 2组患者术前与术后3个月时血清炎症因子水平比较 术前2组患者IL-6、COX2及CRP水平比较差异均无统计学意义(P>0.05),术后3个月时组内及组间比较见表4。
表4 治疗组与对照组患者术前与术后3个月时血清炎症因子水平比较(±s)
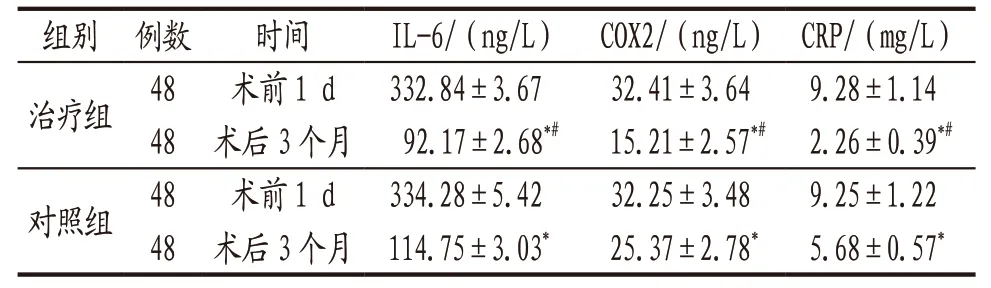
表4 治疗组与对照组患者术前与术后3个月时血清炎症因子水平比较(±s)
注: 与本组术前比较,*P<0.05;与对照组术后3个月时比较,#P<0.05。
组别 例数 时间 IL-6/(ng/L)COX2/(ng/L)CRP/(mg/L)治疗组48 术前1 d 332.84±3.67 32.41±3.64 9.28±1.14 48术后3个月92.17±2.68*# 15.21±2.57*# 2.26±0.39*#对照组48 术前1 d 334.28±5.42 32.25±3.48 9.25±1.22 48术后3个月114.75±3.03* 25.37±2.78*5.68±0.57*
3.4.5 2组患者术后胃肠功能恢复情况及住院时间比较 治疗组术后首次排气、排便时间和住院时间均明显短于对照组(P<0.01),详见表5。
表5 治疗组与对照组患者术后胃肠功能恢复情况及住院时间比较(±s)

表5 治疗组与对照组患者术后胃肠功能恢复情况及住院时间比较(±s)
组别 例数 首次排气时间/h首次排便时间/h住院时间/d治疗组48 22.84±9.63 36.58±10.69 5.36±2.12对照组48 29.31±10.42 44.65±11.44 6.75±2.45 t值 3.159 3.571 2.972 P值 0.002 0.001 0.004
3.5 不良反应发生情况 治疗期间2组患者血常规、肝肾功能及凝血功能检查均未发生异常。治疗组出现恶心1例,呕吐2例,皮疹2例,不良反应发生率10.42%;对照组出现恶心2例,呕吐1例,皮疹3例,不良反应发生率12.50%。2组患者不良反应发生率比较,差异无统计学意义(χ2=0.103,P=0.749)。
4 讨论
大肠息肉是结直肠良性肿瘤中常见病、多发病,其临床症状不典型,常在肠镜体检过程中发现,按病理组织学可分为非腺瘤性息肉和腺瘤性息肉,其中腺瘤性息肉被认为是结直肠癌的癌前期病变[6]。研究表明,大肠息肉术后复发率达30%~50%[7]。覃桂聪等[8]回顾分析257例结肠息肉行肠镜下电凝电切的患者,其术后1年复发率为31.13%。电子结肠镜是诊断大肠息肉的最直接的检查方式,内镜下息肉电凝电切术成为临床治疗本病的最有效方法,但仍存在一些问题,如术后高复发率、机体炎症反应、胃肠功能紊乱等。中医中药充分发挥自身优势,辨病与辨证有机结合,在治疗大肠息肉术后再发环节中起到有效的预防作用。
中医对“大肠息肉”的记载最早见于《黄帝内经》:“肠覃……寒气客于肠外,与卫气相搏,气不得荣,因有所系,癖而内着,恶气乃起,瘜肉乃生。”其发病与患者先天禀赋不足、脾胃素虚、嗜食肥甘厚味、情志失畅有关,基本病机为本虚标实,脾胃气虚为本,湿、毒、痰、瘀为标。脾胃为气血生化之源,后天之本,大肠息肉术后脾胃虚损加重,脾虚则运化失司,无力运化水谷精微,导致聚湿生痰,进一步累及胃肠,通降失调,日久痰湿、湿热、热毒内蕴,气血阻滞,久病入络,痰瘀互结,周而复始,生成息肉,因而有较高的术后复发率。参苓白术散出自《太平惠民和剂局方》,是治疗脾虚湿蕴的经典方剂,在预防内镜下息肉切除术后复发方面疗效确切[9]。笔者在此基础上化裁健脾化浊方。方中黄芪补气升阳、益肺固表,党参补中益气、生津养血,二药合用补脾益气、养血生津;炒白术配伍茯苓益气健脾、渗湿止泻,薏苡仁健脾而不滞气,助术、苓健脾渗湿,又能清热利湿、化痰散结,且无明显毒副作用。上四味共为君药。陈皮、桔梗、清半夏三药配伍以健脾燥湿、行气化痰、消痞散结,为臣药。乌梅、僵蚕一收一散,奏化痰散结、蚀疮平胬之效[10],同时乌梅与黄连配伍,清热燥湿、涩肠止泻;姜黄辛散、温通苦泄,入肝脾二经,能入血分、气分,活血行气而止痛,《新修本草》言“姜黄,下气,破血,消痈肿”;仙鹤草苦涩,收敛止血、止痢、截疟、补虚;白花蛇舌草苦寒,有较强的清热解毒作用。上六味均为佐药。全方共奏健脾祛湿、清热解毒、化瘀散结之效。现代药理研究证实,黄芪、党参可有效增强机体抵抗力,促进胃肠蠕动,预防溃疡发生[11-12];乌梅通过抑制COX2在肿瘤中异常表达,发挥抗肿瘤作用[13];黄连素、姜黄素具有抗炎、抗氧化、抗感染、抗肿瘤等作用,可调节细胞内调控肿瘤进展的靶点,对家族性腺瘤性息肉病有一定的治疗作用[14-15];仙鹤草止血效果明显,可用于预防息肉术后迟发性出血。以上诸药配合可有效提高患者机体免疫力,具有一定的抗感染、解肌镇痛的效果,不仅能改善胃肠功能,加强胃肠道屏障保护,还有较强的抗肿瘤作用。
炎症因子IL-6可加速溶酶体酶和超氧化物释放[16],在肠道炎症反应中发挥重要作用。研究表明,IL-6参与结肠腺瘤向早癌的演进[17],进一步促进CRP合成[18]。CRP是机体非特异性炎症反应的敏感指标,可增加炎症细胞浸润,促进大肠息肉的生成,同时因机体过多分泌炎症因子,促使大肠息肉向结直肠癌演变发展[19]。COX2作为环氧化酶的诱导型,正常状态下在血清中水平不高,只有在炎症、肿瘤刺激时,诱导肿瘤特异性血管新生,抑制细胞凋亡,并参与腺瘤癌变和癌细胞侵袭、转移、增殖的过程[20]。
本研究结果表明,在常规干预措施基础上加用健脾化浊方可明显改善内镜下大肠腺瘤性息肉切除术后患者的中医临床证候,减轻炎症反应,加快术后胃肠功能恢复,缩短住院时间,同时能有效降低术后6个月、12个月大肠息肉复发率。下一步拟进行大样本研究,深入探讨健脾化浊方预防大肠腺瘤性息肉术后复发的药理作用机制,进一步证实本治疗方案的有效性。

