白花丹醌通过E-cadherin增强替莫唑胺对人脑胶质瘤U251细胞迁移和侵袭的抑制作用
蔡卫,陈宏璘,张建永,杨远维,王洁,彭康
0 引言
胶质瘤(glioma)是颅内最常见的恶性肿瘤,目前的治疗手段包括手术、放疗、化疗、免疫治疗等,但平均生存期仍只有10~12月[1-2]。胶质瘤极强的侵袭性是导致胶质瘤术后复发率高的主要原因之一[3]。替莫唑胺(temozolomide,TMZ)是目前胶质瘤术后化疗的一线药物,临床试验已经证明其可以延长胶质瘤患者的生存期,但是因为化学耐药的存在,使其在胶质瘤的临床应用上进展不尽人意[4-5]。所以如何提高TMZ对胶质瘤细胞的杀伤作用成为我们关注的重点。E-cadherin已经在多种肿瘤中展现抑制肿瘤转移的作用[6-7]。其表达降低或缺失将破坏细胞间的连接,使肿瘤细胞间的黏附作用减弱,脱离原发病灶,从而发生侵袭和转移[8-9]。
白花丹醌(plumbagin,PL)是白花丹的主要活性成分[10]。白花丹醌作为一种民族药材,用药历史悠久,常用治跌打损伤等[11]。越来越多的证据表明,其在多种肿瘤细胞系中表现出抑制肿瘤生长的作用,尤其是抑制胶质瘤细胞增殖、迁移及侵袭的能力[12-13]。为此本研究对白花丹醌联合替莫唑胺对人脑胶质瘤U251细胞的迁移和侵袭作用及其机制进行探讨。
1 材料与方法
1.1 材料
U251细胞系购自中国科学院上海细胞库;鼠抗E-cadherin单克隆抗体购自美国Abcam公司;白花丹醌购自中国上海纯优生物科技有限公司;Temozolomide(NSC 362856)购自美国MCE公司。鼠抗β-actin单克隆抗体购自中国Chemicon公司;CCK-8试剂盒购自中国碧云天生物公司;DMSO二甲基亚砜采购自上海生工(进口分装);胎牛血清、DMEM培养基采购自美国Gibco公司;基质胶购自美国Corning Biocoat(货号356234)。
1.2 方法
1.2.1 细胞培养 人脑胶质瘤细胞用含10%的小牛血清的DMEM培养基,37℃、5%CO2、相对湿度90%的培养箱培养。细胞呈贴壁生长,待细胞长满瓶底后,弃掉培养液,用0.25%胰蛋白酶消化,2~3天分瓶传代培养,取对数生长期细胞用于实验。
1.2.2 CCK-8法检测胶质瘤细胞增殖 按照说明书,常规消化细胞,分组制备单细胞悬液,平行接种于96孔培养板,每孔培养基总量100 µl,设3个平行孔,贴壁后实验组加入不同浓度药物(PL、TMZ、PL+TMZ),对照组加入相应DMSO,混合均匀;37℃、5%CO2培养箱中培养48 h后,每孔中加入10 µl CCK8液,继续培养3 h;酶标仪检测各孔OD值。
1.2.3 细胞划痕法检测胶质瘤细胞迁移能力 取对数期U251细胞铺板,待细胞在六孔板内培养至基本融合,用200 µl微量移液枪头垂直划痕,PBS液冲洗3次后加入无血清培养基继续培养,按照分组加入DMSO、PL、TMZ和PL+TMZ,混合均匀,显微镜下观察48 h细胞体外迁移能力。
1.2.4 Transwell实验检测胶质瘤细胞侵袭能力 取对数期U251细胞铺板,长满后用胰酶消化细胞,终止消化后,用含1%BSA的无血清培养基重悬细胞,调整细胞浓度至4×105个/毫升,实验组和对照组分别加上PL、TMZ、PL+TMZ联合用药和DMSO混匀处理。冰上操作用无血清DMEM培养基2∶1稀释Matrigel,浓度为50 µg/ml,Transwell小室微孔膜上表面铺满Matrigel稀释液(每孔50 µl),然后将小室静置于37℃环境下,使Matrigel聚合成凝胶;取200 µl细胞悬液接种于Transwell小室的上室,轻轻摇晃使之均匀铺开,下室加入含10%FBS的DMEM完全培养基500 µl,继续培养48 h,取出上室用棉签轻擦去膜上方的细胞,多聚甲醛室温固定30 min,0.1%结晶紫染色20 min,PBS漂洗两次。每个上室随机取5个100倍视野拍照并计数细胞数,取平均值进行统计学分析。
1.2.5 蛋白质印迹检测蛋白表达变化 应用0.1%DMSO,1.25 μmol/L PL,200 μmol/L TMZ,1.25 μmol/L PL+200 μmol/L TMZ处理细胞48 h,用裂解液冰上裂解细胞30 min,收集蛋白,用BCA法测定蛋白浓度。经过转膜等操作后,用软件处理不同的条带,测量目标蛋白的含量。
1.3 统计学方法
采用SPSS21.0软件处理数据,两样本间比较采用独立样本t检验,多组样本间比较采用单因素方差分析,P<0.05为差异有统计学意义。
2 结果
2.1 白花丹醌可以增强替莫唑胺抑制胶质瘤U251细胞的增殖能力
CCK-8结果显示分别应用0.1%DMSO、10 μmol/L TMZ、50 μmol/L TMZ、100 μmol/L TMZ、200 μmol/L TMZ和400 μmol/L TMZ处理U251细胞48 h后,细胞存活率下降,增殖抑制率分别为(0.87±0.18)%、(3.5±1.28)%、(5.69±2.39)%、(21.6±4.32)%、(60.7±2.58)%和(67.23±3.98)%;从中我们可以发现替莫唑胺浓度超过200 μmol/L后,再升高其浓度,U251细胞抑制率升高不明显,故联合用药选择浓度 200 μmol/L。分别应用0.1%DMSO、1.25 μmol/L PL、2.5 μmol/L PL、5 μmol/L PL、10 μmol/L PL和 20 μmol/L PL处理U251细胞48 h,细胞增殖抑制率为(0.79±0.22)%、(21.6±1.82)%、(27.1±1.54)%、(43.75±4.71)%、(61.08±3.28)%和(96.23±4.53)%。1.25 μmol/L为设置浓度梯度中最小值,故联合用药中百花丹醌选用此浓度。联合用药处理48 h后,U251细胞增殖抑制率为(75.69±2.35)%,明显高于单独应用白花丹醌(P=0.012)或替莫唑胺组(P=0.034),见图1。
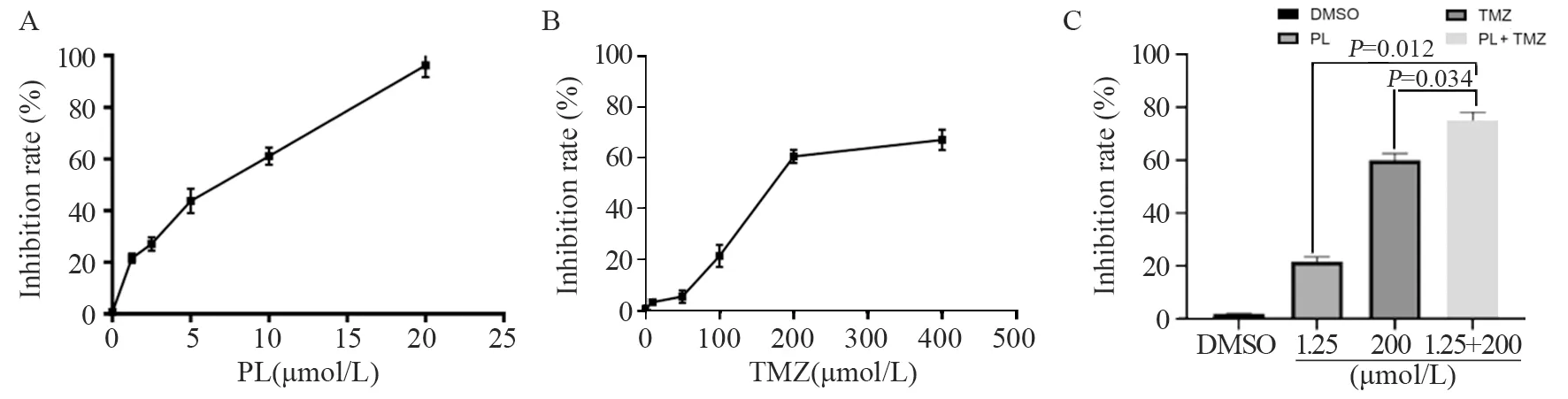
图1 CCK-8检测PL(A)、TMZ(B)和PL+TMZ(C)处理后U251细胞增殖抑制率Figure 1 Proliferation inhibition rate of U251 cells treated with PL(A),TMZ(B) and PL+TMZ(C) detected by CCK-8
2.2 白花丹醌联合替莫唑胺对U251细胞迁移能力的影响
细胞划痕实验结果显示,1.25 μmol/L 白花丹醌联合替莫唑胺可以明显增强替莫唑胺抑制胶质瘤细胞迁移的能力(P=0.023),见图2。

图2 不同药物处理后U251细胞迁移能力的变化Figure 2 Migration abilities of U251 cells treated with different drugs
2.3 白花丹醌联合替莫唑胺对胶质瘤U251细胞侵袭能力的影响
Transwell实验结果显示,联合用药后U251细胞的侵袭能力明显降低(P<0.05),见图3。
2.4 联合用药后U251细胞E-cadherin蛋白的表达变化
Western blot结果显示,和联合用药相比,DMSO对照组、TMZ组、PL组E-cadherin蛋白的表达明显减少(均P<0.05),见图4。
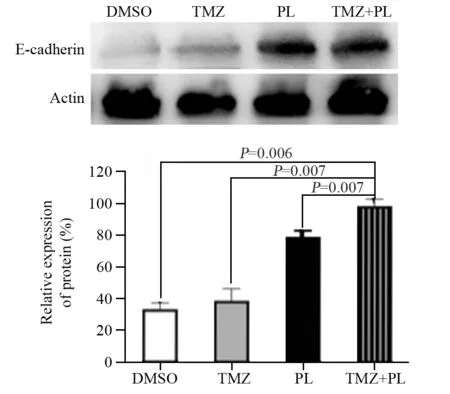
图4 不同药物处理后U251细胞E-cadherin的表达情况Figure 4 Expression of E-cadherin in U251 cells after different drug treatments
3 讨论
由于胶质瘤单纯手术治疗效果不佳,自20世纪80年底以来,化疗成为脑胶质瘤重要的辅助治疗手段,而TMZ作为一线化疗药物易产生耐药[14]。提高胶质瘤细胞对替莫唑胺的敏感度成为人们关注的重点。部分研究表明一些化合物及化学药物可以增加替莫唑胺的耐药性,崔勇等[15]研究发现RNA干扰AKT2的表达可以提高胶质瘤裸鼠移植瘤替莫唑胺的敏感度;张春丽等[16]研究发现七氟醚可以降低人脑胶质瘤U251细胞替莫唑胺抵抗,从而提高替莫唑胺对胶质瘤细胞的杀伤能力;王新等[17]研究发现替莫唑胺联合放射治疗诱导人脑胶质瘤U251细胞自噬,从而增加替莫唑胺对胶质瘤的杀伤作用;还有研究表明地昔帕明[18]、二甲双胍[19]可以提高替莫唑胺对胶质瘤细胞的杀伤作用。本研究通过CCK-8法证明白花丹根茎中提取的中药单体白花丹醌可以提高替莫唑胺对胶质瘤细胞的增殖抑制作用、细胞划痕实验表明小剂量的白花丹醌可以提高替莫唑胺抑制胶质瘤细胞的迁移能力,蛋白免疫印迹实验证明联合用药后U251细胞E-cadherin蛋白的表达升高。E-cadherin属于钙黏素家族成员,有研究表明其和多种肿瘤的恶性行为相关。E-cadherin的升高表明肿瘤细胞迁移和侵袭能力下降[20],从而降低远处转移能力。有研究表明TMZ的耐药机制还包括以下几个方面:(1)DNA损伤修复。目前认为,TMZ耐药是O6-甲基鸟嘌呤DNA甲基转移酶(O6-methyl-guanine-DNA-methytransferase,MGMT)、错配修复(mismatch repair,MMR)、碱基切除修复(base excision repair,BER)等DNA损伤修复系统以及自噬、肿瘤干细胞等共同作用的结果;(2)肿瘤细胞的自噬。目前大量研究证实,自噬可能是肿瘤细胞面对治疗压力时的促生存反应,可促进肿瘤细胞的密集增殖以帮助肿瘤细胞抵御多种不利的环境因素(如化疗药物、放射线等),从而使肿瘤细胞在某些治疗中存活;(3)对于胶质母细胞瘤干细胞(GSCs)与胶质母细胞瘤(GBM)耐药性的关系,学界普遍认为GSCs的存在使GBM细胞对TMZ等药物治疗产生了耐药性,从而导致治疗效果不佳[4]。关于联合用药作用是否可以通过其他机制作用,将成为我们以后研究的重点。

