初治与复治空洞性利福平耐药肺结核患者的CT表现分析
曹盼 梁矿立 袁吉欣 李永波 陈瑞 张志飞 仵倩红
耐药结核病(drug-resistant tuberculosis,DR-TB)是指耐药结核分枝杆菌(Mycobacteriumtuberculosis,MTB)所引起的结核病,因其病程长、传染性强、疗效差、死亡率高、治疗费用高,对患者和健康人群造成了严重威胁,是新世纪结核病控制的最大难题之一[1]。利福平耐药结核病(rifampicin-resistant tuberculosis,RR-TB)定义为MTB对利福平耐药,无论对其他抗结核药物是否耐药,包括利福平单耐药结核病(rifampicin mono-resistant tuberculosis,RMD-TB)、利福平多耐药结核病(rifampicin polydrug-resistant tuberculosis,RPR-TB)以及耐多药结核病(multidrug-resistant tuberculosis,MDR-TB)和广泛耐药结核病(exetensively drug-resistant tuberculosis,XDR-TB)[2]。世界卫生组织[3]《全球结核病报告2020》指出,2019年全球有46.5万例RR-TB,其中78%为MDR-TB,估计死亡例数为18.2万。世界卫生组织和中华人共和国卫生行业标准《WS 196—2017结核病分类》[2]单独将RR-TB 加入耐药肺结核分型之中并强调其发病率和病死率,说明:(1)利福平作为一线抗结核药,其在临床诊疗工作中的重要地位;(2)提醒结核病相关医务人员,MTB对利福平耐药是非常普遍且严重的问题,必需引起高度重视。陈根铭等[4]指出,如果早期诊断RR-TB,并给予针对性治疗,对RR-TB患者至关重要。目前,RR-TB的诊断金标准主要为传统的体外药物敏感性试验(drug susceptibility test,DST),但其获取结果时间长(一般需8~12周),可能会使患者错过最佳治疗时机,导致病情进一步恶化。新的分子生物学快速检测方法如GeneXpert MTB/RIF,虽可快速、精准获取药敏结果,但由于其技术要求高、价格昂贵,通常不作为常规检测手段[5]。有国内外学者研究认为,CT能在DR-TB的早期诊断上发挥重要作用[6]。目前,单耐药肺结核(mono-resistant tuberculosis,MR-TB)、MDR-TB以及它们与药物敏感性肺结核的影像对比分析已有较多的文献报道[4,7-8]。王毅翔等[6]认为厚壁多发空洞病变是提示诊断MDR-TB最有意义的放射学征象,但国内外文献对RR-TB的空洞大小、空洞壁厚度和形态等细节缺乏描述和研究,尤其对初治与复治空洞性RR-TB 的空洞特点对比分析研究甚少。笔者收集2020年1月1日至2021年1月31日在陕西省结核病防治院住院的空洞性RR-TB患者临床和CT资料,并按照患者治疗史将患者分为初治组和复治组,通过回顾性分析对比初治组和复治组患者的临床特征和胸部CT征象,尤其是二者CT图像中空洞的细节,从而提高对初治及复治空洞性RR-TB的认识。
资料和方法
一、 研究对象
收集2020年1月1日至2021年1月31日陕西省结核病防治院住院并经罗氏比例法DST检查确诊的空洞性RR-TB患者72例,将患者分为初治组和复治组,其中初治组患者34例,男24例,女10例;复治组患者38例,男31例,女7例。
二、入组标准
1.纳入标准:(1)初治组和复治组均进行痰培养并菌种鉴定为MTB;(2)符合下列情况之一为初治耐药结核病(new drug-resistant tuberculosis,NDR-TB)患者:①从未服用抗结核药物进行治疗的患者;②服用抗结核药物未满1个月的患者;(3)符合下列情况之一为复治耐药结核病(relapsing drug-resistant tuberculosis,RDR-TB)患者:①既往接受过抗结核治疗;②服用抗结核药物超过1个月;(4)所有患者均行体外DST证实为RR-TB;(5)所有患者胸部CT平扫至少有1个可见的空洞。所有患者的DST和菌种鉴定都来自陕西省结核病防治院。
2.排除标准:CT平扫图像缺失、单侧肺行手术切除及HIV感染的患者。
3.诊断标准:肺结核诊断及RR-TB诊断均根据《WS 288—2017肺结核诊断》[9]和《WS 196—2017结核病分类》[2]。
三、 CT检查方法和图像分析评价
1.CT检查:使用日立Scenaria型64排螺旋CT。训练患者在吸气末屏气扫描,扫描范围从肺尖到肺底。扫描参数:管电压120 kV,管电流采用自动毫安技术,层厚、层距均为5 mm,螺距为1。
2.CT图像分析评价:所有CT图像由影像科2名高年资主治医师共同进行阅片,分析并观察两组CT征象,如果结论不一致,共同讨论并达成一致意见。评价病变的CT征象包括:空洞(包括空洞数量、空洞累及肺叶数、空洞壁最大厚度、空洞最大内径、空洞壁类型、空洞累及单侧肺还是双侧肺、空洞内壁是否光滑、空洞是否伴液平、空洞壁是否有钙化、空洞周围是否有卫星病灶)、支气管病变(包括支气管是否有扩张、支气管管壁有无增厚、管腔有无狭窄、支气管有无闭塞)、肺实变、肺不张、毁损肺、树芽征、肺门及纵隔淋巴结肿大、肺气肿、游离胸腔积液、包裹性胸腔积液、胸膜增厚粘连、肺内钙化灶、纵隔淋巴结钙化。
空洞壁厚度及空洞最大内径均在PACS系统内采用手动光标法测量。空洞壁厚度为垂直洞壁切线方向上的最大厚度。空洞最大径是空洞内壁之间的最大距离,存在多个空洞时测量内径最大的空洞。根据文献[10]中结核空洞壁厚度及分类的定义,将空洞壁厚度≥3 mm定义为厚壁空洞,<3 mm定义为薄壁空洞,此外无壁空洞又称虫噬样空洞,常见于肺结核的特殊类型干酪性肺炎,由于其洞壁模糊,无法测量,仅可测量其内径,故在本研究中将无壁空洞归于薄壁空洞范围内。
四、 实验室检查方法
两组患者均采用改良罗氏培养基培养,体外DST采用比例法(药物包括异烟肼、利福平、乙胺丁醇、链霉素、卷曲霉素、卡那霉素、对氨基水杨酸钠、左氧氟沙星、力克菲蒺、阿米卡星、利福喷丁、丙硫异烟胺)。
五、 统计学处理
结 果
一、两组患者的临床资料对比
72例RR-TB患者中,男性55例(76.39%),女性17例(23.61%);平均年龄(42.33±15.83)岁;咳嗽咳痰患者64例(88.89%);咯血患者21例(29.17%);发热患者24例(33.33%);胸痛患者12例(16.67%);胸闷气短患者25例(34.72%);糖尿病患者16例(22.22%);矽肺患者1例(1.39%)。
按研究组别分初治组34例(47.22%)和复治组38例(52.78%)。复治组患者在性别、年龄、咳嗽咳痰、咯血、发热、胸痛、胸闷气短、糖尿病、矽肺的发生率与初治组患者间差异均无统计学意义(表1)。
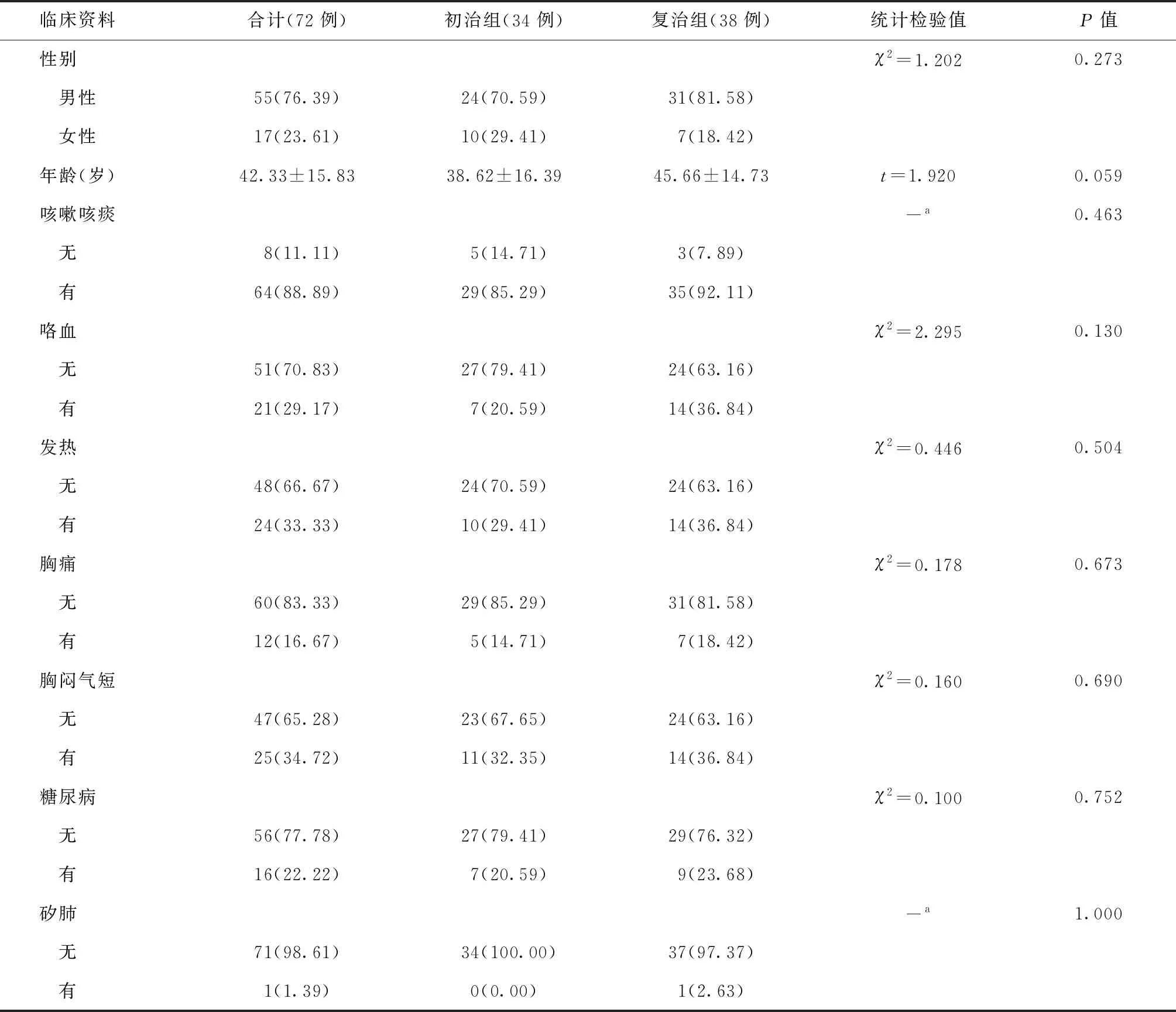
表1 各项临床资料在初治组与复治组患者中的分布情况
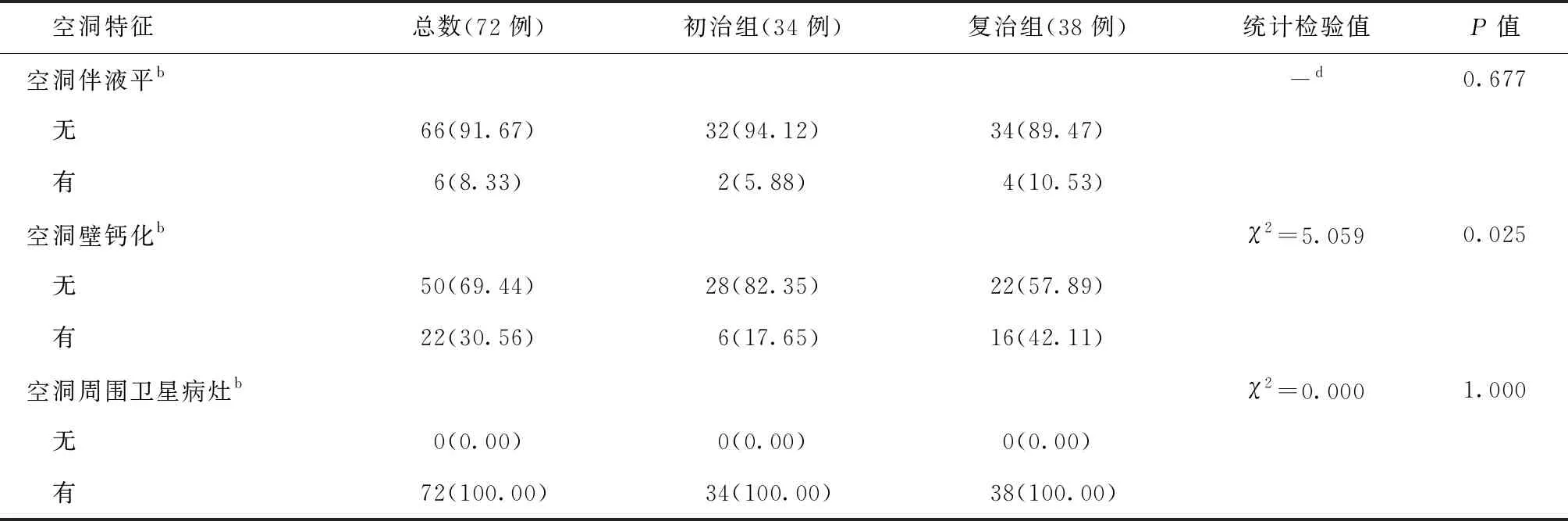
二、两组患者的胸部CT空洞特征对比
72例患者胸部CT测量空洞有关数据:空洞数量M(Q1,Q3)为3.5(1.0,7.5)个;<3个空洞者31例(43.06%),≥3个空洞者41例(56.94%);空洞累及1个肺叶者40例(55.56%),空洞累及1个以上肺叶者32例(44.44%)。空洞最大壁厚为(10.95±6.67) mm,空洞最大内径M(Q1,Q3)为16.45(10.37,27.31) mm。胸部CT表现为薄壁空洞者2例(2.78%),厚壁空洞者63例(87.50%),无壁空洞者7例(9.72%);空洞累及单侧肺者48例(66.67%),空洞累及双侧肺者24例(33.33%);空洞内壁光滑者66者(91.67%),空洞内壁不光滑者6例(8.33%);空洞伴液平者6例(8.33%);空洞壁钙化者22例(30.56%);空洞周围有卫星病灶者72例(100.00%)。两组患者空洞特征对比,其中复治组的空洞数量M(Q1,Q3)为(5.0(2.0,10.0)个,显著多于初治组[(2.0(1.0,5.0)个](Z=2.020,P<0.05);复治组空洞最大内径M(Q1,Q3)为19.40(13.09,34.09) mm,显著大于初治组[12.31(5.35,22.97) mm](Z=2.662,P<0.05);复治组发生空洞壁钙化16例[42.11%(16/38)],与初治组6例[17.65%(6/34)]比较,差异有统计学意义(χ2=5.059,P<0.05)(图1~6)。但两组患者空洞累及的肺叶数、空洞最大壁厚、洞壁类型、空洞累及单双肺情况、空洞内壁光滑程度、空洞伴液平、空洞周围卫星病灶等征象差异均无统计学意义(表2,图1~6)。
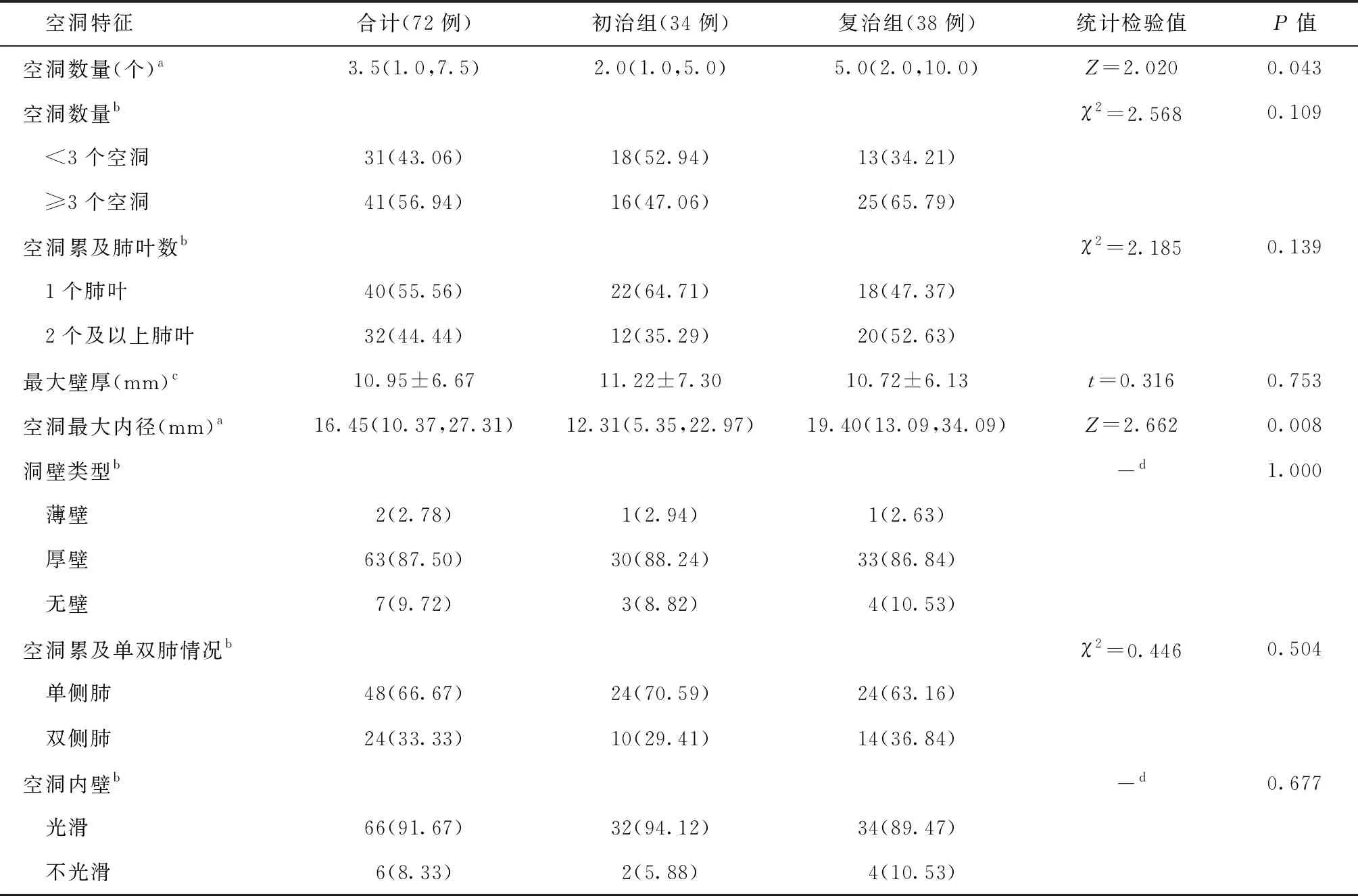
表2 不同空洞CT表现在初治组和复治组的分布情况
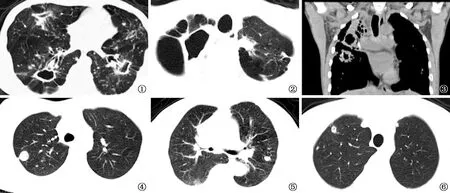
图1~2 患者,男,42岁,复治RR-TB患者(MDR-TB,药物敏感性试验结果显示异烟肼、利福平、乙胺丁醇、链霉素均耐药),双肺多发斑片、结节灶,并多发空洞(空洞数量11个),空洞累及双肺,空洞壁薄厚不一,内壁光滑,空洞最大内径约40.21 mm,周围可见卫星病灶,两肺肺气肿,纵隔淋巴结肿大,部分区域钙化 图3 患者,男,45岁,复治RR-TB患者(MDR-TB,药物敏感性试验结果显示异烟肼、利福平、链霉素、氟喹诺酮类耐药),双肺多发片状、结节灶,并多发空洞,空洞累及双肺,空洞壁厚,内壁光滑,右肺上叶实变,部分损毁,可见钙化灶,部分空洞壁钙化 图4 患者,女,19岁,初治RR-TB患者(RMD-TB,药物敏感性试验显示利福平单耐药)。右肺上叶孤立厚壁空洞,空洞单累及右肺上叶,周围可见卫星病灶,空洞最大内径约1.53 mm 图5 患者,女,72岁,初治RR-TB患者(RMD-TB,药物敏感性试验显示利福平单耐药)。左肺上叶孤立厚壁空洞,空洞单累及左肺上叶,周围可见卫星病灶,空洞最大内径约2.06 mm 图6 患者,男,24岁,初治RR-TB患者(RMD-TB,药物敏感性试验显示利福平单耐药),男,24岁。右肺上叶孤立厚壁空洞,空洞单累及右肺上叶,周围可见卫星病灶,空洞最大内径约3.06 mm
三、两组患者非空洞CT特征对比
72例患者胸部CT扫描显示,有支气管扩张42例(58.33%),支气管增厚狭窄61例(84.72%),支气管闭塞22例(30.56%),肺实变48例(66.67%),肺不张9例(12.50%),毁损肺21例(29.17%),有树芽征72例(100.00%),肺门及纵隔淋巴结肿大44例(61.11%),肺气肿20例(27.78%),游离胸腔积液8例(11.11%),包裹性胸腔积液4例(5.56%),肺内有钙化灶28例(38.89%),胸膜增厚粘连51例(70.83%),胸膜钙化4例(5.56%),纵隔淋巴结钙化21例(29.17%)。
复治组肺实变发生率为78.95%(30/38),毁损肺发生率为39.47%(15/38),肺气肿发生率为39.47%(15/38),肺内钙化灶发生率为52.63%(20/38),均高于初治组[52.94%(18/34)、17.65%(6/34)、14.71%(5/34)、23.53%(8/34)],差异均有统计学意义(χ2值分别为5.461、4.138、5.487、6.395,P值均<0.05)(表3,图2~3)。复治组患者支气管扩张、支气管增厚狭窄、支气管闭塞、肺不张、树芽征、肺门及纵隔淋巴结肿大、游离胸腔积液、包裹性胸腔积液、胸膜增厚粘连、胸膜钙化、纵隔淋巴结钙化发生率与初治组患者的发生率比较,差异均无统计学意义(表3)。
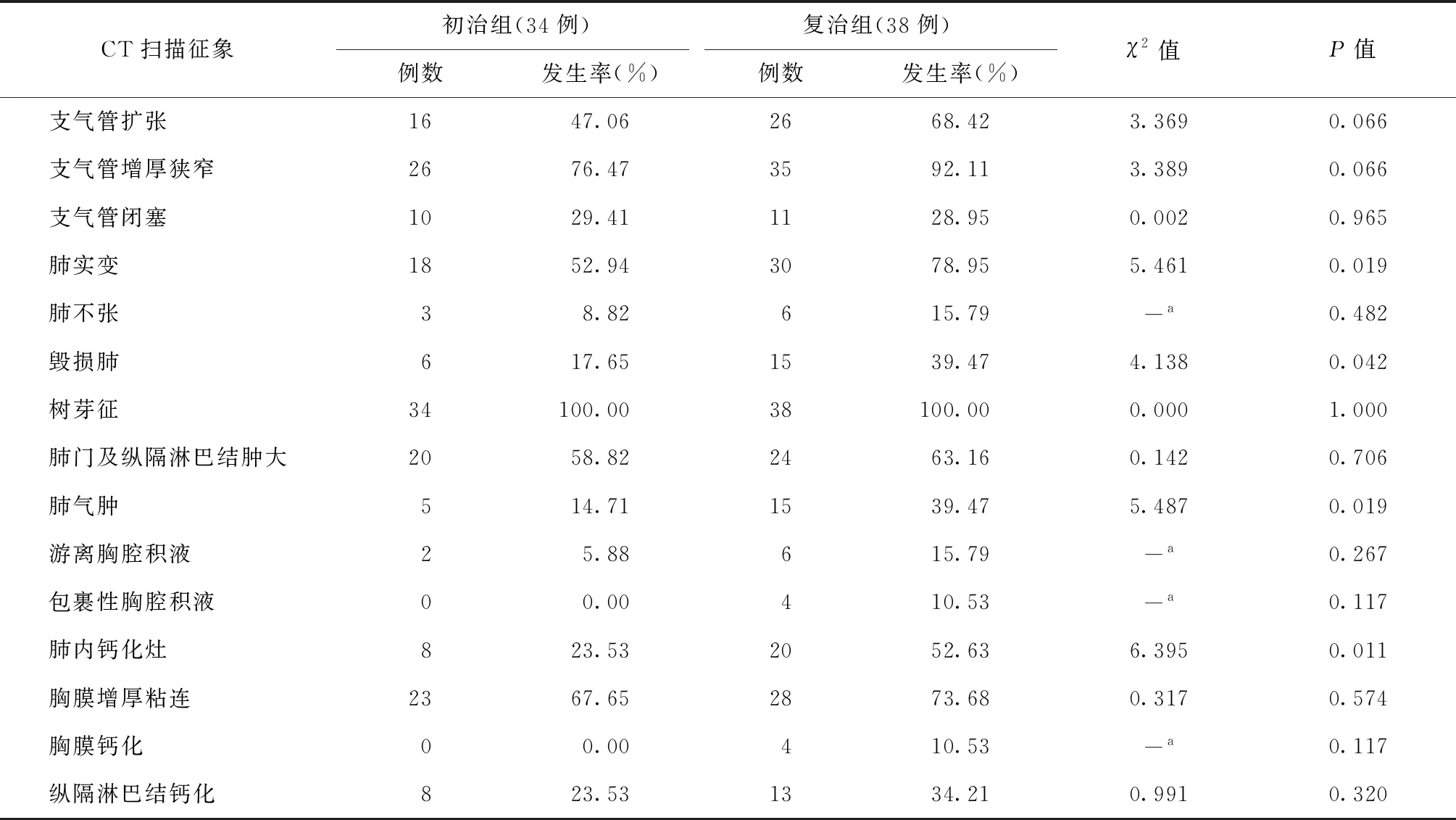
表3 非空洞CT表现在初治组与复治组的分布情况
讨 论
有研究表明,结核空洞是DR-TB发生的生物学基础[11],但目前国内外大部分研究未深入对RR-TB 的空洞病变特征进行详细分析[6],而且既往文献主要针对初治或复治的MR-TB、MDR-TB、XDR-TB三型影像学征象进行对比分析研究[4,12-17]。本研究将空洞性RR-TB分为初治组和复治组,主要分析和对比了两组在CT空洞病变方面的特征。结果显示:复治组患者的空洞数量要显著多于初治组,且复治组的空洞最大内径也显著大于初治组。
续表2
有研究表明,MDR-TB患者敏感度低但特异度高的唯一CT征象是多发厚壁空洞,尤其是空洞数量≥3个及空洞直径≥30 mm[7]。王毅翔等[6]分析了17篇与MDR-TB相关的影像学征象文章后得出,厚壁多发空洞病变是提示MDR-TB诊断最有意义的影像学征象,MDR-TB患者平均空洞数量可能≥3个。Kiyan等[16]认为多发空洞是获得性耐药结核病的显著特点,可能与空洞数量越多,邻近肺门、大血管或胸膜(叶间胸膜)的概率越高,由此受牵拉而不易闭合有关。杨佳等[8]指出,复治组DR-TB空洞数量明显高于初治组,可能因为复治组患者至少进行了长达几个月抗结核治疗,因此患病时间较初治组更长,空洞出现的概率更大,空洞数量随着患病时间的延长而增多。本研究中复治组空洞数量明显多于初治组,与文献[8]报道相符。
本研究中,复治组空洞最大内径明显大于初治组,复治组空洞最大内径中位数为19.40 mm,两组合计空洞最大内径中位数为16.45 mm,与文献报告的MDR-TB患者空洞直径≥30 mm不符[8]。造成不符的原因可能是由于本研究中MDR-TB患者较少,所以导致空洞的最大直径有所不同,其次本研究测量的空洞直径均为其最大内径,而文献 [8]未定义空洞最大直径的概念,有可能测量的是整个病灶的最大直径,也可能造成二者关于空洞直径的统计学差异。而本研究中复治组空洞最大内径上四分位数(Q3)为34.09 mm,与文献[7]报告相符,可能与复治组中存在XDR-TB患者有关。XDR-TB是所有肺结核中最严重的类型,并发毁损肺和多发空洞更为常见,在抗结核治疗过程中,空洞增大增多,空洞缩小及闭合率低,导致其空洞最大内径在所有DR-TB类型中测量值最大[18-19],而空洞内径即空洞的大小与空洞病变内细菌载量以及空洞内细菌浓度呈正相关[7,20-24],从而导致耐药自发突变概率增加,因此大空洞更与MDR-TB和XDR-TB相关[7,19]。
Cheon[19]提出厚壁空洞与MDR-TB及XDR-TB的发生密切相关,与MDR-TB空洞相比,XDR-TB的空洞壁更厚。Lyu等[25]解释,厚壁空洞耐药机制为结核空洞壁有屏障作用,尤其厚壁空洞,可大幅度降低抗结核药物的渗透性,而且空洞周围血管少,缺乏血供,通过血流向空洞内渗透的抗结核药物量更少,空洞壁血药浓度维持在较低水平,难以有效抑菌及杀菌,空洞内大量隐匿的MTB得以存活,从而使空洞内反复持续排菌,逐步诱发形成DR-TB。还有文献认为,空洞壁厚意味着MTB高负荷量,增加了耐药细菌种群建立的可能,从而促使自发基因突变产生耐药性[18,26-27]。本研究72例RR-TB患者平均空洞最大壁厚均数为10.95 mm,绝大部分患者为厚壁空洞(63例),其余为薄壁空洞(2例)和无壁空洞(7例),与文献[18]报道相符。但初治组和复治组在空洞最大壁厚方面差异无统计学意义,原因可能是本研究中所有患者均为RR-TB,MDR-TB组为厚壁空洞已有文献支持[18],初治组也主要表现为厚壁空洞的原因可能与前面所述的空洞耐药机制相同[25],这也提示影像科医师以后在结核病患者胸部CT图像中观察到厚壁空洞时首先要提示临床医师该患者有耐药的可能性,但不能就此判断耐药类型,需进一步进行药物敏感性试验。2例薄壁空洞分别来自RMD-TB和MDR-TB患者,且均为复治,由于薄壁空洞患者数量太少,而且未查到相关文献报道,因此不能得出薄壁空洞患者就能排除耐药的可能性,亦可能是由于少数患者经过抗结核药物治疗空洞壁厚度缩小所致,需进一步研究。有研究认为,初治MR-TB患者的无壁空洞显著增多,是MR-TB发生的主要危险因素之一,有无壁空洞的患者含菌量最高,无壁空洞代表病变急且严重[4,28]。本研究7例无壁空洞按有无抗结核治疗史统计,有3例为初治患者,4例为复治患者。
复治患者属慢性迁延肺结核,结核病史较长,肺实变不易完全性吸收,向纤维化及肺组织萎缩发展,部分形成毁损肺,获得性MDR-TB患者因病史长且经过抗结核药物治疗,出现钙化肉芽肿的概率更大,而NDR-TB病变进展迅速且处于超敏状态,钙质不易沉积。本研究中复治组肺实变、毁损肺、肺内钙化灶显著多于初治组,与文献报道相符合[29-31]。肺结核合并肺气肿时将一定程度增加耐药风险,慢性阻塞性肺疾病患者急性加重期经常使用氟喹诺酮类药物治疗,而该类药物为最新结核病治疗方案的核心,其间断性使用为引起RR-TB的重要危险因素[32]。本研究中复治组肺气肿患者显著多于初治组,与文献报道相符,与复治组患病时间长,肺组织纤维化及瘢痕牵拉有关[4]。“树芽征”几乎是所有活动性肺结核的特征表现,该CT征象与是否耐药无关,本研究两组患者均出现“树芽征”表现,与文献报道相符[33]。
由于本研究为回顾性研究,样本量较少且样本代表性不够,尤其是RR-TB中RMD-TB样本量不足,且包含利福平耐药之外的其他药物耐药,如MDR-TB中既包含利福平耐药,同时也包括异烟肼耐药,选择偏倚和药物混杂因素难以避免,未纳入带有空洞的药物敏感性肺结核组作为对照也是本研究的不足,需要进一步研究予以明确。
总之,空洞性RR-TB患者CT表现呈多发空洞、空洞内径较大、空洞壁钙化、肺实变、毁损肺、肺气肿、肺内钙化灶等征象时,高度提示RR-TB可能,特别需怀疑复治RR-TB可能;而初治RR-TB的CT表现虽不如复治重,但也具有多发空洞、空洞内径较大等特点。因此,对于初治和复治肺结核患者,单依靠CT表现不能确诊是否为耐药肺结核,更不能依据影像表现进行分型,需提示临床尽早行DST明确是否耐药以及耐药类型,使医生及时为患者制定用药方案,同时CT表现可以为后续治疗预后情况提供对比,可以作为疗效好坏的重要评价指标,从而使得空洞性RR-TB患者得到及时有效的诊治。

