麻杏石甘汤合麦门冬汤治疗小儿喘息性支气管炎临床观察
耿晓雪
小儿喘息性支气管炎指的是婴幼儿发生急性支气管炎同时伴发喘息,属于临床综合征,疾病极少会累及肺实质,部分患儿受疾病影响会发生支气管哮喘,1~3岁低龄儿童为疾病高发人群。本病通常发生于上呼吸道感染后,临床症状主要包括发热、呼气时间增长,肺部伴有粗湿啰音或哮喘音,哮喘发生无规律,且疾病复发几率较高,大部分复发原因为感染所致。疾病及时对症治疗预后良好,但是如果未能及时治疗或是治疗不当,也会危及患儿生命安全。因此,临床治疗时需要注意提升用药合理性及有效性。中医认为[1],小儿喘息性支气管炎属于外感咳嗽,根据致病原因不同,可以分为风热、风寒咳嗽及实热喘,临床将清热、宣肺、平喘、散寒疏风为主要原则,需要根据临床辨证情况进行对症治疗。本研究将大连妇幼保健院收治的81例小儿喘息性支气管炎患儿作为研究对象,分析和研究应用麻杏石甘汤合麦门冬汤的临床应用效果。报道如下。
1 资料与方法
1.1 一般资料本次研究对象为收治的小儿喘息性支气管炎患儿81例,时间为2019年2月—2020年2月,按随机数字表法将其分为2组。对照组(40例)男女患儿各20例;年龄最小为6个月,最大为8岁,平均年龄为(3.82±2.31)岁。观察组(41例)男女患儿分别为22例、19例;年龄最小为8个月,最大为10岁,平均年龄为(4.03±2.42)岁。2组患儿均为发病后1~5 d进行诊治。2组患儿基线资料差异无统计学意义(P>0.05),可对比。大连市妇幼保健院伦理委员会审核批准本次研究。患儿家属知情,了解同意治疗方案,并签署知情同意文件。
1.2 诊断标准西医诊断:患儿主要临床症状为气喘、气促、咳嗽,少数患儿存在鼻扇、呼吸三凹、口唇发绀;听诊结果表明肺部存在湿啰音及哮喘音。大部分患儿血常规检查显示:中性粒细胞和白细胞总数异常增高;胸部X线片显示:肺部未见实变影,双肺部纹理表现为增强、模糊[2]。中医诊断:主要中医症状为恶风、发热、微汗、咳嗽、呼吸气喘、舌及咽部发红,舌苔干黄、脉浮,中医辨证认为风热犯肺、存在阴虚肺热症状。
1.3 纳入标准81例患儿均符合儿科小儿喘息性支气管炎诊断标准;排除心肾功能不全患儿;依从性较差患儿。
1.4 方法
1.4.1 治疗方法2组患儿均根据体温情况给予物理及药物降温处理。对照组给予西医常规治疗:气道痉挛患儿给予沙丁胺醇;血常规显示白细胞升高,提示存在细菌感染患儿给予阿莫西林;血常规无异常,判定为支原体感染患儿给予克拉霉素;病毒感染患儿给予泛昔洛韦;合并发生真菌感染患儿给予氟康唑。药物剂量和服用方法根据患儿病情和体质量酌情决定。观察组给予麻杏石甘汤联合麦门冬汤,麻杏石甘汤方剂药物主为:莱菔子、甘草、麻黄各6 g,杏仁9 g,鲜芦根、天竺黄各12 g,生石膏24 g;麦门冬汤方剂药物为:粳米3 g,大枣4枚,清半夏6 g,人参9 g,麦冬42 g。药物加水浸泡后煎为100 ml药汁,分为2份,早晚各服1次。
1.4.2 观察指标观察记录患儿各项恢复指标,包括:退热时间、肺部湿啰音消失时间、咳嗽停止时间。不良反应包括:恶心、皮疹、食欲不振、腹泻。
1.4.3 疗效判断标准分为显效(咳嗽喘息等临床症状全部消失,血常规和肺部听诊结果正常)、有效(咳嗽喘息等临床症状显著改善,血常规和肺部听诊结果显示正常)、无效(咳嗽喘息等临床症状和治疗前无明显改变,甚至表现为加重,血常规和肺部听诊结果仍存在异常)。显效率+有效率=治疗总有效率。
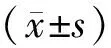
2 结果
2.1 2组患儿临床治疗效果比较对照组临床治疗总有效率(85.00%)低于观察组(97.56%),差异有统计学意义(P<0.05)。见表1。

表1 2组患儿临床治疗效果比较 (例,%)
2.2 2组患儿各项指标恢复时间比较对照组患儿各项指标恢复时间(退热、肺部湿啰音消失、咳嗽停止)均长于观察组,差异均存在统计学意义(P<0.05)。见表2。

表2 2组患儿各项指标恢复时间比较 (例,
2.3 2组患儿治疗后不良反应发生情况比较观察组总计41例患儿,1例发生腹泻,本组并发症发生率为2.44%(1/41);对照组总计40例患儿,腹泻和恶心各发生2例,1例发生皮疹,2例发生食欲不振,本组并发症发生率为17.50%(7/40)。经计算,χ2=5.160P=0.023,2组不良反应发生率比较,对照组高于观察组,差异存在统计学意义(P<0.05)。
3 讨论
喘息性支气管炎属于儿科呼吸系统疾病中较为常见和高发的一种,疾病在季节更替的时候发生率相对较高,特别是冬春、秋冬季更为多见。喘息性支气管炎被西医定义为下呼吸道疾病,疾病主要临床症状为不同程度咳嗽和喘息,大部分患儿发病后会发热,但是通常为低热,高热情况发生率相对较低。另外,患者均存在呼吸急促,甚至呼吸困难。一般情况,我们认为喘息性支气管炎和哮喘具有一定关联。部分患儿发生喘息性支气管炎后,可以发展为哮喘,主要是因为疾病反复发作诱发的。中医观点认为[3],小儿喘息性支气管炎属于外感咳嗽,主要症状为气喘、上气、咳嗽等。机体外感风寒或风热,邪气侵犯肺卫,从而导致肺气不宣,肺主气,主呼吸,肺络郁结会导致痰盛,阻滞气机,因此会表现为气急、咳嗽、多痰、鼻扇等症状。
临床治疗本病多利用抗生素,虽然可实现治疗目的,但患儿年龄较小,抵抗力较弱,容易产生耐药性且不良反应发生率高于成人,因此总体效果并不理想。麻杏石甘汤源于《伤寒论》,属于经典的辛凉重剂,方剂中的麻黄药性辛温,具有解表、发汗、宣肺止喘作用,如果患儿因风寒、风热诱发疾病时可以选择生麻黄,注重强力解表发汗,而内热伴气喘患儿可以用炙麻黄,药物发汗效果较弱,但是具有良好平喘止咳效力;生石膏辛甘寒,有助于生津、清热、泻火,2味主药配伍,在泄热同时还可宣肺。杏仁味苦性温,可疏解肺气,平喘止咳,还可协助生石膏和麻黄实现泄热、清肺作用[4];炙甘草味甘性平,有助于健脾补气、止咳祛痰,还可中和麻黄和生石膏药物寒温,方剂对于治疗汗出伴喘、低热,肺热诱发咳喘效果理想。麦门冬汤源于《金匮要略》,主要包括麦冬、甘草、人参、粳米、清半夏、大枣,麦冬可滋养胃肺、疏降虚火;人参性温滋补,具有益气生津作用;清半夏可化痰、降逆;大枣、粳米和甘草为使药,具有生津液、调理胃气功效。方剂整体具有清肺养胃、下气止逆作用,治疗虚火上逆效果理想。另外,还可根据患儿症状及辨证结果合理加减方剂,能够提升治疗有效率。例如患儿咳嗽严重可加味辛微苦、镇咳化痰的款冬花以及味苦、性温、止咳镇痰、润肺的紫菀;患儿痰多可加润肺化痰止咳,治疗肺热、咳嗽的川贝母;痰湿引发严重咳喘可加具有散寒止痛效用的细辛,解表散寒的生姜,生精益气、固涩的五味子;患儿痰滑、积热、痰多且排出困难、痰黄稠可加具有化痰、清热、散结作用的海浮石;痰液较多可加化痰顺气的陈皮及化痰清热的川贝母及利咽清喉的桔梗;内热阴虚、咽部发红可加凉血降火、清肺的地骨皮,润燥、生津、泻火散热的知母和泻火、解毒、凉血、滋阴的玄参;大便干燥可加润肠通便的火麻仁;外感严重时可加具有解表作用的菊花,清热祛风、明目凉血的桑叶和利咽、散风驱热的蝉蜕;食欲不振、纳差可加具有益于消化的焦三仙(焦神曲、焦麦芽、焦山楂)[5]。
麻杏石甘汤、麦门冬汤两方合用,对于治疗风热犯肺具有良好效果,也可同时治疗肺热、阴虚导致的气喘和咳嗽,两方联用对于治疗小儿喘息性支气管炎具有良好效果[6]。本次研究结果显示,2组患儿治疗总有效率、不良反应发生率比较,观察组均具有明显优势,且观察组患儿各项指标改善时间均短于对照组(P<0.05),表明小儿喘息性支气管炎采用麻杏石甘汤联合麦门冬汤治疗效果优于西药治疗,辨证调整方剂可针对性改善患儿临床症状,缩短治疗时间,中药均为天然药物,有利于降低不良反应发生率,且费用低廉,大众接受度理想。
综上可知,应用麻杏石甘汤联合麦门冬汤治疗小儿喘息性支气管炎,临床效果理想,患儿临床症状得到有效改善,且中药药性温和,相比西药,不良反应发生率显著降低,药物还有利于提升机体免疫能力,具有推广应用价值。

