急性缺血性脑卒中患者早期活动优势方案研究
张敏,王清,李现文,蒋园园,史慧玲,彭田田
急性脑卒中是目前导致成人残疾和病死的主要原因,缺血性卒中约占80%,早期康复可以改善卒中患者神经功能缺损症状,对卒中后脑损伤具有保护作用,可预防卒中相关并发症的发生[1-2]。早期活动是早期康复的核心内容,是由护士或理疗师等团队实施的有一定频率的离床活动,包括床椅转移、离床坐位、站立和行走,不包括在床上进行的活动[3-4]。国内外相关指南建议,卒中患者病情稳定后可进行早期活动[5-6],国外学者通过对早期活动系列研究,将早期活动“时间窗”缩短至卒中发生后24 h内[4,7],我国在早期活动开始时间方面争议较大[8]。目前对卒中患者早期活动缺乏量化的活动指导,包括活动开始时间、活动强度、活动频率、每次活动时间等,早期活动的实施缺乏可操作性。本研究从早期活动的实施角度出发,在文献研究明确早期活动实施影响因素的基础上,采用正交设计,筛选出急性缺血性脑卒中患者早期活动的优选方案,以促进早期活动有效落实,保证活动安全目的。
1 资料与方法
1.1一般资料 选择2019年10月至2020年6月在南京鼓楼医院神经内科住院的急性缺血性脑卒中患者为研究对象。纳入标准:年龄18~80岁,符合急性缺血性脑卒中诊断标准[9],经头颅CT或MRI确诊;②存在神经功能缺损,采用美国国立卫生院卒中量表(National Institutes of Health Stroke Scale,NIHSS)[10],1分≤NIHSS<16分;③存在日常生活活动能力缺陷,Barthel指数(BI)评分≤85分;④能正确回答问题,校正改良早期预警评分[11](Modified Early Warning Score,MEWS)≤2分,且单维度得分<2分;⑤患者自愿参加并配合研究。排除标准:①存在精神疾病;②伴有影响活动的共病或肢体骨折;③姑息治疗及恶性肿瘤晚期;④入院时病程超过72 h。剔除标准:①入院后2 h内神经功能缺损症状进行性加重;②研究对象依从性差,出现≥3次未遵守活动方案,或不能配合研究要求退出;③发生严重不良事件、并发症或特殊生理变化不宜继续接受试验,自行退出。本研究样本量的估算基于国内一项动物实验模型的正交设计[12],为提高试验精度,减少误差,对每种水平搭配进行7次重复试验[13],共纳入63例患者,计算机生成随机号(种子:84876395),将入选的63例患者随机分为9组,每组7例,6例患者因依从性差,不配合研究或病情进展被剔除,最终57例患者完成本次研究,其中男36例,女21例;年龄39~80(63.18±10.41)岁。入院时间为卒中后2.5~72.0(34.44±22.65)h;卒中后24 h内,卒中后24~48 h,卒中后48~72 h入院各为19例。各组患者一般资料比较,差异无统计学意义(均P>0.05),见表1。本研究通过南京鼓楼医院医学伦理委员会审查。

表1 各组患者一般资料比较
1.2方法
1.2.1确定急性缺血性脑卒中患者早期活动影响因素及水平 以“急性缺血性脑卒中患者早期活动”为主题,进行文献研究,文献纳入标准:最佳实践、指南、专家共识、系统评价及高质量原始研究;语言限定为中、英文。排除标准:重复发表文献;无法获取全文的摘要;文献质量评价低的文献。最终纳入文献5篇[16-20],总结急性缺血性脑卒中早期活动处方相关内容,从疗效和安全性方面筛选出急性缺血性脑卒中患者早期活动参数包括4因素(A、B、C、D)各3水平。活动开始时间(A):卒中后24 h内(A1),卒中后24~48 h(A2),卒中后48 h以上(A3)。活动强度(B):床椅转移+离床坐位(B1),床椅转移+离床坐位+站立(B2),床椅转移+离床坐位+站立+行走(或爬楼)(B3)。活动频率(C):1次/d(C1),2~3次/d(C2),>3次/d(C3)。每次活动时间(D):<30 min(D1),30~60 min(D2),>60 min(D3)。考虑到纳入的研究对象从发病至入院的时间为不可控因素,本研究未将活动开始时间A纳入正交表,根据指南推荐意见,所有患者在入院后24 h内根据方案实施早期活动[2],结合L9(33)正交表,做出3因素3水平9种组合方案,见表2。
1.2.2实施方法 在常规治疗的基础上,所有患者在入院后24 h内实施离床活动。①人员培训:成立早期活动实施团队,由研究者本人、副高级职称以上的专科(神经内科、康复科)医生、主管技师职称以上的康复师负责培训,共4次培训课程(理论、技能培训各2次),内容包括早期活动的概念、卧床相关并发症、实施流程、离床活动技能指导等。②活动前评估:应用校正MEWS评估患者病情,包括体温、血压、呼吸、心率、血氧饱和度及意识水平,分数越高代表病情越重[11],本研究基于前期研究结果[21-22],将MEWS≤2分,且单维度得分<2分作为活动指征。③早期活动:9组患者均按照表2中的设计方案进行干预,活动过程中评估患者的耐受情况,包括心率、血压、血氧饱和度,以及是否出现心慌、胸闷、大汗、头晕等症状。如患者活动过程中出现心率>130次/min、血压升高或下降>30 mmHg、SpO2<0.93,以及出现心慌、胸闷、大汗、头晕等不耐受情况,暂停活动。④安全保障:患者入组后即佩戴智能手环(华为公司生产的荣耀手环5,可记录活动频率与步数,监测心率,支持手动测量血压和血氧饱和度),如手环数据提示患者可能出现活动不耐受,暂停活动,采用医用监护设备(Philips监护仪G30)进行复测。结合脑卒中患者的身体功能特点,病区走廊安装扶手,确保患者活动区域无障碍,贴行走距离的地标,配备各类早期活动辅助器具,包括助行器、移位机等。责任护士每日记录患者活动情况和整理患者手环的监测数据。由专门指派的研究人员监测活动剂量,以确保研究对象良好的依从性。

表2 卒中后早期活动方案正交设计表
1.2.3评价方法 评价指标在患者入组第1天、出院时和(或)出院1个月时对患者进行相关量表的评价。①日常生活自理能力:采用BI评估,评分范围0~100分,评分越高,生活自理能力越好。②疲劳严重程度量表(FSS):总分为63分,总分<36分表示没有疲劳,≥36分表示有疲劳[14]。③脑卒中康复自我效能量表(Stroke Self-efficacy Questionnaire,SSEQ):采用11个等级评分法,0分表示完全没有信心,10分表示完全有信心,总分0~130分,得分越高,表明受试者的康复自我效能越好[23]。④脑卒中专用生活质量量表(Stroke-Specific Quality of Life Scale,SS-QoL):包括精力、家庭角色、语言、活动能力、情绪、个性、自理能力、社会角色、思维、上肢功能、视力和工作/劳动共12个维度49个条目,各条目均采用5级评分制,得分49~245分,得分越高,说明生活质量越好[24]。⑤自主参与问卷(Impact on Participation and Autonomy Questionnaire,IPA):包含室内自主参与、室外自主参与、家庭角色自主参与、社会生活自主参与4个维度,25个条目,每个条目从“完全符合”到“完全不符合”分别赋0~4分,问卷总分为0~100分,得分越高表示社会参与水平越低[25]。⑥激惹、抑郁和焦虑自评量表(IDA):该量表测量抑郁、焦虑、内向性激惹、外向性激惹4个因素,分数越高,表明抑郁、焦虑、激惹的程度越高[15]。⑦美国国立卫生院卒中量表(NIHSS):采用NIHSS对患者入院时和出院时的神经功能缺损程度进行评估,该量表共11项,总分范围 0~24分,得分越高,神经功能越差[10]。考虑到患者出院后的康复自我效能、卒中后生活质量及社会参与方面与卒中前存在较大的差异,部分感知仅发生于卒中发生后,故SSEQ、SS-QoL、IPA这3个指标仅在出院后1个月进行评价。
1.2.4资料收集方法 有2名经过培训的护士向患者或其照护者解释研究的目的与方法,入院时、出院时的问卷现场评估,通过面对面访谈收集资料并填写。出院后1个月的问卷通过随访系统发送至患者或照护者的手机端,1周内填写完整,如1周内问卷未返回或问卷信息不完整,由随访护士通过电话随访,收集问卷信息。所有问卷测评的研究人员对患者分组不知情。
1.2.5统计学方法 使用SPSS19.0软件进行数据分析,首先使用Kolmogorov-Smirnov法进行正态性检验。各组卒中后患者评价指标的比较采用正交设计极差分析及方差分析。由于活动开始时间A对患者的结局可能有影响,将此因素按照卒中发生时间的3水平进行分类,纳入到数据处理中。检验水准α=0.05。
2 结果
2.1各指标优势方案的极差分析 见表3、4。K为均值,它的大小反映同一个因素的各个不同水平对试验结果影响的大小并以此确定该因素应取的最佳水平,以BI为例,K1中的70.714,是指活动开始时间A1水平下的BI均值。R为极差(最大值-最小值),反映各因素的水平变动对试验结果影响的大小。K与R值越大,表明对应的因素及水平对试验指标影响越大。
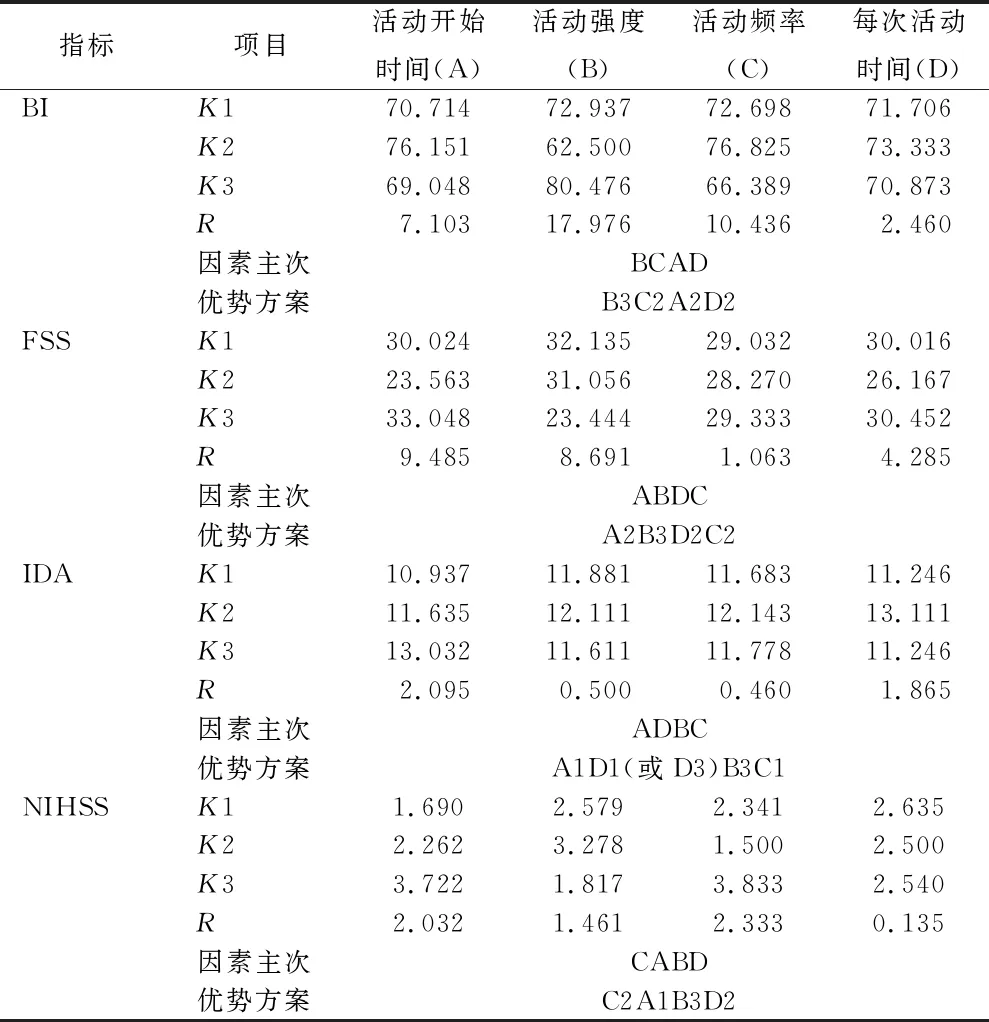
表3 57例患者出院时各指标优势方案的极差分析
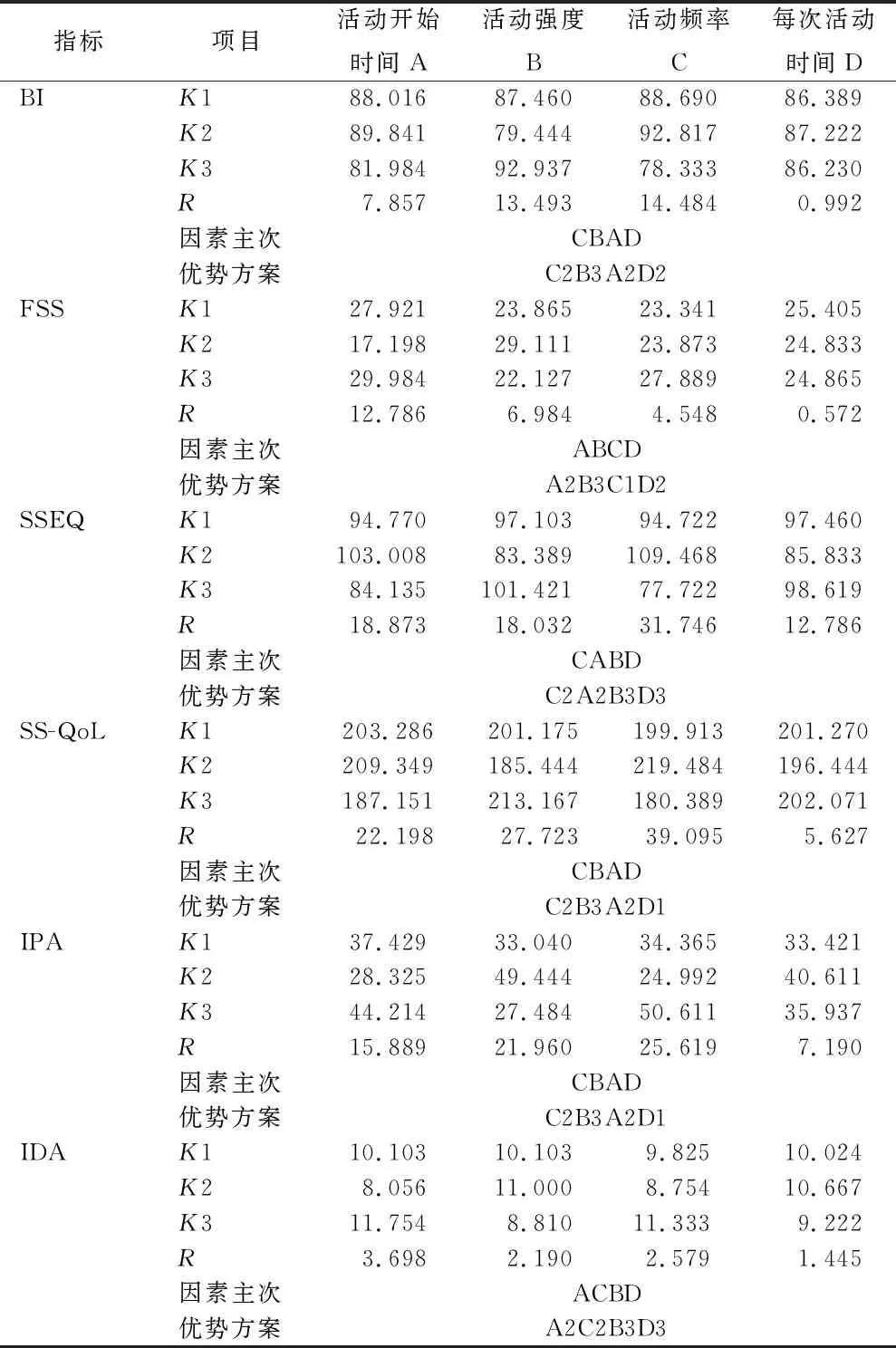
表4 57例患者出院1个月时各指标优势方案的极差分析
2.2各指标优势方案的方差分析 见表5。

表5 各指标优势方案的方差分析
3 讨论
3.1优势方案 早期活动实施过程中干预要素对患者结局的影响,各干预要素之间的最佳水平及最优的交互关系是目前值得探索的问题。而正交设计试验为此类问题提供了解决思路。故本研究在急性缺血性脑卒中患者常规药物治疗的基础上,应用正交设计试验的思路,整合实践得出急性缺血性脑卒中患者早期活动相对较优的方案为:急性缺血性脑卒中患者早期活动的开始时间为卒中发生后24~48 h,活动频率为每日2~3次,活动强度推荐在活动能力允许情况下实施床椅转移、离床坐位、站立及行走或爬楼,每次活动时间可根据患者的实际情况决定。具体分析如下。
3.1.1活动开始时间 根据表5结果,因素A(活动开始时间)对出院时及出院1个月时FSS、出院1个月时SS-QoL的影响差异有统计学意义(P<0.05,P<0.01),说明活动开始时间可能是影响卒中患者早期活动效果的重要因素。结合表3、4结果,不同时间开始实施早期活动后的FSS、SS-QoL指标变化以A2为最佳水平,因此卒中后24~48 h开始实施早期活动为较适宜的时机。相关研究显示,卒中后疲劳的发生率为25%~85%[26],疲乏的感知与体验严重影响了患者的康复进程[27]。结合本研究结果,提示卒中患者早期活动开始时机可能不是越早越好,过早活动可能会增加患者的疲劳感与不佳的活动体验,也不利于早期康复的有序进行。
3.1.2活动强度 根据表5结果,因素B(活动强度)对急性缺血性脑卒中患者出院时及出院1个月后BI、出院时FSS、出院1个月后SS-QoL和IPA的影响差异有统计学意义(P<0.05,P<0.01),表明活动强度可能是影响卒中患者早期活动效果的重要因素。对于活动强度的选择,根据表3、4结果可见不同强度的早期活动患者BI、FSS、SS-QoL、IPA具有差异,且以B3为最佳水平,即活动强度以床椅转移+离床坐位+站立+行走(或爬楼)为最优选择,提示在临床实践中,应鼓励患者根据自己的肌力情况做适合自己最大强度的离床活动,有利于提高生活自理能力、生活质量和社会参与度。根据患者出院时FSS的极差结果显示,低强度活动的患者其疲劳感反而较高,可能因为肢体活动时间减少时身体储备势能下降,患者在活动时需消耗的体力更多,储备减少和消耗增加导致患者躯体疲劳更为明显[27]。
3.1.3活动频率 根据表5结果,因素C(活动频率)对出院时NIHSS、出院1个月时BI、SSEQ、SS-QoL、IPA具有显著影响(均P<0.01),说明活动频率是影响卒中患者早期活动效果的重要因素。对于活动频率的选择,根据表3、4结果分析,不同活动频率的患者其NIHSS、BI、SSEQ、SS-QoL、IPA指标的变化均以C2为最佳水平,即选择活动以每日2~3次为宜。建议在卒中患者急性期可进行适当频率的活动,不推荐频繁活动,这与Bernhardt等[28]及其团队推荐急性脑卒中患者患者宜进行高频率、低剂量的活动方案有一定的差异,可能因为实施高频率活动可能增加患者的疲乏体验,影响其康复的自我效能感,对其社会参与产生消极效应。
3.1.4每次活动时间 本研究结果显示,因素D(每次活动时间)对出院时及出院1个月时所有评价指标的变化无影响(均P>0.05),说明每次活动时间对卒中患者早期活动效果影响不显著。根据表3、4极差分析数据可知,不同疗效指标的最佳水平所对应的每次活动时间不统一,研究实施时,部分患者活动时间较长时主诉出现头晕、乏力、疲劳、胸闷等不适症状。因此,临床上可根据患者实际情况制定每次活动时间计划,以期在提高患者康复效果的同时降低不适症状。
3.2研究的局限性 本研究的观察时间比较短,患者3个月的远期结局还需进一步追踪分析。本研究的目的是优化早期活动方案,而不是探究早期活动的有效性,故未做到对患者和实施者采取盲法,但对评价指标的测评者采取了盲法。因为卒中至入院这一因素无法控制,故无法将因素A(活动开始时间)作为影响因素在方案设置时纳入正交设计表中,仅在3因素3水平基础上进行正交试验后分析,将活动开始时间作为单因素重新纳入数据分析中,且本研究仅纳入NIHSS评分<16分的轻中度急性缺血性脑卒中患者,具有一定的局限性,可能存在选择偏倚。由于不同观察指标各影响因素重要性不同,故无法对各影响因素进行主次排序。未来可通过更大样本量的随机、对照、多中心研究来验证优势方案的有效性与安全性。
4 小结
本研究通过正交设计探讨了急性缺血性脑卒中患者早期活动各影响因素之间的关系,明确了急性缺血性脑卒中患者早期活动的最优方案,应用优势方案有效地减轻了患者神经功能缺损症状,提高生活自理能力、康复自我效能感、生活质量、社会参与度等,降低卒中后疲劳感。该方案初步完成了活动处方的量化,为制定具有可操作性的早期活动方案提供了重要的理论基础与实践依据。

