肝肿瘤介入术后胆管支气管瘘临床特征分析
刘晓民,孙 巍,魏建莹,李文东,丁晓燕,陈京龙
首都医科大学附属北京地坛医院肿瘤内科,北京 100015
胆管支气管瘘为胆道和支气管之间形成的病理性通道,导致肝脏形成的胆汁经肺咳出。自1850年[1]首次报道胆管支气管瘘以来,国内诸多个案报道,诸多起始病因。近年来随着介入技术的发展,肝动脉化疗栓塞(transcatheter arterial chemoembolization,TACE)、射频消融(radiofrequency ablation,RFA)及微波消融(microwave ablation,MWA)等在肝肿瘤(包括原发性肝肿瘤、转移性肝肿瘤),尤其在原发性肝细胞癌治疗中有着不可替代的地位[2-6]。随之肝肿瘤介入术后胆管支气管瘘可见报道。因介入术后胆管支气管瘘少见,部分临床工作者对其诊断及治疗认识存在一定不足,所以本文结合文献复习及我院病例总结肝肿瘤介入术后胆管支气管瘘临床特征,以期对提升该病的临床诊治有所帮助。
1 资料与方法
1.1 病例来源病例来源分为两部分共12例,其中9例为文献复习,3例为我院诊治患者。
1.2 文献检索本课题通过设定以“胆管支气管瘘”、“支气管胆管瘘”、“肝肺窦道”为关键词,检索中文数据库,包括万方医学网、中国知网、中国科技期刊全文数据库、维普新平台,截止时间为2020年2月。
文献纳入标准:肝肿瘤患者介入术后出现胆管支气管瘘;病例资料记录详实的病例研究报告;可获得全文。排除标准:胆管支气管瘘与肿瘤及介入治疗无关的病例资料;病例资料不完整;不能获得全文;重复发表;重复数据;综述。
1.3 我院病例检索检索我院2010年2月至2020年2月收录的关于肝肿瘤介入术后胆管支气管瘘的电子病例。纳入标准:肝肿瘤患者行介入治疗;介入术后诊断胆管支气管瘘;临床资料完整。排除标准:非介入术后的胆管支气管瘘;临床资料不完整。
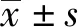
2 结果
2.1 一般资料纳入研究患者12例,男9例(75.0%),女3例(25.0%),男女比例为3∶1,年龄(55.58±8.94)岁(45~73岁)。
2.2 肝肿瘤及介入手术瘤种:原发性肝肿瘤共8例(66.7%),肝转移瘤共4例(33.3%)。肿瘤位置:肿瘤位于肝顶8例(66.7%),余下4例(33.3%)未详细描述肿瘤位置。介入手术:介入手术次数1~12次不等,其中3例(25.0%)仅行RFA术,余均9例(75.0%)均行多次介入手术治疗,TACE联合RFA或TACE联合MWA。末次介入手术至胆管支气管瘘起病的时间1周至2年不等,其中8例(66.7%)于6个月内起病,4例(33.3%)发病超过6个月。
2.3 临床表现患者可表现为咳胆汁样痰伴痰味苦、发热、胸痛、腹痛、呼吸困难、黄疸等。其中100%患者咳出胆汁样痰,75%的患者出现发热。
2.4 诊治中针对性化验及检查为明确病变完善化验及检查,各个病例所采用化验及检查不完全一致。有4例化验痰胆红素,均为阳性(4/4,100%)。有3例行支气管镜检查,2例见胆汁样分泌物(2/3,66.7%)。有6例次造影检查[经内镜逆行胰胆管造影术(ERCP)、经皮肝穿刺胆管引流术(PTCD)、超声造影],2例次见支气管显影(2/6,33.3%)。所有患者均行腹部影像资料检查,包括腹部CT、腹部核磁、MRCP检查,6例局部形成液化灶(胆汁湖、脓肿等),图1展示其中2例患者影像资料。
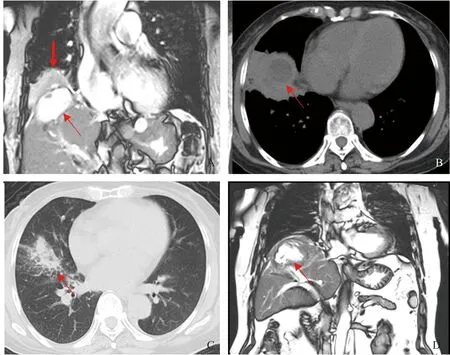
注:图A~C:病例1,图D:病例2。图A:腹部核磁(冠状位T2加权)细箭头:肝内局部形成脓肿,粗箭头:肺部炎症性病变,提示为肝脏膈顶病变突破膈肌形成支气管瘘,同时导致肺部炎症性病变。图B:CT(纵膈窗)箭头所示肝顶病变。图C:CT(肺窗)箭头所示肺部炎症病变。图D:核磁胰胆管水成像(冠状位T2加权)箭头所示肝顶形成胆汁瘤。图1 两例患者肝肿瘤射频消融术后胆管支气管瘘CT/核磁表现Fig 1 CT/MRI of biliary bronchial fistula after radiofrequency ablation of two patients
2.5 治疗及结局2例首选外科手术治疗,1例痊愈;1例好转。余患者首先选择微创或保守治疗。2例可见胸腔积液,肝脏局部未见液化病灶,首选胸腔置管引流,1例痊愈;1例死亡。4例行肝脏局部液化病灶置管引流,1例痊愈;1例因效果欠佳,予置管造影钢圈封堵瘘管,后好转;1例因效果欠佳行外科手术治疗,后好转;1例效果欠佳,未进一步诊治后死于胆管支气管瘘及肿瘤进展。1例置管造影后T管引流,症状好转,复查造影瘘管未闭合转为外科手术治疗,好转。2例保守治疗,1例好转;1例逐渐加重,转行ERCP造影可见胆管存在充盈缺损,结合术前检查考虑泥沙样结石,予胆总管支架置入,后痊愈(见表1)。

表1 12例患者治疗及愈后Tab 1 Treatment and recovery of the 12 patients
3 讨论
胆管支气管瘘是一种少见病,成因复杂,诊断及治疗方式多样。胆管支气管瘘一旦形成给患者带来巨大痛苦,患者可昼夜咳痰,甚至合并严重感染危及生命[7]。本研究中有患者诉咳胆汁样痰,昼夜难眠,平卧位及腹腔压力增加咳痰加重,十分痛苦,有患者短时间内死于严重感染,有患者因胆管支气管瘘治疗效果欠佳死于胆管支气管瘘及肿瘤进展。因本病少见,临床工作中存在误诊等导致患者痛苦增加[8]。因此,虽然胆管支气管瘘为少见病仍需十分重视,工作中遇到此类患者应高度重视并及时诊治。
有研究报道,胆管支气管瘘常见病因有胆道结石、寄生虫感染、肝脓肿、先天胆道异常、外伤等,胆管结石为我国患者胆管支气管瘘的第一位病因[9]。近年来肿瘤相关胆管支气管瘘报道逐渐增加[10-11]。随着介入技术突飞猛进,不可避免带来一些手术并发症。肝肿瘤介入术后胆管支气管瘘可见报道。
本研究为充分认识肝肿瘤介入术后胆管支气管瘘检索了维普、万方、CNKI、PubMed数据库,总结胆管支气管瘘临床特征。胆管支气管瘘患者可出现咳胆汁样痰,伴发热、呼吸困难、胸痛、腹痛、黄疸等不适[12-17]。本研究中所有患者均出现咳胆汁样痰,75%患者出现发热。笔者认为咳胆汁样痰、痰味苦可作为胆管支气管瘘的典型症状。化验痰胆红素阳性[18];胸腹部CT、腹部核磁、MRCP等[19-20]提示瘘管或窦道形成,肺部炎症、实变、肝脏可见气体等;支气管镜可见胆汁样分泌物;ERCP、PTCD、超声造影[18,21]可见支气管显影;肝胆系统扫描显像[22],如99mTc肝亚氨基二乙酸经肝胆闪烁显像支气管显像等均提示胆管支气管瘘形成。本研究中有4例(100%)化验痰胆红素且均为阳性。有3例行支气管镜检查,2例(66.7%)出现胆汁样分泌物。有6例次造影检查(ERCP、PTCD、超声造影),2例次(33.3%)提示可见支气管显影。建议化验痰胆红素、肝胆系统显像、胸腹部CT、MRCP等无创检查可作为优先检查手段。其中化验痰胆红素最为安全、有效、经济、方便的检查方法,可作为胆管支气管瘘诊断的特异性辅助检查,临床工作中绝对不容忽略。建议行支气管镜、ERCP等检查前充分评估病情制定治疗计划,明确诊断而检查,从而减少患者创伤。
肝肿瘤包括原发性肝肿瘤和肝转移瘤。原发性肝肿瘤常见肝细胞癌、胆管细胞癌、混合性肝细胞癌等。肝转移瘤常见于消化道肿瘤、肺肿瘤等。介入手术治疗在原发性肝肿瘤尤其是原发性肝细胞癌的诊治中发挥重要作用。同样介入手术在肝转移瘤根治(原发肿瘤控制良好)及姑息治疗中均得到广泛应用[23-29]。肝肿瘤RFA术后并发症发生率为3.54%,包括出血(0.477%)、肝损伤(1.69%)、肝外器官损伤(0.691%)[30]及胆汁瘤和胆管支气管瘘[31-32]等。TACE术后并发发热、肝损伤、肝脓肿、胆汁瘤、肺栓塞、胆管支气管瘘等[33-35]。胆管支气管瘘为介入术后罕见并发症。
本研究纳入12例肝肿瘤介入术后并发胆管支气管瘘患者,其中8例肿瘤位于肝顶,余4例未具体描述肿瘤位置。6例介入术后形成肝脓肿或胆汁湖。2例患者明确胆管支气管瘘过程中发现胆管结石及胆管扩张等。可见肿瘤位于肝顶部为介入术后继发胆管支气管瘘的高危部位。推测术中损伤膈肌,术后继发肝脓肿或胆汁湖侵犯膈肌,继发胆管结石增加胆道压力等均增加胆管支气管瘘发生风险。本研究还提示末次介入手术至胆管支气管瘘起病的时间在1周至2年不等,目前尚无证据显示术后发病的高发期。故建议拟行肝肿瘤介入治疗,尤其是肿瘤位于肝顶部时,应意识到术后发生胆管支气管瘘可能,做好术前治疗计划,减少其发生,同时做好术后随访,患者一旦出现胆管支气管瘘可疑症状,予及时合理诊治。
虽然胆管支气管瘘治疗方式多样,但具体优选何种方式尚无统一标准。其常见外科手术;肝脓肿和胸腔积液、脓胸的外引流;胆道造影后支架置入内外引流、封堵瘘管;气管镜下封堵瘘管等诸多治疗方式。本研究仅2例首选外科手术治疗,大部分患者首选非外科手术,可能原因:(1)患者为肿瘤基础、并发重症感染等不能耐受外科手术;(2)既往肝肿瘤介入手术、继发感染等导致局部粘连,手术难度增加;(3)外科手术风险及创伤大、术后恢复慢,住院时间长;(4)当前介入手术、支气管镜下治疗等技术突飞猛进,为微创治疗提供了技术支持。我们认为虽然当前关于肝肿瘤介入术后胆管支气管瘘的治疗方式选择无统一标准,但考虑患者肿瘤基础;既往介入术后及此次发病合并感染致局部结构紊乱、粘连致手术难度增加;患者预后等慎重选择治疗方式。
综上,肝肿瘤介入术后胆管支气管瘘可有胆汁样痰等症状;肝肿瘤多位于肝顶;介入术后肝脏局部可继发肝脓肿或胆汁瘤,形成胆管结石增加胆道压力;发病时间在介入术后1周至2年不等;由于肿瘤基础等,治疗多优先考虑微创治疗。但本研究纳入病例数较少,仍需要大样本研究帮助充分认识疾病特点及选择最优诊治方式。

