高压电击伤截肢术后幻肢痛1例报告
陈 丽,朱柯佳,温 馨,曾丽瑾
1.陆军军医大学第一附属医院烧伤科,重庆 400038;2.陆军军医大学第一附属医院门诊部,重庆 400038
人体接触高压电后,处于电流回路中,在电流通过身体的通道中,特别是在电流穿入的“入口”和穿出的“出口”,可引起广泛的组织损伤和坏死[1]。高压电击伤对组织损伤是“渐进式”的,常常需要多次手术清创植皮方可修复创面,严重时可导致截肢[2]。幻肢痛是截肢术后常见的并发症之一,会给患者带来极大的痛苦,是临床治疗和护理的难题。截肢术后的幻肢痛发生率可达50%~80%[3],持续时间不定,严重时可持续数年[4]。幻肢痛的发病机制还不完全明确,外周神经系统和中枢神经系统机制是目前专家学者比较公认的幻肢痛发病机制。
研究发现,患肢痛与心理状况具有重要的相关性[5]。有效而及时的心理干预对幻肢痛的预防和治疗大有裨益,但是这有赖于医护人员对幻肢痛良好的预见性和判断力。然而临床工作的重点更多的放在术后感染、出血、坏死等,对于术后的疼痛重视不足,并且容易将幻肢痛和一般的术后疼痛混淆。本文对笔者科室收治的1例高压电击伤截肢后幻肢痛病例进行资料整理,并结合文献复习,综合分析病例特点、治疗方案和效果,希望提高对本病的认识,以期对幻肢痛有更好的预见性和应对力。
临床资料
1一般资料患者男性,30岁,身高170cm,体重98kg。2019年12月26日在工作中被10千伏高压电击伤,伤及躯干、双上肢,伤后从2m高台阶摔下,左肩着地,神志清楚,伤后3h送达笔者医院救治。以“10千伏电击伤8%,Ⅲ度,躯干及双上肢”之诊断收住入院。患者否认传染病史,否认食物、药物过敏史,无疫水、疫源接触史,无吸烟、饮酒、吸毒史,无家族遗传病史。入院时体温37℃,脉搏81次/min,呼吸20次/min,无创血压179/118mmHg。躯干创面黄色焦痂覆盖,部分痂皮裂开处基底可见脂肪组织外露,面积约2%;右手环指掌侧及小指桡侧黑色痂皮覆盖,部分痂皮脱落处创基苍白,干燥无渗血,指端血运稍差,面积约1%;左肩关节轻微肿胀,局部压痛阳性,肩关节活动受限。左前臂肿胀明显,前臂中段以黄色焦痂覆盖,质硬,腕关节处肢体变细,可见栓塞血管网,大鱼际肌处可见一电击伤“入口”,皮下及肌肉组织往外翻出,呈炭黑色,面积约5%(图1a),尺、桡动脉搏动消失,前臂中段以远苍白无血运及特定感觉。急查头颅CT示无异常。
2治疗与结果因左前臂肿胀明显,张力高,肢端无血运,为防止出现肢体进一步坏死,于伤后8h在床旁行左前臂切开减张术。切开后见左腕尺侧至前臂中上段皮下组织苍白无血运,肌肉组织灰暗。术后患肢张力降低,肢端血运仍差,左上肢螺旋CT血管造影(CTA)示:前臂血管封闭(图1b)。2019年12月27日在全麻下探查左前臂直至肩关节处,见肱桡肌、掌长肌、指浅屈肌、旋后肌、旋前圆肌、指深屈肌、拇长屈肌、拇长展肌、拇长伸肌等肌肉均为灰暗色,组织无血运;肱二头肌部分肌束缺血坏死(图1d);尺、桡动脉自肘关节肱动脉分叉处完全栓塞,尺、桡静脉自肘关节以远完全栓塞,探查结果与术前的CT检查(图1c)和CTA检查(图1b)相吻合。患者已无保肢条件,故行“左上肢血管神经探查,肘关节离断断端修整皮瓣成形术,腹部、右手清创及血管神经探查皮瓣成形+削痂负压引流术”。
患者术后病情稳定,予以补液、抗感染、止血、营养支持等治疗,手术当天麻醉清醒后就出现了明显的幻肢痛,疼痛剧烈,最强烈时疼痛数字评分(NRS)达9分。予以杜冷丁50mg+非那根25mg肌肉注射,症状缓解,短暂入睡,约3h后再次表示疼痛无法忍受,予以心理治疗、残肢换药等方法,NRS仍达5~8分,安静及夜间疼痛加剧,难以入睡,精神食欲极差,一直痛苦面容,予以长期医嘱诺芬待因缓释片0.75g口服1次/晚(睡前),术后1周时,患者残端修复较好,无明显感染症状(图1e),但直到术后15d,残肢痛症状才明显改善,停止长期口服诺芬待因缓释片。
患者后续还进行了4次手术,分别于2020年1月7日在全麻下行腹部右手创面清创负压吸引术+左腋下创面清创任意皮瓣转移术;2020年1月17日在全麻下行左上肢残端清创负压引流,右手清创植皮负压引流术,左腹部创面清创自体网状皮植皮+头部取皮术;2020年1月23日在全麻下行左上臂残端清创负压吸引+腹部、右手换药术;2020年2月4日在全麻下行左上肢残端清创植皮+头部取皮术+皮瓣成形术。治疗期间,患者幻肢痛仍持续存在,但可不依赖长期药物止痛,当NRS达到6分时才执行临时备用医嘱诺芬待因缓释片0.75g口服,1次。
患者于2020年3月1日治愈出院,出院时左上肢残端术区已基本愈合(图1f),自述仍有不规律的残肢痛,但能忍受。医嘱功能锻炼,按时复诊。
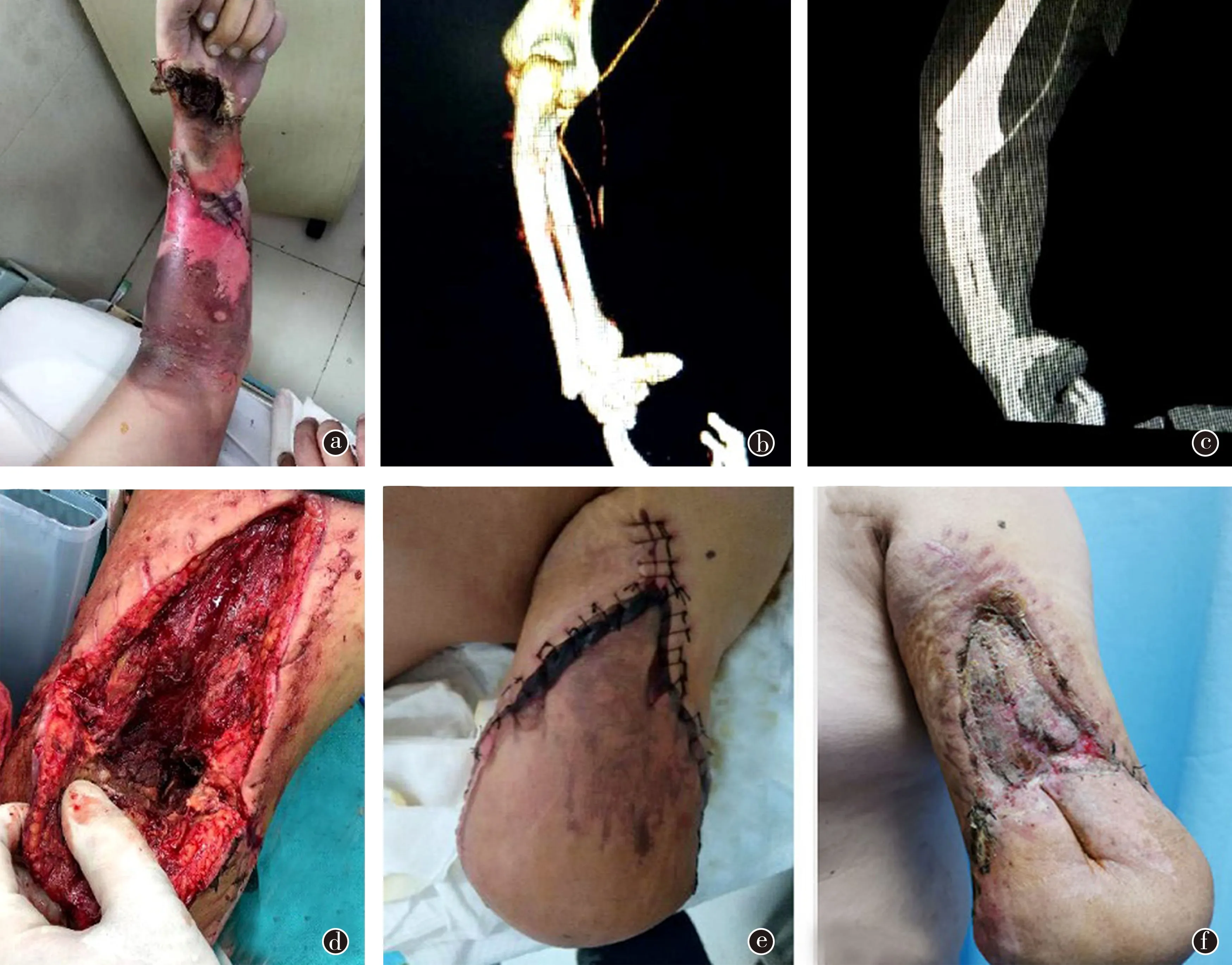
图1 a.患者入院时左上肢受伤情况;b.患者术前左上肢血管成像CTA检查; c.术前左上肢CT平扫;d.术中左上肢探查情况;e.左上肢截肢术后7d;f.出院时左上肢情况
讨 论
幻肢痛即肢幻痛觉,指患者主观感觉已被截除的肢体仍然存在,并伴有不同程度的痛感,表现为绞榨痛、挤压痛、刀割样痛、钻孔样痛等[6-8]。本例患者即认为被截除的左前臂还存在,并且疼痛难忍,时而呈刀割样痛,时而呈钻孔样痛,是典型的幻肢痛表现,诊断明确。
幻肢痛曾经被认为是一种精神及心理疾病,因为患者往往还没有做好截肢的心理准备即实施了截肢手术,同时还要面对术后疼痛、感染、身体残缺、角色适应困难等问题,在这种身心双重伤害下所产生的心理问题往往会促使幻肢痛的发生,而孤独、焦虑、抑郁、压力、恐惧等又会进一步加剧幻肢痛[9,5]。现在大多数人认为幻肢痛是一种顽固的神经病理性疼痛[10],其发病机制包括外周机制假说和中枢机制假说[11]。这些机制的假说认为,患者截肢后,局部神经首先受到损害,接着会引起截肢部位周围的一系列变化,然后导致中枢神经系统功能重组,最后产生幻肢痛。研究还发现,上肢截肢是发生幻肢痛的高危因素之一[11]。本研究中患者年纪较轻,是家庭的主要劳动力,突然失去左前肢、身体落下了永远的残疾,这样的结果让他承受了巨大的痛苦和心理落差,而电击伤和手术带来的疼痛和经济压力等让他遭受第二重打击,加上截肢的左上肢正是幻肢痛的高发部位之一,这些因素或许是其幻肢痛发病早、症状重的原因。
对于幻肢痛的治疗,目前还是对症处理为主。2013年《中国神经病理性疼痛诊疗专家共识》对于神经病理性疼痛药物治疗的一线药物有:钙离子通道调节药、三环类抗抑郁药和5-羟色胺、去甲肾上腺素再摄取抑制药,曲马多和其他阿片类药物作为二线药物使用。患者在术后当晚幻肢痛最为强烈,考虑到阿片药物的成瘾性及对呼吸功能的影响,选择“杜非半量”联合给药(杜冷丁50mg+非那根25mg),使用后有明显的止痛效果,且无明显的毒不良反应。杜冷丁通过激动阿片受体发挥镇痛作用,是较安全有效的中枢镇痛药物;非那根是吩噻类抗组胺药,辅助麻醉有镇静止吐的作用,“杜非半量”联合使用可以提高镇痛效果,减少单一给药的不良反应[12]。但是也有研究发现,阿片类药物对幻肢痛的作用是有限的,止痛效果的持续时间不长,并且持续使用需要不断增加剂量,这会增加成瘾性的风险[13-14]。因此后续患者采用诺芬待因缓释片每日睡前服用,其他时候的幻肢痛多采用笔者科室常规的心理护理方法[15-16],如术区换药,按摩,分散注意力的方式缓解,在术后15d幻肢痛症状才明显好转。
分析该例患者的治疗情况,可以发现幻肢痛是重药物、轻心理治疗,效果不理想,患者在术后15d内均伴有明显疼痛的症状,笔者猜测可能和心理治疗较少有关。催眠、身心干预等心理治疗方式对残肢痛的治疗均有明显疗效,但这需要专业人员实施,而目前这些专业人员普遍缺乏[9]。笔者采用的心理治疗也是科室传统的心理护理方法,而并非专业的心理治疗师制定并实施的个性化方案,这是工作中需要重视并改进的重点部分。
回顾本文病例,前后共进行了5次手术,伤口的疼痛、截肢后的残肢痛等均会导致患者对幻肢痛的判断,所以临床工作中应该特别仔细地问诊,鼓励患者积极表达疼痛的感受,将这些类型的疼痛与幻肢痛有效甄别,做出及时正确的处理,避免药物滥用、错用等。截肢是导致幻肢痛的主要原因,因此应最大限度地保留肢体,在有明确截肢指征后方可把握时机手术。该患者最初采取局部减张术,试图缓解肢体张力,改善患肢血运,计划择期清创植皮以保留左上肢,但减张术后肢端血运差,前臂血管闭塞,无感觉,为了及时清除坏死组织,减少感染概率,于伤后第2天行截肢术。对术后的幻肢痛,笔者有预见性,但术前和患者在这方面的沟通较少,术前的沟通重点更倾向于麻醉的风险、术后感染等问题,以至于患者术后对幻肢痛很不理解,一度情绪十分抵触。因此,这也是对笔者的一次很好的警示,在以后的工作中,遇到需截肢的患者术前应优先告知术后幻肢痛的可能,让患者有心理准备,积极配合后续治疗。随着整体医疗水平的提高,相信未来会有更多专业的心理方法单独或联合应用于幻肢痛的治疗,为这一棘手的临床难题带来更有效的解决方法。

