肠内外联合营养治疗在口腔癌术后治疗中的临床研究
甘升远,周航宇,夏德林
(1乐山市人民医院口腔科,四川乐山 614000;2西南医科大学附属口腔医院口腔颌面外科)
口腔颌面部的恶性肿瘤以癌最为常见,在癌瘤中又以鳞状细胞癌最为常见,一般占80%以上,好发部位如:舌、颊、牙龈、腭、上颌窦等,多好发于40~60岁,男性多于女性[1-5]。口腔颌面部恶性肿瘤的治疗主要以手术治疗为主[6-7],术后机体在创伤和应激反应的作用下,蛋白质分解快,可引起营养不良。由于术区位于口腔内,限制了患者的咀嚼、吞咽等功能,导致患者摄入量减少而加重营养不良[8-9]。
严重的营养不良引起患者切口愈合不良、肺部感染等并发症,导致患者住院时间延长而增加医疗费用,因此术后早期的营养支持治疗就显得尤为重要[10-11]。本院口腔科收集了2014 年9 月至2016 年10月的口腔癌患者术后早期营养支持治疗的资料,研究如下:
1 资料与方法
1.1 一般资料
收集2014 年9 月至2016 年10 月在我科行手术治疗的口腔颌面部恶性肿瘤患者。
纳入术前采用NRS 2002(nutrition risk screening 2002)进行营养风险筛查,排除有营养风险的患者后共77例纳入研究。随机分组,完全肠外营养组(对照组)37例,早期肠内联合肠外营养组(实验组)40例。研究方案经西南医科大学附属医院伦理委员会批准,所有研究对象均同意参加本研究并签署知情同意书。
1.2 方法
对照组患者手术治疗后常规禁饮禁食7 d,期间完全行肠外营养支持。具体能量需求按100~125.5 kJ/kg/d),蛋白质∶脂肪∶葡萄糖按20%∶30%∶50%配比,氮量按1.5 g/Kg/d,根据实验室检查加入适量的维生素,微量元素,电解质。统一经外周静脉输注,具体补液方案由固定医生实施。
实验组行手术治疗后,术中安置鼻饲管,术后8 h开始鼻饲少量电解质液,术后第1 d将肠内营养制剂稀释后鼻饲输注,开始时输注速度为40 mL/h,以后每12 h 增加20 mL,最终达到为100 mL/h,当肠内营养不足时补充适当的肠外营养制剂,3 d后营养支持完全由肠内营养制剂补充,每日补充约2500 kcal,静脉输注仅补充必须的药物。
1.3 观察指标
统计两组患者的各项临床指标,包括:白蛋白、颈部引流保留时间、平均住院日、体重的变化。
1.4 统计学分析
采用SPSS 17.0统计软件进行数据统计分析,计量资料进行正态性检验,采用描述资料集中趋势。计数资料采用R×C 表的χ2检验。对等级资料采用秩和检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 一般情况比较
在纳入的77例病例中,男性48例,女性29例,平均年龄61.5岁。两组患者均由同一组医生采用口腔颌面部恶性肿瘤切除的原则进行根治性手术治疗+同期远位肌皮瓣转移修复软组织缺损,术后予以抗感染、抗凝及抗血栓等药物对症治疗,皮瓣坏死并发症发生情况,实验组4(10%)例口内皮瓣坏死,对照组3(8.1%)例利用卡方检验分析,P >0.05,差异无统计学意义。
2.2 两组患者各项指标比较
术后第10 d实验室指标白蛋白为38.6±3.5 g/L;对照组白蛋白为34.8±3.8 g/L,通过两样本独立t检验分析P<0.05,两组患者术后第10 d实验室指标差异具有统计学意义。患者术后在实施两种方法营养支持后,实验组在颈部引流留置时间、住院时间上短于对照组,P<0.05,差异具有统计学意义。其中实验组颈部引流时间和平均住院日分别为5.6±1.8 d 和11.6±2.5 d,对照组分别为7.3±1.7 d和13.4±3.1 d。经不同营养支持方案治疗出院后对照组在身体测量指标上下降较对照组明显,实验组下降2.81±0.46 kg,对照组为3.24±0.58 kg,t检验分析P<0.05,差异具有统计学意义,见表1。
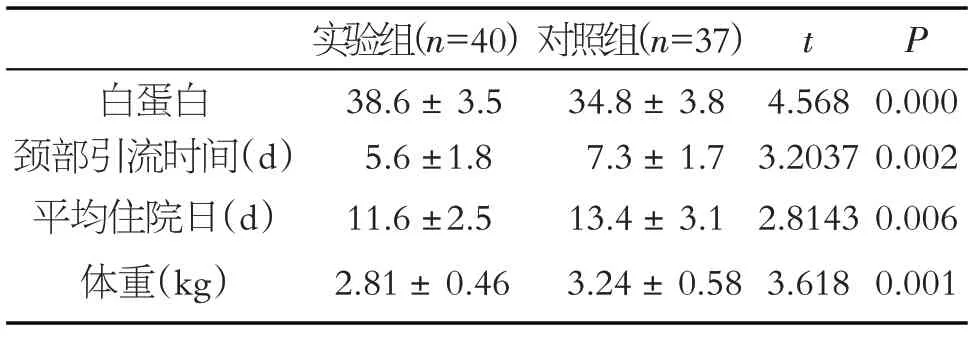
表1 对比实验组与对照组患者各项指标
3 讨论
口腔癌约占全身恶性肿瘤的1.9%~3.5%,治疗主要以手术治疗为主[12]:原发灶的切除+区域性的颈淋巴结清扫+缺损的修复重建。病灶的切除破坏了口腔正常生理功能影响进食,导致患者在术后早期进食量减少,甚至为了避免口内创口感染而选择禁食[13-14],这将导致患者术后能量的摄入严重不足,使机体营养状况严重下滑,增加术后并发症的发生,如:创口感染、皮瓣危象、肺部感染、低蛋白血症等[15]。并发症的发生无疑会增加患者生理和心理上的痛苦,而且延长了患者的住院时间,浪费了更多的医疗资源。因此,口腔癌患者术后早期营养支持治疗就显得尤为重要。
外科手术后早期营养支持治疗已形成共识,营养支持为机体提供充足的能量,蛋白质和微量营养素,能有效改善术后营养状态,促进创口尽快修复,缩短平均住院日[16-17]。在口腔癌术后营养支持方式因为受疾病因素的限制,目前并没有给出统一的营养支持方案。肠内营养虽然有诸多优点但是由于手术的应激反应患者肠道耐受性差,早期肠内营养支持主要是唤醒肠道功能,提供一定量的营养素。
Talwar 等[18]认为营养支持和干预是头颈癌治疗不可或缺的组成部分。患者可能会出现营养不良,而接受头颈癌治疗的大多数患者都需要营养支持。营养师应成为多学科团队的一部分,以治疗头颈癌患者,事实证明,频繁的饮食接触可以改善结局[18]。
有研究表明[19]对口腔癌患者术后膳食调查中得出患者术后第1 d 仅仅摄入热能463.5 kcal,蛋白质33.2 g。术后第7 d 热能、蛋白质的摄入量分别为906.4 kcal 和47.3 g,这与机体每日所需的2 000 kcal还有很大的差距,不足部分仍需要肠外营养制剂补充,因此提出了早期肠内肠外联合营养支持治疗模式。郭静等[20]在对第三军医大学耳鼻喉科的77 例喉癌根治术后行肠内营养支持的患者研究表明患者术后白蛋白,总蛋白,血红蛋白,淋巴细胞计数均明显下降,在术后第4 d开始各项营养状况指标才开始有所上升,及时的营养支持可以有效的降低手术并发症的发生,促进伤口的愈合。
本研究中通过对比单纯肠外营养和肠内外联合营养治疗口腔癌术后患者的效果,结果提示肠内外联合营养患者术后第10 d白蛋白和体重指数均优于单纯肠外营养患者,肠内外联合营养患者引流管保留时间和术后住院日少于单纯肠外营养患者,P<0.05,差异有统计学意义。本研究证明肠内外联合营养治疗对口腔癌患者预后是有积极作用的。
4 结论
及时、有效、合理的营养支持对维持患者术后营养状况,改善患者临床结局,促进患者恢复显得尤为重要。本研究证明术后早期的肠内肠外联合营养治疗可以有效的减少患者蛋白和体重的丢失,维持患者的免疫力,从而有效的缩短患者的住院时间,降低相关并发症的发生。因此,术后的早期肠内肠外营养治疗是口腔癌患者治疗的重要手段之一,值得临床推广应用。

