儿童原发性免疫性血小板减少症凝血功能分析
尹萌萌 刘爱国 张 艾 王雅琴 胡 群
儿童原发性免疫性血小板减少症(primary immune thrombocytopenia,ITP)是一种以血小板计数减少(PLT<100×109/L)和出血风险增加为特征的自身免疫性疾病,儿童中发生率约为(4~5)/10万,常见于接种疫苗或感染后数天或数周内起病[1]。ITP儿童出血症状通常表现为皮肤和(或)黏膜区域出血,严重者可危及生命,如胃肠道或颅内出血。PLT>50×109/L的ITP患儿自发性出血罕见,而PLT<20×109/L的患儿常伴随明显的出血症状,若有活动性出血,需积极治疗[2]。以往文献报道,ITP患儿的凝血功能正常,但在临床中发现,部分PLT极低的患儿可出现大量皮肤淤斑、黏膜淤血等异常凝血表现,同时ITP患儿的出血严重程度并不完全与PLT减少呈正相关,这表明ITP患儿体内可能存在某些凝血功能改变,与PLT共同影响出血过程。本研究收集笔者医院诊断的558例ITP患儿初诊时血小板计数及凝血功能检测结果,研究其凝血功能变化,并结合患儿出血情况分析其临床意义。
资料与方法
1.研究对象:2015年6月~2018年6月笔者科室诊断的558例ITP患儿,其中男性329例,女性229例,男女性别比例为1.44∶1,患儿年龄1个月~14岁3月,中位年龄为3岁5个月。收集558例ITP患儿初诊时血小板(PLT)、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、纤维蛋白原(FIB)、抗凝血酶Ⅲ(AT-Ⅲ)活性、第Ⅷ因子活性(FⅧ:C)及第Ⅸ因子活性(FⅨ:C)检测结果,并记录患儿临床出血症状。
2.研究方法:本组ITP患儿PLT、PT、APTT、FIB等结果均来自于笔者医院检验科。正常参考值:PT:12~14.5s,APTT:34~47s,FIB:1.8~4g/L,AT-Ⅲ活性:80~120%,FⅧ:C:77~135%,FⅨ:C:76~134%。APTT延长超过10s以上或缩短为异常。PT延长超过3s以上或缩短为异常。原发性免疫性血小板减少症(ITP)诊断标准[3]:①至少两次血常规中PLT<100× 109/L,其余血细胞无异常;②出现皮肤淤点淤斑和(或)黏膜脏器等出血;③脾无肿大;④须排除其他继发性血小板减少症,如再生障碍性贫血、白血病、遗传性血小板减少症等。出血症状分组[4]:①轻度症状:皮肤出现淤点和(或)淤斑,无黏膜出血;②中度症状:出现黏膜出血(如鼻出血,牙龈、口腔黏膜出血,月经过多,胃肠道出血和尿道出血),无需医疗干预;③重度症状:黏膜严重出血(需立即医疗干预如输血)、颅内出血等其他致命出血类型。

结 果
1.患儿出血情况:本组ITP患儿中,无出血81例(14.5%),出血477例(85.5%),其中轻度出血283例(50.7%),中度178例(31.9%),重度16例(2.9%)。
2.患儿血小板:本组ITP患儿初诊时PLT范围为(0~67)×109/L,出血患儿的PLT为[14(7,26)]×109/L,低于无出血患儿[43(27,64)]×109/L(P=0.000),其中重度出血患儿PLT为[1(1,3)]×109/L,明显低于轻度患儿的[16(9,30)]×109/L和中度患儿的[12(7,20)]×109/L(P=0.000),同时中度出血患儿PLT也低于轻度组(P=0.001)。
3.凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)和抗凝血酶Ⅲ(AT-Ⅲ)活性:本组患儿中,PT异常16例,其中3例升高,13例降低;APTT异常82例,其中3例升高,79例降低;AT-Ⅲ活性异常121例,其中99例升高,22例降低,AT-Ⅲ活性降低的患儿无PT或APTT异常,但99例AT-Ⅲ活性升高的患儿中有75例合并PT和(或)APTT降低。根据PT、APTT将本组患儿分为3组:①PT和(或)APTT降低:84例;②PT、APTT正常:468例;③PT和(或)APTT升高:6例,比较不同凝血功能患儿的出血症状(表1、2),发现患儿凝血功能与出血无相关性(P=0.559,P=0.147)。

表1 ITP患儿出血情况(n)
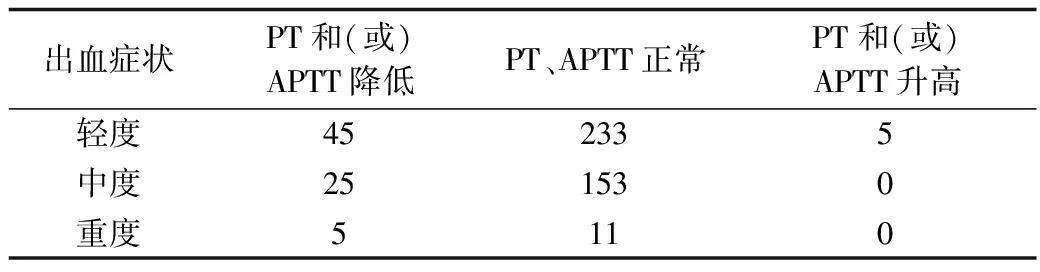
表2 不同凝血功能ITP患儿出血症状(n)
4.第Ⅷ因子活性(FⅧ:C)及第Ⅸ因子活性(FⅨ:C):本组中重度出血患儿16例,检测其FⅧ:C及FⅨ:C,结果显示,7例患儿FⅧ:C升高,5例患儿FⅨ:C升高,其余患儿结果均正常。
5.纤维蛋白原(FIB):出血患儿FIB 为2.64(2.26,3.12)g/L,低于无出血患儿的2.98(2.35,3.21)g/L(P=0.008),重度出血患儿FIB为 2.67(2.37,3.21)g/L,与轻度患儿的2.75(2.34,3.27)g/L和中度患儿的2.56(2.19,2.9)g/L比较,差异均无统计学意义(P均>0.05),但中度出血患儿FIB低于轻度组(P=0.001,图1)。本组患儿中,FIB浓度异常59例,其中34例升高,25例降低。比较不同FIB浓度患儿出血症状,发现患儿出血症状程度与FIB浓度有关(P=0.000,表3)。收集本组出血症状与PLT降低程度不符的ITP患儿资料,如PLT<20× 109/L的患儿中,无出血患儿的FIB浓度3.3±0.7g/L高于出血患儿2.95±0.74g/L(P=0.016)。而PLT>50×109/L的患儿中,无出血患儿的FIB浓度2.63(2.38,3.01)g/L与出血患儿的浓度2.56(2.22,2.97)g/L比较,差异无统计学意义(P=0.054)。用ROC曲线分析方法探索ITP患儿出血的FIB临界水平,ROC曲线面积为0.62(95%CI:0.55~0.68),P=0.048,说明FIB对患儿出血具有诊断意义,FIB的最佳临界值为2.7g/L(图2)。
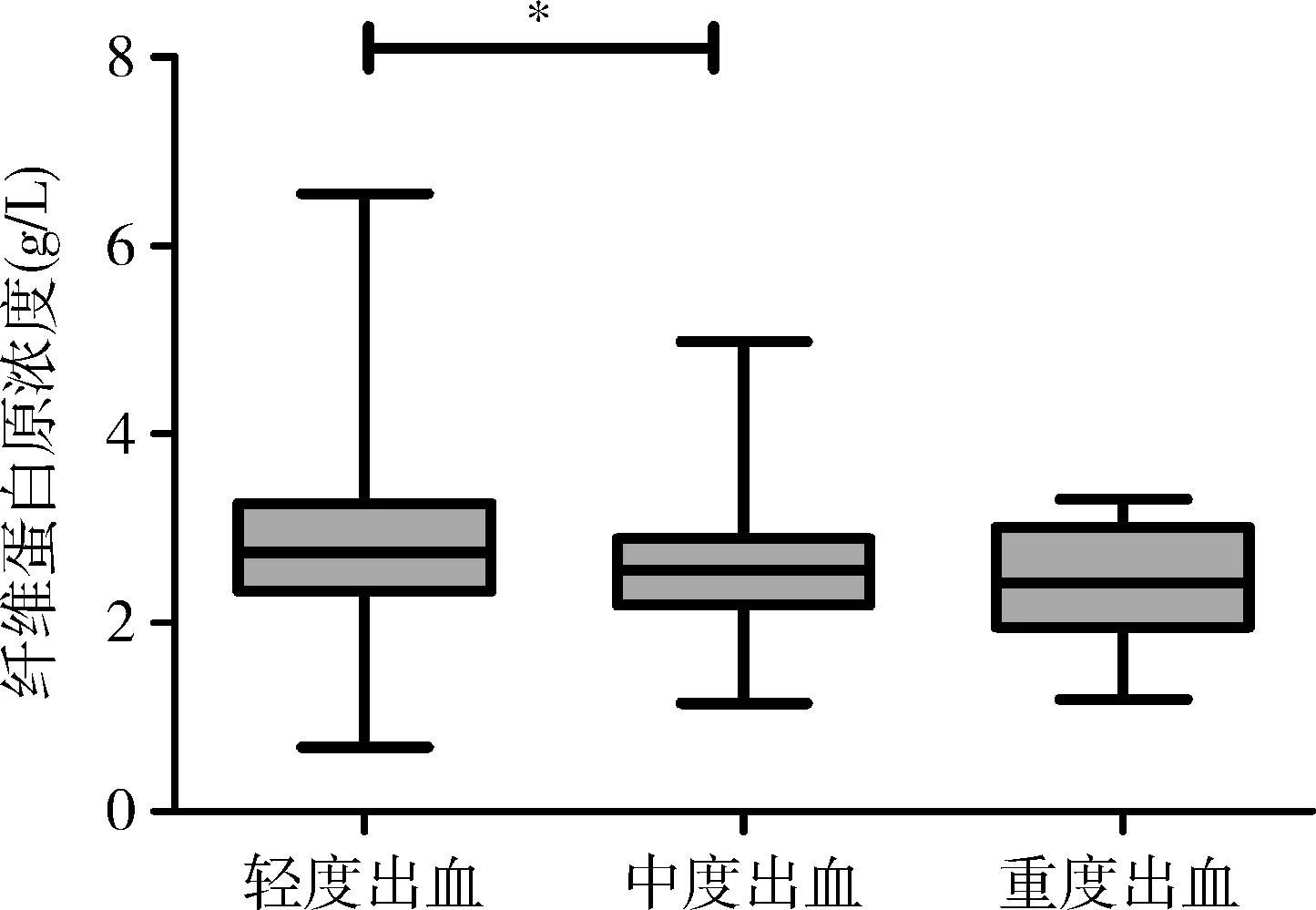
图1 不同出血症状ITP患儿FIB浓度

表3 不同FIB浓度ITP患儿出血症状(n)
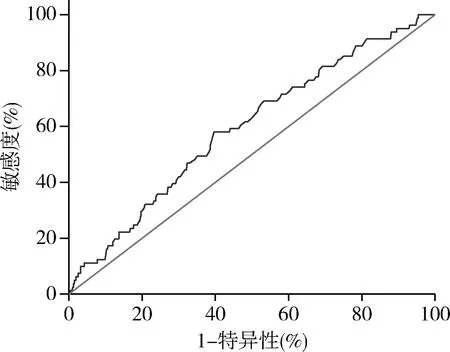
图2 ITP患儿FIB浓度ROC曲线
6.Logistic回归分析:将患儿性别、年龄、PLT及FIB代入ITP儿童出血多因素Logistic回归模型中,性别(OR=0.93,95%CI:0.81~1.06,P=0.26)、年龄(OR=0.83,95%CI:0.34~2.03,P=0.68)、PLT(OR=0.32,95%CI:0.19~0.55,P=0.000)及FIB(OR=0.08,95%CI:0.024~0.28,P=0.000),PLT及FIB与患儿出血相关,而患儿性别及年龄是无关因素。
讨 论
从理论上讲ITP患儿的临床出血程度与血小板数呈负相关,即PLT越少,出血程度越严重,但在临床中,ITP患儿的出血情况存在较大的个体差异,出血症状不一定与PLT水平平行。有文献指出,PLT降低可导致ITP患儿机体凝血功能障碍而引起出血, 但PLT的大幅度降低也会刺激凝血功能代偿性改善患儿的出血情况[5]。
本研究中不同出血症状患儿的PLT,发现出血患儿的PLT低于无出血患儿(P=0.000),其中重度出血患儿的PLT明显低于轻度及中度患儿(P=0.000),而中度患儿PLT也低于轻度组(P=0.001)。但在对本组患儿的观察中,也发现部分患儿的出血程度并不完全与PLT减少程度呈正相关,如PLT>50×109/L的患儿可发生明显的出血,但PLT<20×109/L的患儿却无出血。
本组患儿的凝血功能结果中,PT异常16例,APTT异常82例。6例PT和(或)APTT升高的患儿中,无出血1例,轻度出血5例,此类患儿可能是由于机体消耗较多凝血因子止血而导致PT、APTT暂时性升高。84例PT和(或)APTT降低的患儿中,出血75例,患儿明显的出血导致体内凝血因子活性增强,使机体处于相对促凝状态,PT、APTT暂时性降低。此类凝血功能异常的患儿在临床中不需干预,PLT升高后可自行恢复正常[3]。但当患儿重度出血时,输注血小板的同时需立即纠正凝血功能,并跟踪观察凝血指标变化调整治疗[6]。比较不同凝血功能中ITP患儿的出血情况,发现各组患儿之间比较,差异无统计学意义(P=0.559,P=0.147)。
AT-Ⅲ是体内一种具有独立抗炎特性的强效抗凝物质,反映机体抗凝系统的功能,其活性升高可见于急性出血期,降低见于各种原因所造成的血液凝固性增高[7]。本组患儿中,AT-Ⅲ活性异常121例,22例患儿AT-Ⅲ活性降低,未伴有其他凝血指标异常,99例活性升高的患儿中75例伴有PT和(或)APTT降低,表明患儿当时处于急性出血期。
16例重度出血症状的患儿中,7例患儿FⅧ:C升高,5例FⅨ:C升高,其余患儿结果均正常。文献中报道,PLT大幅度降低的患儿FⅧ:C及FⅨ:C升高可能是由于PLT聚集性及黏附性的降低,刺激血管内皮细胞释放组织因子及vWF因子,促进FⅧ及FⅨ活性及防止其在血浆中被降解,使机体处于相对促凝状态[8]。
纤维蛋白原(FIB)也称凝血因子Ⅰ,是凝血系统中的“中心蛋白质”之一,除了直接参与机体凝血过程,还通过与PLT上GPⅡb/Ⅲa受体(每个血小板4万~5万个)结合,在PLT活化和聚集中发挥重要作用[9]。在PLT减少的情况下,维持FIB的浓度至关重要。当机体PLT和凝血酶生成减少时,止血凝块强度随纤维蛋白原浓度的增加呈线性增加。因此FIB在凝血过程中可对PLT起到代偿作用,严重出血的患者可通过增加纤维蛋白原浓度起到明显的止血辅助作用[10]。
本组患儿中FIB浓度异常者59例,其中34例升高,25例降低。比较不同出血症状患儿的FIB浓度,发现出血患儿FIB低于无出血组(P=0.008),中度出血患儿低于轻度出血组(P=0.001)。这种现象可能是由于患儿在紧急出血时,机体为止血消耗FIB,同时FIB减少导致PLT活化聚集过程受阻,加重患儿出血情况。同时比较不同FIB浓度患儿出血情况,发现FIB浓度升高组中,轻度出血患儿较多。PLT<20×109/L的ITP患儿出血风险较大,分析本组内PLT<20×109/L的患儿出血症状及FIB浓度,发现无出血患儿的FIB浓度高于出血患儿(P=0.016)。
使用ROC曲线分析方法,发现FIB对ITP患儿是否出血具有较低的诊断意义(SROC=0.62),FIB的最佳临界值为2.7g/L,需要进一步增加样本量证明其诊断意义及止血最佳FIB水平。多因素Logistic回归分析也得出PLT及FIB可作为相关保护因素。
关于FIB代偿性止血功能,在实验和临床观察中均有证据支持,如在产科患者中,妊娠期FIB浓度每增加50%~250%,可代偿PLT下降10%~20%,可预防分娩期间失血[11,12]。对创伤后严重出血的患者,早期接受FIB输注可明显提高生存率[13]。血栓弹力图结果也表明在PLT严重减少情况下,凝血酶激活的PLT可通过GPⅡb/Ⅲa受体与大量FIB结合,导致凝块强度增加[10]。
综上所述,ITP患儿的出血情况与PLT及FIB相关,而且部分患儿会出现凝血功能异常,建议在临床工作中对ITP患儿常规筛查凝血功能,若出现重度出血,需立即纠正。FIB在凝血代偿性止血中具有重要作用,可通过临床研究早日用于ITP患儿临床治疗中,避免血小板多次输注及减少紧急出血风险。

