TOP2A在宫颈鳞癌中的表达及其与临床病理特征及预后的关系
梁建梅,刘晓旭,卢雪景,秦丽欣,王亚凡
(石家庄市妇幼保健院,石家庄 050051)
宫颈癌是常见妇科恶性肿瘤之一,由于宫颈癌早期症状不明显,多数患者在确诊时已是晚期,严重威胁女性健康[1]。随着医学技术的发展,大多数早期宫颈癌患者预后有了很大的改善,然而晚期宫颈癌患者仍具有较低的5年生存率,主要原因是治疗后复发或者转移性疾病的存在[2]。因此准确评估宫颈癌患者预后、减少复发和转移是降低宫颈癌死亡率的关键措施。FIGO分期、肿瘤病理特征等能够反映患者严重程度,对判断患者预后程度有一定帮助,然而准确率不高,且只有当患者出现临床症状时才会进行病理学检查,此时患者可能已处于癌症晚期,而临床分期的判断易受主观和经验的影响[3]。随着分子生物学的发展,与预后有关的分子标志物已被研究和使用[4-5]。拓扑异构酶IIA(Topoisomerase II A,TOP2A)是一种基因编码DNA拓扑异构酶IIAα,能够控制和改变转录过程中DNA拓扑状态的酶,与DNA复制、染色体分离及染色体浓缩等细胞生物学过程有关[6]。研究表明TOP2A可能是宫颈癌潜在的癌基因及预后的生物标志物[7]。根据组织分型宫颈癌可分为鳞状细胞癌和腺癌,其中宫颈鳞癌占多数。本研究通过分析TOP2A在宫颈鳞癌患者中的表达情况,探讨其与患者临床病理特征和预后之间的关系,可能为宫颈鳞癌预后发生分子机制提供一定的理论基础。
对象与方法
一、研究对象
收集2014年2月至2016年9月在本院宫颈活检或手术中取得的宫颈鳞癌组织标本74例,选取同期在本院进行宫颈活检并经病理证实正常的宫颈组织标本53例为对照组。
宫颈鳞癌组纳入标准:(1)所有标本均经组织病理学确诊为宫颈鳞癌;(2)患者术前未进行放、化疗等一些抗肿瘤手段治疗;(3)临床资料完整;(4)同意参与本次研究且签署知情同意书。排除标准:(1)患有心、肝、肾等重大疾病者;(2)患有自身免疫性疾病者;(3)患有精神疾病患者;(4)合并其他恶性肿瘤患者。
本研究经本院医学伦理委员会批准。
二、主要试剂及仪器
RNA提取试剂盒(货号DP431,北京天根生化科技),逆转录试剂盒(货号RR047A)、实时荧光定量PCR试剂盒(货号RR820B)(Takara,日本),兔抗人TOP2A单克隆抗体(ab52934)、羊抗兔二抗IgG(ab150077)(上海艾博抗);qRT-PCR仪(CFX96,BIO-RAD,美国),Nanodrop one 2000分光光度计(赛默飞世尔科技)。
三、研究方法
1.qRT-PCR检测组织中TOP2A mRNA表达水平:利用RNA提取试剂盒对所有宫颈组织RNA进行提取;对所提取RNA浓度进行测定,逆转录试剂盒将RNA反转录成cDNA;采用实时荧光定量PCR法(qRT-PCR)对TOP2A mRNA进行扩增(引物见表1,上海生工生物工程合成),循环条件为:95℃ 45 s;95℃ 30 s、60℃ 30 s、72℃ 30 s,共计40个循环。以GAPDH为内参,采用2-ΔΔCT法计算组织中TOP2A mRNA的相对表达量。严格按照试剂说明书进行实验操作。

表1 qRT-PCR引物序列
2.免疫组织化学法检测组织蛋白TOP2A的表达:宫颈组织常规石蜡包埋,石蜡标本脱蜡至水,修复抗原,室温进行封闭后,加入兔抗人TOP2A(稀释比1∶500),4℃孵育过夜;加入羊抗兔二抗IgG(稀释比1∶1 000),37℃孵育1 h,利用DAB染色试剂盒进行染色,苏木素复染,酸酒精进行短暂分化,之后进行脱水、透明及封片。
以细胞质或细胞核内出现棕色颗粒为阳性。由3名资深病理医师利用双盲法对染色结果进行半定量分析。阳性细胞百分比评分:无阳性细胞0分,阳性细胞占比<25%为1分,25%~50%为2分,50%~75%为3分,占比>75%为4分;染色强度评分:无染色0分,浅黄色1分,黄褐色2分,棕褐色3分。阳性细胞百分比及染色强度评分乘积即为染色指数(Staining index,SI)。以SI≤3分为阴性,SI>3分为阳性。
3.患者随访:通过电话、电子通讯或门诊复查等方式对宫颈癌患者出院5年内进行随访,记录患者生存状态。随访时间以患者出院日开始,随访时间截止于2020年6月30日。以患者死亡作为终点事件,患者生存日期为患者死亡日或末次随访截止日期。
四、统计学分析

结 果
一、患者一般资料
本研究纳入宫颈鳞癌组患者74例,同期正常宫颈患者53例。宫颈鳞癌组患者年龄为32~68岁,平均年龄(47.53±6.81)岁;对照组患者年龄为31~67岁,平均年龄(46.88±5.92)岁。两组患者年龄比较无统计学差异(P>0.05)。
根据国际妇产科联盟FIGO分期标准[8]对宫颈鳞癌患者进行临床分期,其中Ⅰ期25例、Ⅱ期32例、Ⅲ期17例;对宫颈鳞癌患者进行组织分级,其中低分化13例、中分化36例、高分化25例;浸润程度以肿瘤浸润子宫颈肌层≤1/2为浅层浸润、>1/2为深层浸润,其中浅层浸润患者32例,深层浸润患者42例;淋巴结转移患者16例,无淋巴结转移患者58例。
二、宫颈组织中TOP2A mRNA表达水平分析
宫颈鳞癌组TOP2A mRNA相对表达水平为(1.84±0.16),对照组为(1.02±0.02)。与对照组比较,宫颈鳞癌组TOP2A mRNA表达水平显著升高(P<0.05)(图1)。
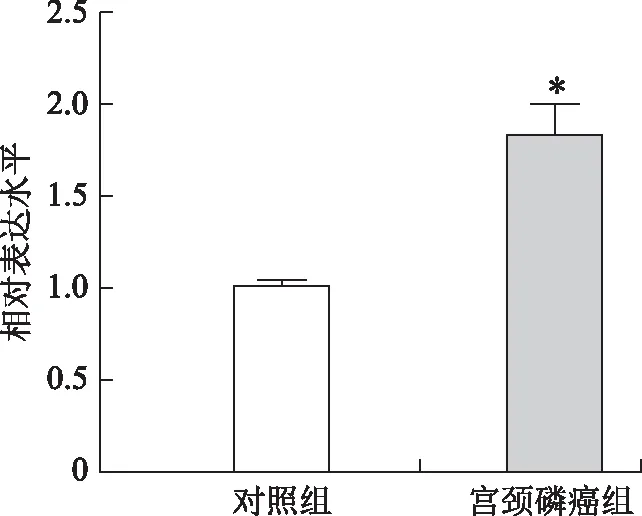
与对照组比较,*P<0.05图1 宫颈组织TOP2A mRNA表达情况
三、宫颈组织中TOP2A蛋白表达水平分析
宫颈鳞癌组TOP2A蛋白阳性表达率为78.4%,对照组TOP2A蛋白阳性表达率为17.0%。与对照组比较,宫颈鳞癌组蛋白TOP2A阳性表达率显著增加(P<0.05)(表2、图2)。

图2 宫颈组织中TOP2A蛋白表达(免疫组化染色 ×400)

表2 宫颈组织中TOP2A蛋白表达水平[(-±s),n(%)]
四、TOP2A蛋白表达与宫颈鳞癌患者临床病理特征的关系
FIGO分期Ⅱ~Ⅲ期宫颈鳞癌组织TOP2A阳性表达率显著高于FIGO分期Ⅰ期组织(P<0.05);深肌层浸润宫颈鳞癌组织TOP2A阳性表达率显著高于低肌层浸润组织(P<0.05)(表3)。
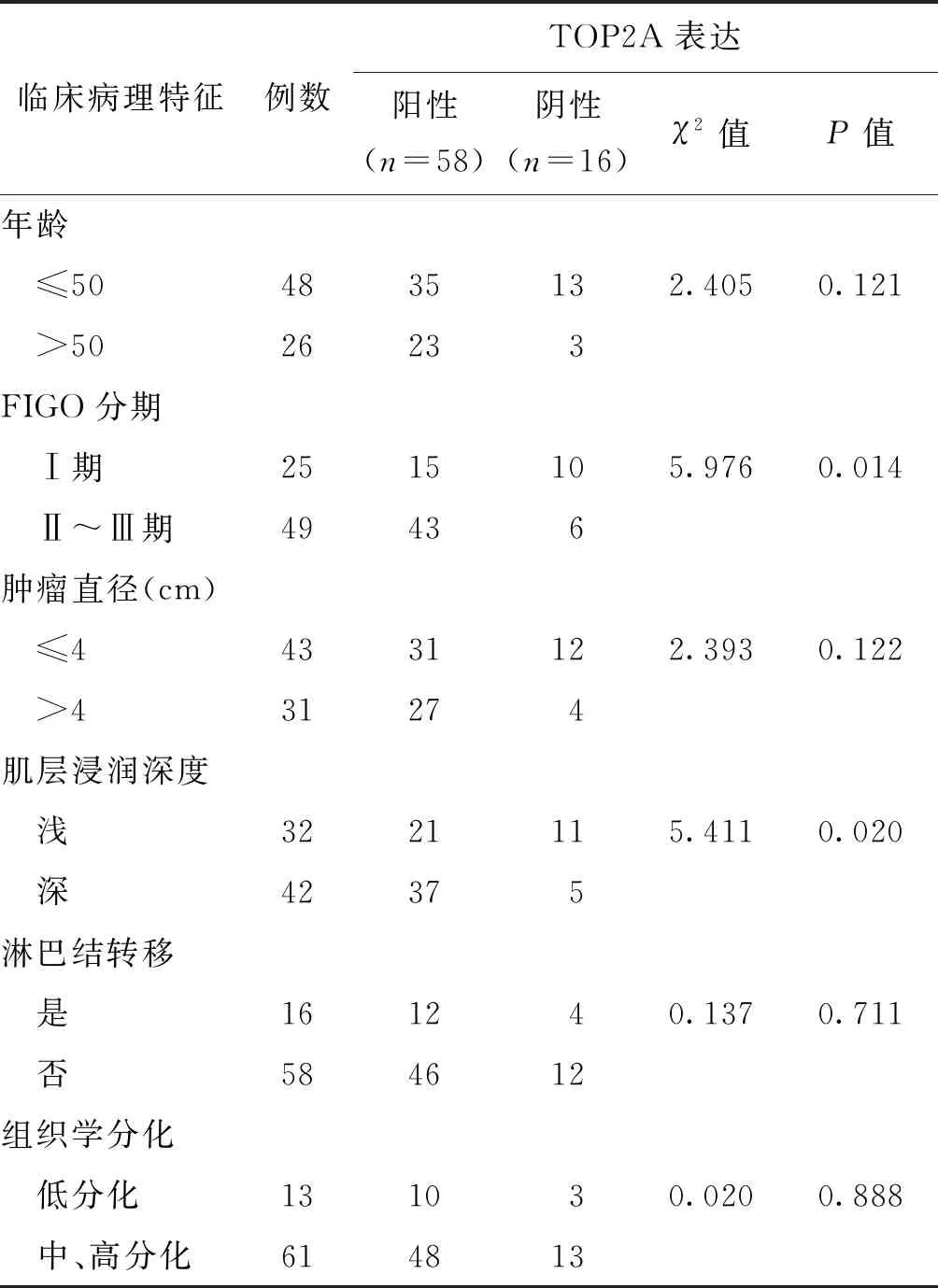
表3 TOP2A表达水平与宫颈鳞癌患者临床病理特征的关系
五、TOP2A蛋白表达与宫颈鳞癌患者预后的关系
对宫颈鳞癌患者进行随访,5年内共有39例患者死亡,生存率为47.3%。TOP2A阳性表达组患者58例,阴性表达患者16例,Kaplan-Meier法生存曲线分析结果表明,TOP2A阳性表达组患者5年内生存率(39.7%)低于阴性表达组(75.0%)(图3)。
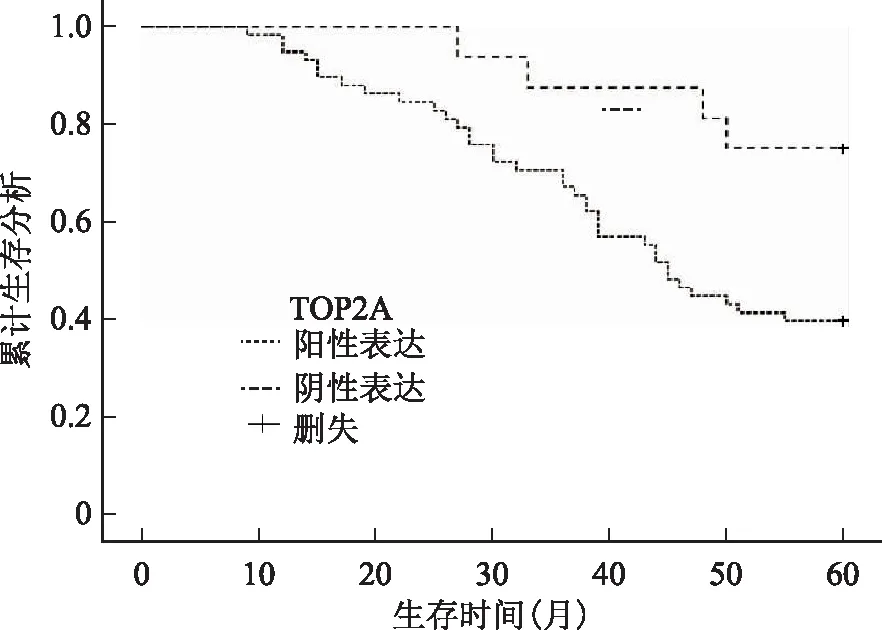
图3 TOP2A蛋白表达与宫颈鳞癌患者预后的关系
六、COX回归分析影响宫颈鳞癌预后的危险因素
单因素COX分析表明,年龄、FIGO分期、肿瘤直径、肌层浸润深度、淋巴结转移、组织学分化及TOP2A表达均是影响宫颈鳞癌患者预后的危险因素(P<0.05);多因素COX分析表明,肌层浸润深度、TOP2A阳性表达是影响宫颈鳞癌患者预后的危险因素(P<0.05)(表4)。

表4 COX回归分析影响宫颈鳞癌患者预后的危险因素
讨 论
宫颈鳞癌高发年龄为35~53岁,人乳头状瘤病毒(HPV)感染是引起宫颈癌发生的主要致病因素。近年来,宫颈癌发病趋势已逐渐年轻化,临床主要表现为阴道流血或阴道排液及一些非特异性症状,然而出现临床症状时,可能已是肿瘤晚期。目前主要是通过手术治疗、放化疗等方式对患者进行治疗;随着医学技术的发展,早期宫颈癌的治疗已有了很大的进展,但晚期宫颈癌患者肿瘤复发率高,预后较差,有较高的死亡率。因此,寻找能够有效评估宫颈癌预后的生物分子标志物至关重要。
TOP2A是TOP2家族的主要成员之一,能够催化DNA双链断裂,在有丝分裂过程中诱导基因转录[9]。TOP2A与多种肿瘤的发生发展及预后有关。Kou等[10]研究表明,与正常组织比较,肺腺癌组织中TOP2A表达显著升高,且与体外肺癌细胞的增殖、迁移和侵袭有关;Song等[11]研究表明,人类巨细胞病毒感染神经胶质瘤细胞后,TOP2A的表达显著增加;Wang等[12]研究表明,与癌旁组织比较,TOP2A在宫颈癌组织中存在过表达,且其可通过磷脂酰肌醇3-激酶(PI3K)/蛋白激酶B(AKT)信号通路促进肿瘤细胞的迁移、侵袭;马菁雯等[13]研究表明,与正常宫颈组织比较,宫颈鳞癌组织中TOP2A存在过表达。本研究结果发现宫颈鳞癌患者癌组织中TOP2A mRNA表达水平及蛋白TOP2A阳性表达率均显著高于对照组,与以上研究结果一致,提示TOP2A可能与宫颈鳞癌的发生有关。
较晚的临床分期、肌层浸润深度、低分化以及淋巴结转移等均是肿瘤晚期的标志。研究表明临床分期、肌层浸润、淋巴结转移等与宫颈癌的预后有关[14]。本研究发现,高FIGO分期及深肌层浸润宫颈鳞癌组织TOP2A阳性表达率显著高于低FIGO分期和浅肌层浸润组织,原因可能是TOP2A影响肿瘤细胞的侵袭和迁移增加肿瘤浸润程度,从而导致宫颈癌的发展,具体机制有待进一步的分析。Zhao等[7]通过生物信息学分析共鉴定出188个在宫颈癌组织和正常宫颈组织中差异表达的基因,其中TOP2A基因在宫颈癌组织中表达显著高于正常宫颈组织,且与TOP2A低表达患者比较,TOP2A高表达患者无进展生存期时间显著减短,推测TOP2A可能是宫颈癌预后不良的生物标志物。本研究发现,TOP2A高表达组患者5年内生存率远低于低表达组,与以上研究结果一致。本研究COX多因素回归分析结果表明,肌层浸润深度、TOP2A阳性表达是影响宫颈鳞癌患者预后的危险因素,提示TOP2A可能与宫颈鳞癌的发展及预后有关,可能是预测宫颈鳞癌患者预后的潜在生物标志物。FIGO分期、淋巴结转移、组织学分化是影响宫颈鳞癌预后的危险因素[15],而在本研究中淋巴结转移、组织学分化并不是影响宫颈鳞癌预后的危险因素,可能是因为本研究选取病例数较少,这也是本研究的不足之处。
综上所述,TOP2A在宫颈鳞癌患者中存在过表达,且与患者FIGO分期、肌层浸润深度及5年生存率有关,可能是宫颈癌患者潜在的预后生物标志物;根据TOP2A表达水平对患者进行密切随访,可能有利于改善患者生活质量、延长患者生存期限。然而本研究仅从临床水平探索了TOP2A在宫颈鳞癌患者中的表达,其在宫颈鳞癌发生及预后的具体机制还需进一步研究。

