不同屈曲角度MRI检查对平山病颈椎相关征象诊断的定量研究
周文, 黄义, 陈唯唯, 潘初
平山病(hirayama disease,HD)是好发于15~25岁男青年的良性自限性疾病,也被称为青少年上肢远端肌萎缩症。临床上起病隐匿,容易漏诊。除临床症状和神经电生理检查外,屈曲位颈椎MRI平扫及增强检查是确诊HD的重要检查手段。尽管屈曲位颈椎MRI上C5-6节段硬膜囊后壁前移,脊髓受压变扁,萎缩,硬脊膜外腔血管丛强化是HD特异性影像表现,但颈椎不同的屈曲角度对上述特异性MRI征象观察影响极大[1-3]。本研究通过比较颈椎MRI不同屈曲角度对HD患者各特征影像参数定量的影响,寻找最适合HD临床诊断MRI检查的颈椎屈曲角度。
材料与方法
1.临床资料
本研究获得医院伦理审查委员会批准。回顾性搜集2012~2019年我院临床诊断为HD患者临床和影像学资料35例,纳排标准如下:①临床上表现为手或(和)上肢前臂肌萎缩或(和)肌无力;②肌电图示受累肌肉表现为慢性神经源性损害;③神经系统检查无主观感觉障碍以及锥体束受累表现;④所有患者均行颈椎中立位和屈曲位MRI检查;⑤排除急性外伤史,既往有过颈椎手术史及其他病因导致的肌萎缩和乏力的患者。
2.扫描方案
所有患者均采用GE 3.0TMRI扫描仪(Discovery MRI750,General Electric,Milwaukee,WI,USA)进行颈椎中立位和屈曲位常规MRI扫描。扫描序列及参数:CTL线圈,矢状面T1WI(TR 362 ms,TE 10.43 ms),T2WI(TR 2000 ms,TE 127.83 ms),STIR(TR 2574 ms,TE 27.84 ms),矩阵288×160,视野240 mm×240 mm,层厚3.5 mm,层间距4 mm。轴面脂肪抑制T2WI(TR 4449 ms,TE 116.78 ms),矩阵192×288,视野200 mm×200 mm,层厚5 mm,层间距5.5 mm。
3.图像分析
分组:颈椎屈曲角度以屈曲位颈椎拐角处分别向上和向下沿椎体后缘作两条直线,所形成夹角的补角即为颈椎屈曲角度(图1a)。以20°为分界将患者颈椎屈曲位MRI分为小角度组(屈曲角度10°~20°)和大角度组(屈曲角度20°~30°)。

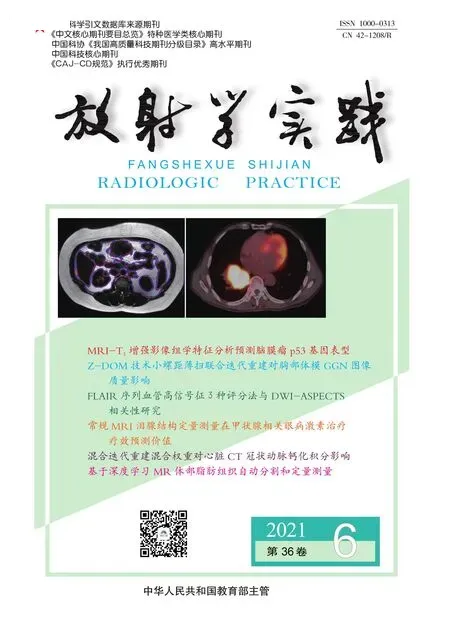
a) T1WI矢状面显示硬膜外间隙新月形低信号影(箭); b) T2WI矢状面示硬膜囊后壁前移位(箭),硬膜外间隙明显增宽(长箭),其内信号不均; c) STIR矢状面示下颈段脊髓萎缩(箭),受压并向前移位; d) T2WI压脂横断面示脊髓变扁,双侧硬膜后方可见长条形流空血管影(箭),左侧为著。
定量测量参数:由两名诊断医师采取随机、双盲方式观测所有患者脊髓萎缩及变扁,硬膜囊后壁前移位距离及程度,脊髓后缘到椎管距离及程度。测量参数及方法:①椎管直径(D):在STIR序列正中矢状面硬膜剥离最大处测量(图1b),若无硬膜囊后壁前移位,测量在C5椎体中段水平进行。②脊髓前后径(AP)和左右径(TR):均在屈曲位硬膜囊最大向前移位的T2WI脂肪抑制序列横断面测量。AP在横断面脊髓中线处测量(图1c);TR在横断面脊髓最大左右径处测量(图1d);对于没有表现出硬膜囊后壁向前移位的受试者,测量在C5椎体中段水平进行。③硬膜囊后壁前移位距离(LDS):屈曲位正中矢状面硬膜剥离最大处对应T2WI脂肪抑制序列横断面测量(图1d);若无硬膜囊后壁前移位则在C5椎体中段水平进行;④脊髓后缘到椎管距离(d):测量层面同LDS测量层面(图1c)。
4.统计学分析
采用统计软件SPSS V23.0进行统计分析。所有测量数据采用正态性检验后,符合正态分布数据以均数±标准差表示,不符合正态分布数据以中位数±四分位数间距表示。采用ICC评估两名医师测量结果的一致性,ICC 0.75提示一致性好。若测量一致性好,则采用两名医师测量平均值作后续统计学分析。采用Student-t检验或Mann-Whitney秩和检验比较大、小角度组在年龄及不同扫描体位(中立位,屈曲位)各测量参数(d、D、AP、TR、d/D、AP/TR)差异。采用Fisher确切概率法比较大、小角度组间性别差异。以P<0.05为检验水准。
结 果
本研究纳入35例HD患者中大角度组17例,小角度组18例。两组患者的性别和年龄无统计学差异(表1)。两名医师对屈曲位和中立位各参数的测量值一致性好,ICC值均0.85,P<0.05(表1~2)。
不同成像体位(中立位和屈曲位)在大、小角度组之间的组间比较:中立位MRI大、小角度组均未观察到明显硬膜囊后壁前移位,且其它各测量值在组间均无统计学差异(P>0.05,图2、表1)。屈曲位MRI大角度组LDS、LDS/D、d/D 3个参数均显著高于小角度组(P<0.05,图3、表2)。

图3 小角度组,21岁男性患者。a) T2WI矢状面示硬膜囊后壁前移(箭),硬膜外间隙稍增宽(长箭); b) T2WI横断面压脂序列可见硬膜外间隙稍增宽(长箭),右侧硬膜外间隙流空血管影(箭); c) T1WI增强扫描矢状面可见硬膜外间隙明显强化(箭); d) T1WI增强扫描横断面示硬膜外间隙明显强化(箭)。

表1 性别、年龄及中立位各测量值在大、小角度组的组间比较
不同屈曲角度对测量值的影响:无论是大角度组还是小角度组,仅d、LDS、d/D、LDS/D 4个参数在屈曲位与中立位之间的差值具有显著统计学意义(P<0.05,表3),但大角度组不同体位d、LDS、d/D、LDS/D增量均高于小角度组。

表2 屈曲位各测量值在大、小角度组的组间比较

表3 大、小角度组中立位和屈曲位各测量值的差值比较
讨 论
平山病临床上起病隐匿,常表现为单侧或双侧不对称性上肢远端肌萎缩、乏力等症状,尺侧肌肉受累较桡侧更明显。发病早期易与肌萎缩侧索硬化、肌萎缩性颈椎病等疾病相混淆[4],容易漏诊。尽管大部分HD患者呈现良性自限性病程[5],但仍有少部分病例可持续进展或预后不良[6,7]。早期诊断对HD有重要意义[8]。HD早期诊断有一定难度。首先,临床诊断难。起病早期临床上通常很难将HD与其他症状相似的疾病区分开,包括下颈段神经根病,肌萎缩侧索硬化以及多灶性运动神经病。仅凭临床表现或电生理检查可能会延迟诊断或误诊。其次,影像诊断难。即使是典型HD患者也可能出现MRI阴性,并且假阴性率高达24%~29%[9,10]。可能原因:①MRI成像技术不规范。尽管屈曲位颈椎MRI平扫及增强是诊断HD常规检查方法,但是屈曲角度对特征性征象显示有极大影响[2,3]。如何选择患者能够耐受且利于诊断体位是亟待解决的问题。
②既往研究多集中在扫描方式(中立位/屈曲位,平扫/增强)和影像表现的描述性研究。影像诊断多为主观判断,缺乏统一的量化标准进行规范化。③少数定量研究仅限于测量硬膜囊后壁前移位距离(LDS)与椎管直径(D)之比这一个参数[3,11,12]。针对这些问题,本研究采用多参数测量定量研究设计,聚焦于屈曲角度对测量值的影响。
本研究结果显示成像体位及屈曲角度对脊髓径线测量影响较小,而对于硬膜囊后壁前移位和脊髓前移位这两个特征性征象的测量值影响较大。并且,硬膜囊后壁前移位和脊髓前移位仅在屈曲位颈椎MRI显示且随着屈曲角度增大(>20°)特征性征象显示更为明显,更有利于HD的诊断。以往的文献也确实有因为MRI屈曲角度不充分而漏诊的报导。Marinos等[13]研究1名患者在初次MRI检查中因屈曲不充分并不能显示出硬膜囊后壁的前移位,但由于临床高度怀疑,该患者3个月后复查了颈椎MRI,当颈部充分屈曲时出现特征性的影像学表现。既往基于单一参数LDS/D定量研究结果显示屈曲角度为20°时,研究对象硬膜囊后壁前移位出现率为75.6%,25°、30°、35°、40°该征象出现率为100%,且35°时LDS/D达到峰值,据此提出25°是疑似HD患者颈椎屈曲位磁共振最小屈曲角度,35°为最佳屈曲角度[3],也与我们的多参数定量研究结果一致。
正常人于颈椎屈曲位时也可出现轻微的硬膜囊后壁前移位的征象,若对于HD疑似病例,若扫描时屈曲角度不足,则有因LDS测量过小而导致漏诊的可能。在实际扫描操作过程中,因患者特殊体位、对颈部屈曲的耐受性、线圈类型、磁体孔径等方面原因的限制,对角度的控制比较困难[14]。但本研究结果显示对于疑似HD患者屈曲位MR扫描屈曲角度尽可能增大,至少要达到20°~30°。
没有对同一个研究对象作不同屈颈角度MRI扫描,比较不同屈颈角度HD患者之间各个影像征象测量值的差异是本研究的不足之处,也是将来继续研究的方向。