ACMP致视网膜中央动脉阻塞1例报道
苟晨,侯前梅,彭乔君,许可,王晓明
(川北医学院附属医院神经内科 川北医学院神经疾病研究所,四川 南充 637000)
急性一氧化碳中毒(acute carbon monoxide poisoning,ACMP)常引起全身多个器官系统的损害,但其所致单眼全盲尚属少见。 现将1例ACMP致视网膜中央动脉阻塞(central retinal artery occlusion,CRAO)报告如下。
1 临床资料
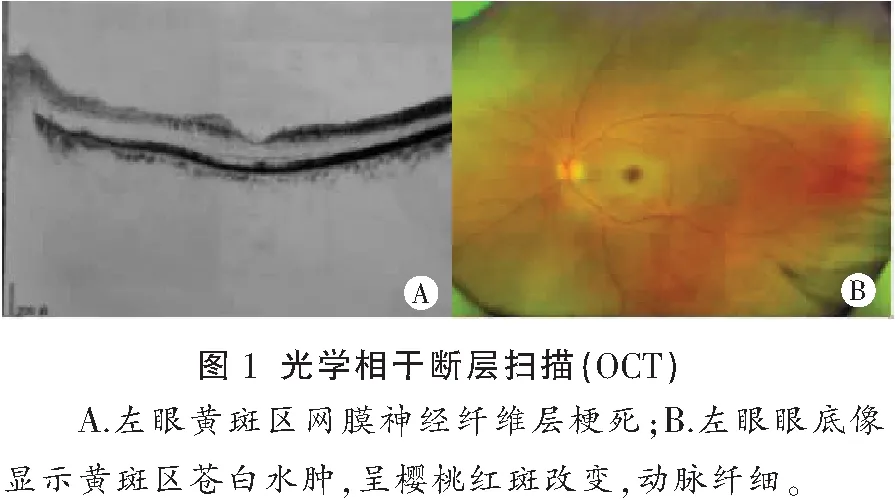
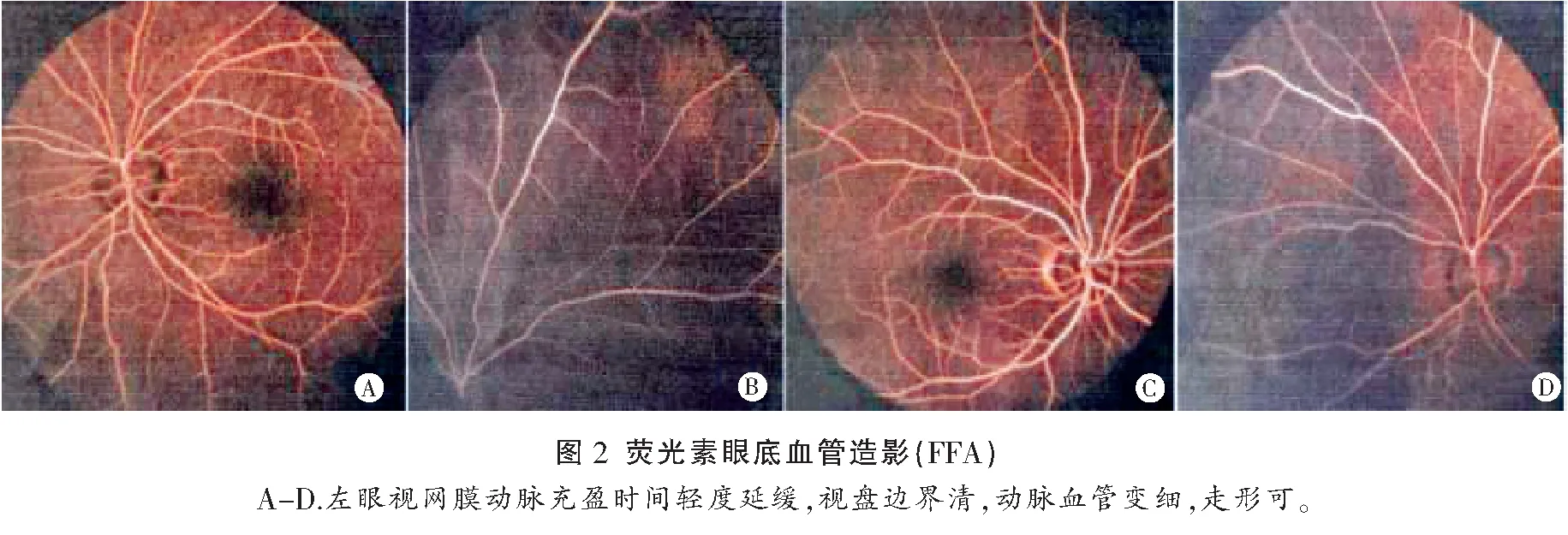
男性,47岁,主因突发左眼视物不能伴吐词不清6 d,于2020年4月14日入院,6 d前晨醒后发现左眼视物不能,枕边有呕吐物,为胃内容物,不能回忆呕吐当时情况,伴有头晕,感四肢乏力、纳差,当地医院诊断为“视神经炎”。患者无明确既往病史,无吸烟、饮酒史。入院后体格检查:体温 36.7 ℃,脉搏 78次/min,呼吸 20次/min,血压 124/84 mmHg。心肺腹部查体无明显异常。神经系统查体:神志清楚,构音障碍,对答切题,高级皮层功能正常;脑膜刺激征阴性;双侧瞳孔不等大,左侧瞳孔直径5 mm,右侧瞳孔直径4 mm,左眼无光感,左侧瞳孔直接对光反射消失、间接对光反射存在,右侧瞳孔直接对光反射存在、间接对光反射消失,双眼球各向运动充分;双侧额纹、鼻唇沟对称,伸舌居中,双侧咽反射正常;四肢肌力、肌张力正常,腱反射正常对称,双侧深浅感觉正常对称,双侧指鼻试验稳准,双侧跟膝胫试验稳准,双侧病理征阴性。入院当天行头颅CT未见明显异常,立即予以双抗血小板聚集、调脂、营养神经,改善循环等治疗。同时积极完善相关检查及检验,尿酸 527.9 μmol/L ↑;全血粘度值(mPas)1_切变率(1/s)1:24.43 mPa.S ↑;全血粘度值(mPas)2_切变率(1/s)10:8.13 mPa.S ↑;血浆粘度 1.68 mPa.S ↑;碳氧血红蛋白(COHb)、血常规、肝功、电解质、糖化血红蛋白、心肌酶谱、抗中性粒细胞胞浆抗体(ANCA)、铜蓝蛋白(CER)等相关指标均未见明显异常。入院后第4天,头颅磁共振(MRI)显示:双侧苍白球对称性T1WI等信号,T2WI 、FLAIR均为高信号影,双侧侧脑室后角旁脑白质脱髓鞘改变,CTA未见异常。立即停用抗血小板、调脂药物。入院后7 d完善腰椎穿刺术,结果未见异常。追问患者病史,患者长期居住于高海拔地区,气候常年干冷,发病前晚室内有烤火盆,且门窗紧闭。补充完善检查,视觉诱发电位(VEP)提示:左N75、P100、N145未见明确肯定波形。右视通路传导未见明显异常。脑电图(EEG)未见明显异常。眼科检查:视力左眼无光感,右眼1.0。光学相干断层扫描(OCT)提示:左眼黄斑区网膜神经纤维层梗死(图1);右眼未见明显异常。眼底像显示:黄斑区苍白水肿,呈樱桃红斑改变,动脉纤细;右眼未见明显异常。荧光素眼底血管造影(FFA)显示:左眼视网膜动脉充盈时间轻度延缓,视盘边界清,动脉血管变细,走形可;诊断:左眼视网膜中央动脉阻塞(再灌注);右眼未见明显异常(图2)。综上,患者最后诊断:急性一氧化碳中毒,左眼视网膜中央动脉阻塞,高尿酸血症。立即行高压氧治疗,同时予以激素、营养神经、改善循环等药物治疗。入院第18天,患者复查头颅MRI提示:双侧苍白球对称性 T1WI 低信号影,T2WI高信号脑软化灶形成。左侧视神经显影不清晰。EEG未见异常。患者吐词不清好转,但视力仍无改善,要求出院后继续行高压氧治疗,准予带药出院。
2 讨论
在人的各个器官组织中,大脑组织对缺氧极为敏感,CO中毒较为特征性的影像学表现为大脑双侧苍白球异常信号。根据CO中毒分级标准可分为轻、中、重型,轻型患者可仅表现为头晕、头痛、乏力、恶心、呕吐等症状。本病例以突发单眼失明、吐词不清、头晕、四肢乏力等症状起病,曾被误诊为“视神经炎”、“颈内动脉夹层”。患者头颅MRI影像提示双侧基底节区异常信号,脑白质脱髓鞘病变,考虑中毒性病变可能。追问病史后,患者有CO接触史,其症状符合轻症CO中毒临床表现,相关检查排除其他疾病后,根据职业性ACMP诊断标准,最终诊断为CO中毒。CRAO是导致突然失明的急症之一,常由动脉痉挛、栓子栓塞、动脉炎、动脉粥样硬化等原因引起,患者多伴有高血压、糖尿病、动脉粥样硬化症等基础疾病。该患者既往无相关基础疾病,入院后完善相关检验血管炎性指标等未见异常,CTA未见异常,排除脑血管疾病等相关诊断后,考虑为CO中毒所致。
CO中毒并发CRAO机制尚不明确,可能与血液粘稠度增加、血小板活化[1-2],引起血栓形成或栓塞事件[3-4]。本例患者既往无高血压、糖尿病、高血脂等危险因素,入院完善血液流变学检验显示低切变率全血粘度(ηbLr)、血浆粘度(ηPr)增高。ηbLr主要反映血液在微动脉中的流动速度,与红细胞的聚集程度呈正相关;ηPr增高则反映了血液粘稠度的增加,证明血液呈高粘滞性。高黏度状态会使局部脑组织出现微循环灌注不足,引起缺血缺氧性损伤。该患者未出现其他组织器官的栓塞,其视网膜中央动脉阻塞后再通,可能与血管痉挛或血管微血栓形成后自发溶解等机制有关。
CO中毒在临床上较为常见,但其所致CRAO十分少见。国内外已有部分文献[ 5-6]报道称,CO中毒可引起青光眼、皮质盲、视神经损害等眼部疾患,但CO中毒所致CRAO国外未见报道,国内目前有2例。本病例与冉振龙等[5]报道的病例相似之处是患者均为轻症CO中毒,且表现为视网膜中央动脉阻塞后再通;不同点是本例患者另一侧眼视力未见受损;而刘丽娅等[6]报道的病例症状较重,双眼视力均有不同程度的损伤,且视网膜中央动脉阻塞后未再通。视网膜缺血超过时间窗将出现不可逆的损害。另外,本例患者因重视不够,未及时就诊,最终导致视力的永久性损害。CO中毒轻症患者,症状消失快,缺乏相应体征,往往需结合患者影像检查资料以及CO接触史加以诊断;接诊CRAO病人时,应常规询问其CO等毒物接触史以及其生化居住环境等。对于中至重CO中毒患者,临床医生在关注其神经系统损伤的同时,应注意其视网膜病变,眼底检查也不应忽视,尽量做到早发现、早治疗,以免造成不可挽回的结果。

