经外侧裂入路与颞叶皮层入路显微手术治疗基底节区高血压脑出血的疗效及安全性比较
汤军,夏涛
(湖北省第三人民医院·湖北省中山医院,1.神经外科;2.麻醉科,湖北 武汉 430030)
高血压脑出血是一种常见的脑血管疾病,近年来受生活环境、饮食习惯改变等因素的影响,其发病率呈上升趋势[1]。据统计[2-3],约有70%的高血压脑出血患者发病部位为基底节区,手术是治疗该区域脑出血的最有效方式。随着微创技术的不断发展,显微镜下微创血肿清除术逐渐被应用并取得了较好的临床效果,实现了对血肿组织的精准定位[4]。但如何选择入路方式仍然是临床中面临的难题之一[5]。目前,经外侧裂入路与经颞叶皮层入路作为主要的显微手术入路方式,均具有术中出血量少、术后脑组织水肿程度轻等优势[6-7]。本研究拟对接受显微手术治疗的80例基底节区高血压脑出血患者进行回顾性分析,以探究经外侧裂与颞叶皮层两种入路方式的疗效及安全性。
1 资料与方法
1.1 一般资料
选取2019年6月至2020年6月在湖北省第三人民医院收治的80例基底节高血压区脑出血患者为研究对象。入组标准:(1)符合《中国脑出血诊治指南(2019)》[8]中高血压脑出血诊断标准;(2)经头颅CT扫描确诊的基底节区脑出血患者;(3)出血量30~85 mL;(4)发病至手术时间<6 h;(5)临床资料完整。排除标准:(1)术前伴有呼吸衰竭、重要脏器病变、肢体功能障碍患者;(2)脑动静脉畸形出血、脑动脉瘤破裂出血患者;(3)合并恶性肿瘤患者;(4)凝血功能障碍或长期应用抗凝药物患者;(5)严重精神类疾病患者;(6)术前合并严重感染或免疫功能紊乱患者。根据治疗方式,将80例患者分为经颞叶皮层入路显微手术(对照组,n=37)及经外侧裂入路显微手术组(观察组,n=43),两组患者基线资料差异均无统计学意义(P>0.05)。见表1。
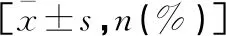
表1 两组患者术前基线资料比较
1.2 方法
1.2.1 手术方案 两组患者均行全麻、气管插管,取仰卧位,密切监测各项生命体征。对照组患者行经颞叶皮层入路显微手术:常规消毒、铺巾,显微镜下选择颞上回或颞中回,做一长约8 cm切口,将头皮切开、铣下骨瓣,待硬脑膜暴露后以放射状切开,直达骨窗边缘处,采用1号线牵引硬脑膜以显露脑皮层;通过颞叶皮质到达血肿腔,按照穿刺点将脑皮层切开,分开脑皮质、进入血肿腔;采用吸引器将血肿吸除,吸除动作要轻柔,确认患者无活动性出血后采用止血纱布进行创面贴覆,常规放置引流管。观察组患者行经外侧裂入路显微手术:以翼点为中心做弧形切口,咬除蝶骨嵴,放射状剪开硬脑膜;若患者颅内压较高,则静脉滴注20%甘露醇注射液(天津金耀集团湖北天药药业股份有限公司)125~250 mL以降低颅内压降;将硬膜敞开,于显微镜辅助下锐性分离蛛网膜,打开基底池,充分排出脑脊液;实施外侧裂分离操作,采用窄脑压板将外侧裂牵开,充分暴露岛叶皮层,术中应用明胶海绵对脑血管进行保护,注意避开中动脉分支,并于无血管区将岛叶切开至血肿腔;对血肿进行吸除,以明胶海绵压迫止血并冲洗血肿腔,确认患者无活动性出血后采用止血纱布进行创面贴覆,常规放置引流管。术后,两组患者均给予常规抗感染治疗、纠正水电解质平衡。
1.2.2 观察指标 (1)比较两组患者手术时间及术后24 h患者血肿清除情况,血肿清除率=(术前血肿量-术后24 h血肿量)/术前血肿量×100%。(2)分别于术前、术后3 d、7 d、30 d,采用格拉斯哥昏迷量表(glasgow coma scale,GCS)评估两组患者意识障碍程度,分数越低表示患者意识障碍越严重。(3)术后6个月,采用格拉斯哥预后评分(glasgow outcome score,GOS)评估两组患者预后情况,该评分包括5个等级。评估标准如下:I级,患者恢复良好或存在轻度缺陷,可正常生活;Ⅱ级,患者存在轻度残疾,可独立生活;Ⅲ级,患者存在重度残疾,无法独立生活;Ⅳ级,患者植物生存或仅存在睡眠、睁眼等最小反应;V级,患者死亡。(4)术后6个月,采用日常生活活动能力(activity of daily living,ADL)量表评估两组患者生活能力,该量表包括5个等级。评估标准如下:I级,患者生命体征及日常生活能力完全恢复;Ⅱ级,患者生命体征及日常生活能力基本恢复;Ⅲ级,患者生命体征明显恢复,需要他人帮助进行日常生活;Ⅳ级,卧床,但意识清醒;V级,患者植物生存。(5)记录并比较两组患者并发症发生情况,包括颅内感染、肺部感染、二次出血、消化道出血、脑梗死等。
1.3 统计学分析
2 结果
2.1 两组患者手术时间及术后24 h血肿清除情况比较
观察组患者手术时间较对照组延长,但两组间差异无统计学意义(P>0.05);观察组患者血肿清除率优于对照组,两组间差异具有统计学意义(P<0.05)。见表2。
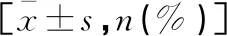
表2 两组患者手术时间及术后24 h血肿清除情况比较
2.2 两组患者手术前后意识障碍程度比较
术前,两组患者GCS评分差异均无统计学意义(P>0.05);术后3 d、7 d、30 d,观察组患者GCS评分均高于对照组,差异有统计学意义(P<0.05)。见表3。
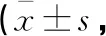
表3 两组患者手术前后GCS评分比较分)
2.3 两组患者术后6个月预后情况比较
术后6个月,对照组中GOS分级为I级、II级、III级、IV级、V级的患者分别为10例、9例、8例、7例、3例;观察组中分别为19例、13例、7例、3例、1例;观察组患者GOS分级优于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组患者GOS分级比较[n(%)]
2.4 两组患者术后6个月日常生活能力比较
术后6个月,对照组中有3例患者死亡、观察组中有1例患者死亡,因此进行ADL评估的对照组患者为34例,观察组患者42例;对照组中ADL分级为I级、II级、III级、IV级、V级的患者分别为8例、7例、8例、4例、7例,观察组中分别为17例、12例、7例、2例、3例,观察组患者ADL分级优于对照组,差异有统计学意义(P<0.05)。见表5。

表5 两组患者ADL分级比较[n(%)]
2.5 两组患者术后并发症发生情况比较
术后,对照组中发生颅内感染、肺部感染、二次出血、消化道出血、脑梗死的患者分别为3例、1例、2例、2例、1例,观察组中分别为2例、2例、2例、1例、1例,两组患者并发症发生率比较,差异无统计学意义(P>0.05)。见表6。
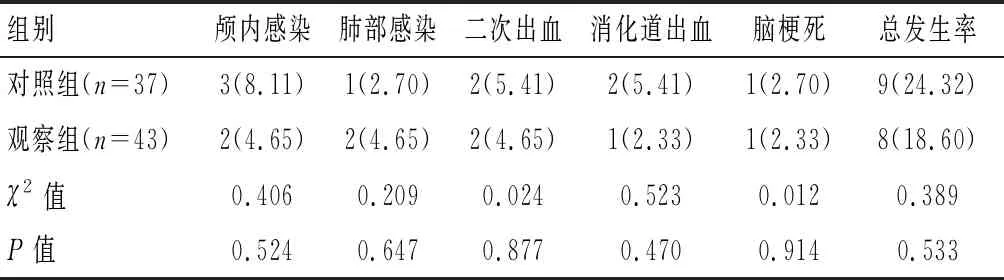
表6 两组患者术后并发症发生情况比较[n(%)]
3 讨论
高血压性脑出血属于脑底小动脉病理性变化,其病因多为长期高血压及脑动脉硬化引起的血管破裂出血,基底节区为高发区域,死亡率及致残率较高,严重威胁患者生命健康,治疗方式包括药物保守治疗及外科手术治疗[9-10]。药物保守治疗能够在一定程度上清除水肿、缓解颅内高压,但具有起效慢等缺点,且长期服药可能导致患者依从性下降,特别是出血量较大的患者不宜采用保守治疗[11]。近年来,微创血肿清除术逐渐应用于基底节区高血压脑出血的治疗中。相较于传统开颅手术,微创技术的应用在彻底清除血肿的同时还具有创伤小、准确性高、并发症发生风险小等优势,进一步提升了治疗效果,有利于患者术后恢复[12-13]。微创血肿清除术的入路方式主要包括经外侧裂入路、经颞叶皮层入路两种,在入路方式的选择上还存在一定争议[14]。
在本研究中,观察组患者血肿清除率及术后3 d、7 d、30 d GCS评分均优于对照组,提示经外侧裂入路有利于血肿清除及促进患者意识恢复,具有较好的近期疗效。分析其原因可能是对照组采用的经颞叶皮层入路需要将颞中回皮质或颞上回皮质切开,从而进入血肿区,对患者的脑组织造成较大损伤,而观察组采用的经外侧裂入路方式仅需将少许岛叶皮质切开,利用人体自然解剖间隙抵达岛叶皮质,手术路径较短直达血肿区,避免了对额颞皮层产生损伤,患者脑损伤程度较少,因此有利于术后恢复[15-16]。隋宇玲[17]指出,高血压基底节区脑出血患者行外侧裂入路手术后,血肿清除程度、术后7 d内GCS评分及脑水肿程度均优于行经颞叶皮层入路手术者,与本研究结果一致。国外Ulutas等[18]也指出,外侧裂入路可避免骨和肌肉组织的干扰,有利于扩大手术视野,清晰地暴露靶区,最终提高手术效果。本研究发现,观察组患者术后6个月GOS分级及ADL分级均优于对照组,提示经外侧裂入路有利于改善患者预后、促进患者日常生活能力恢复,具有较好的远期疗效。顾应江等[19]以63例高血压基底节区壳核出血患者为研究对象,发现采取经外侧裂岛叶入路的患者术后3个月预后良好率及ADL评分均优于颞叶皮质入路者,与本研究结果一致。此外,本研究中两组患者并发症发生率差异无统计学意义,提示经外侧裂入路并未增加术后并发症发生风险,与刘海兵等[20]研究结果一致。值得指出的是,观察组患者手术时间较对照组延长,与伍伟俊等[21]提出的外侧裂-岛叶入路手术时间较颞叶皮质入路延长的研究结果一致,可能是由于经外侧裂入路需要对外侧裂进行分离,增加10~15 min的手术时间,因此需要提升操作者对该技术的熟练程度以缩短手术时间。
综上所述,与经颞叶皮层入路相比,经外侧裂入路显微手术可有效提高基底节区高血压脑出血患者血肿清除率,促进患者意识及日常生活能力恢复,且不增加术后并发症发生风险。

