盆底超声在SUI中的应用价值及影响SUI发生的危险因素
臧加英,王叶红,高波
(1.南京市高淳区人民医院超声科,江苏 南京 211300;2.遵义医科大学第五附属医院超声科,广东 珠海 519100)
压力性尿失禁(stress urinary incontinence,SUI)是一种常见的女性产后不良症状,影响着全球25%~45%的女性[1],主要表现为劳累过程中腹内压力升高而引起尿液渗漏。SUI会严重损害女性生活质量,并给社会医疗保健系统带来沉重的经济负担。目前,临床诊断SUI的方法较多,如磁共振成像、超声成像、X线盆腔造影等。磁共振可较好的显示盆底结构,但检查费用高,扫描时间长,且对于体内植入磁金属者不能进行检查[2]。X线盆腔造影操作过程复杂,分辨率较低,且检查前需膀胱排空,无法广泛应用[3]。超声检查具有操作快捷、无辐射、重复性好、价格适中等特点,在SUI的诊断中已有较广泛的应用。但我国对超声诊断SUI的标准目前尚未统一[4],对其诊断特点和价值仍需进一步的了解。此外,影响SUI的因素较多,明确其发生的危险因素,对临床诊断具有重要意义。本研究旨在探讨盆底超声在SUI中的应用价值及影响SUI发生的危险因素。
1 资料和方法
1.1 一般资料
选取2019年4月至2020年5月于南京市高淳区人民医院接受盆底超声检查的产后女性120例为研究对象,根据是否存在SUI分为SUI组(n=68)和对照组(n=52)。其中SUI组患者年龄29~60岁,平均(41.3±6.8)岁。对照组年龄28~59岁,平均(40.1±5.4)岁。
纳入标准:(1)年龄≥18岁;(2)接受盆底超声检查者;(3)SUI组患者在打喷嚏、咳嗽、用力时有漏尿表现,尿动力学检查核实者;(4)无泌尿系统病史者;(5)临床资料完整者;(6)知情同意者。排除标准:(1)不符合纳入标准者;(2)合并感染、神经系统异常者;(3)合并泌尿系统肿瘤者;(4)合并严重盆腔疾病者;(5)合并认知、精神类及严重系统性疾病者。
1.2 方法
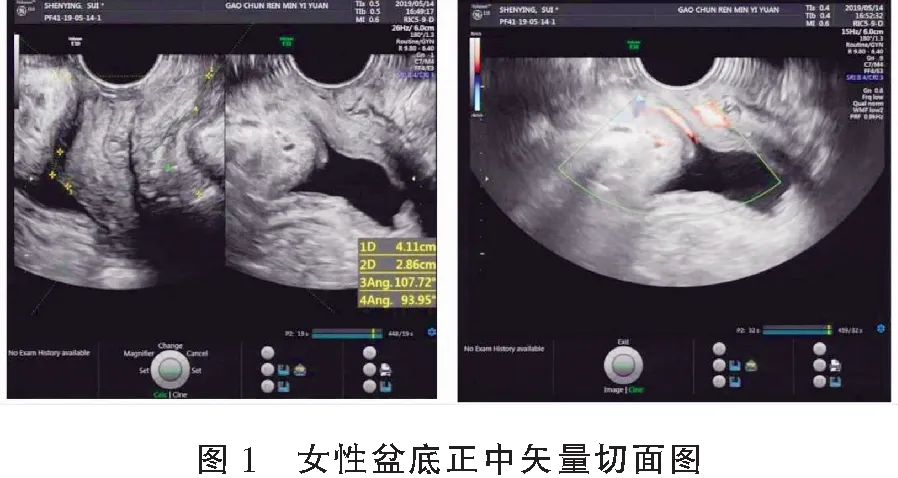
使用GE-E10 型彩色多普勒超声诊断仪(美国GE 公司)进行检测,选用经阴道的腔内容积探头,频率为4~8 MHz。受检者排空大小便后,取仰卧位,使用医用避孕套包裹探头,涂抹耦合剂。将探头置于患者的会阴部,显示盆底正中矢量切面,图像包括膀胱、尿道、阴道、直肠、肛管以及肛直肠角等。采集患者静息状态下和Valsalva 状态下图像,并采用多普勒超声原装软件进行分析。见图1。
1.3 观察指标
(1)静息膀胱尿道后角、Valsalva膀胱尿道后角、尿道旋转角度、膀胱颈移动度和逼尿肌厚度等;(2)盆底超声对SUI的诊断价值;(3)SUI发生的危险因素。
1.4 统计学分析
2 结果
2.1 两组对象超声检查特征比较
SUI组静息时膀胱尿道后角、Valsalva时膀胱尿道后角、尿道旋转角度和膀胱颈移动度大于对照组(P<0.05),两组对象逼尿肌厚度比较,差异无统计学意义(P>0.05)。见表1。
表1 两组对象超声检查特征比较
2.2 盆底超声对SUI的诊断价值分析
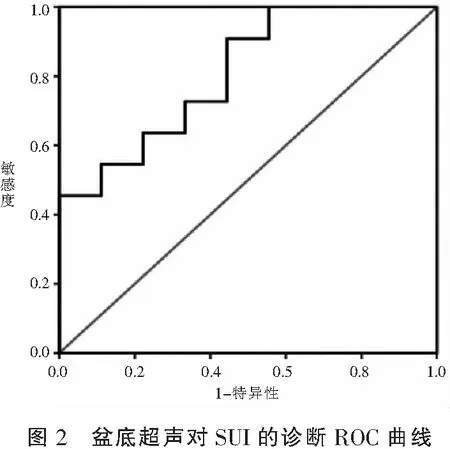
将两组对象超声检查时具有显著差异的超声参数纳入ROC曲线模型,结果表明,各参数联合预测的AUC为0.808。见图2。
2.3 SUI发生的单因素
单因素分析表明,SUI在产次、分娩方式、新生儿体质量、孕前体质量及会阴撕裂中的差异有统计学意义(P<0.05);在年龄、体质指数、孕期增加体质量、孕期饮酒、便秘、分娩孕周、家庭收入、会阴侧切、喂养方式、产后体力劳动中的差异无统计学意义(P>0.05)。见表2。
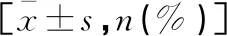
表2 SUI发生的单因素
2.4 SUI发生的危险因素
根据单因素分析结果,将病患产次、分娩方式、新生儿体质量、孕前体质量以及会阴撕裂纳入影响因素分析先行赋值,多因素Logistic回归分析显示,产次≥2次、阴道分娩、新生儿体质量≥4 000g、孕前体质量≥60 kg及会阴撕裂是SUI发生的主要危险因素。见表3及表4。

表3 Logistic回归赋值
3 讨论
女性盆底功能障碍性疾病是全球范围内备受关注的社会卫生问题,其中SUI是最常见的一种类型[5]。临床上诊断SUI主要根据患者症状、尿力动力学检查、超声诊断等[6]。相关研究[7-8]表明,病患在静息状态及valsalva 动作下膀胱颈移动度及尿道旋转角度等均可作为判断SUI早期病变的依据。SUI患者通常存在膀胱尿道周围组织形态、结构的改变以及尿道组织支持结构薄弱,尿道周围组织的慢性损伤,是促进其发生的重要病理生理原因[9]。膀胱颈移动度与膀胱尿道支持结构和尿道周围组织密切相关,膀胱颈的移动度是反映膀胱和尿道周围支持结构功能状态的重要指标[10]。研究[11]表明,膀胱颈移动度增加5 mm,SUI的发生率将增加3%~4%。膀胱尿道后角和尿道旋转角度同样是反映尿道周围组织最大收缩力、持续收缩时间下降的重要指标。晏昱婧等[12]研究指出,膀胱尿道后角、尿道旋转角度及膀胱颈移动度对诊断SUI具有重要作用。本研究发现,SUI组静息时膀胱颈角度、Valsalva时膀胱尿道后角、尿道旋转角度和膀胱颈移动度大于对照组(P<0.05),提示膀胱尿道后角和膀胱颈移动度的增加,可促进膀胱颈位置移动,降低尿道肌肉功能的稳定性。此外,将两组超声检查时具有显著差异的超声参数纳入ROC曲线模型,结果表明,各参数联合预测的AUC为0.808,与信吉伟等[13]的研究结果基本一致,表明预测结果可信度较高,盆底超声可为SUI的早期诊断提供重要帮助。
SUI发生的影响因素较多,发病机制复杂。本研究经Logistic回归分析表明,产次≥2次、阴道分娩、新生儿体质量≥4 000 g、孕前体质量≥60 kg及会阴撕裂是SUI的主要危险因素。妊娠过程中盆腔筋膜代偿性改变以及长期腹内压力的增加,可导致孕产妇不能有效抵抗盆底肌力下降,造成盆底韧带、筋膜等损伤或脱垂[14]。而产妇多次分娩、阴道分娩、新生儿体质量≥4 000 g等,均可造成盆腔筋膜慢性损伤。有研究[15]表明,阴道分娩过程中新生儿体质量较大或多次分娩的产妇会阴部位组织水肿和牵拉较为严重,可导致尿道括约肌神经损伤的几率增加5%~8%。此外,阴道分娩的产妇容易造成阴道撕裂,而阴道撕裂可导致盆底组织神经损伤严重,造成盆底肌肉松弛,使得尿道膀胱颈下移,导致腹压上升,诱发SUI的发生[16]。有研究[17]指出,孕前体质指数偏高的产妇产后发生SUI的风险较高,但也有研究[18]表明,孕前体质指数并非是诱发SUI发生的独立危险因素,这可能是因为SUI发病机制复杂,是由多因素共同作用的结果,仅仅考虑孕前体质指数无法准确作为评估依据。肥胖人群大多伴有腹压上升,肌肉松弛,盆底神经系统异常等[19]。孕前体质量较高者,发生SUI的风险较高,而改变生活方式及减轻体重可有效降低SUI发生率。本研究发现,孕前体质量≥60 kg是SUI发生的主要危险因素,提示孕前体质量过高孕妇更易发生SUI。
综上所述,盆底超声检查参数对诊断SUI具有较好的参考价值。此外,产次≥2次、阴道分娩、新生儿体质量≥4 000 g、孕前体质量≥60 kg及会阴撕裂是诱发SUI的主要危险因素,对于有以上临床特征的产妇,应加强指导,并积极干预,以降低SUI的发生率。

