基于循证理念的“三防三位”干预应用于预防全髋关节置换术后早期关节脱位的效果分析
南京医科大学附属无锡市人民医院(214000)石新新 赵琴
严重性髋关节炎、股骨头坏死等一般采用全髋关节置换术治疗,但由于手术创口大,易发生感染,诸如关节假体脱位、下肢深静脉血栓等并发症也有较高风险[1]。关节假体脱位是术后常见的并发症,也是极为严重的一类,不仅造成患者生理疼痛加剧、增加精神负担,而且严重影响手术效果,对预后极为不利[2]。有研究显示[3],首次接受髋关节置换术的患者术后关节脱位率可达10%,翻修术后脱位率则高达23%。体位不当是造成关节脱位的重要原因,术后患者护理需尤其注意避免过度屈髋、内旋、内收此类动作,在翻身、排便时要采取正确体位[4]。常规护理明显在这一方面有所不足,对此,本研究现将基于循证理念的“三防三位”干预应用于全髋关节置换术患者并探讨其效果,结果报道如下。
1 资料与方法
1.1 一般资料 选取2019年2月~2020年2月我院收治的全髋关节置换术患者98例,随机分为两组,各49例。观察组男25例,女24例;年龄42~81岁,平均(64.74±7.96)岁;骨性关节炎16例、类风湿性关节炎18例、股骨头坏死10例、股骨颈骨折8例、先天性髋关节疾病7例。对照组男26例,女23例;年龄40~79岁,平均(65.75±8.25)岁;骨性关节炎18例、类风湿性关节炎17例、股骨头坏死10例、股骨颈骨折8例、先天性髋关节疾病6例。两组一般资料对比无显著差异(P>0.05)。本研究经医院伦理委员会审核通过。
1.2 方法
1.2.1 对照组 采用常规干预方式。科室制作健康宣教手册,教导患者术后正确睡姿以及活动体位,示范楔形软枕、丁字鞋用法;提供高蛋白、高维生素、高纤维素的饮食,鼓励患者多喝水,保持排泄正常。对于术后疼痛明显的患者,给予镇痛药物或镇痛泵止痛,预防因此产生的肌肉痉挛。患者出院前进行家庭康复指导,定期电话回访。
1.2.2 观察组 采用基于循证理念的“三防三位”干预方式。①成立三防三位小组。组长由护士长担任,其余成员均为骨科专业护士,且至少持有初级资格证,约20名。②发现问题。收集分析本组病历资料,发掘现有问题,明确潜在危险因素,将有疑问者归入待处理状态,如疼痛管理、锻炼时机、关节脱位预防等。③循证支持。检索JBI数据库、PubMed、中国知网、万方数据库等全髋关节置换术关节脱位预防相关资料,选取高价值文献,寻找“三防三位”护理的最佳证据。④“三防”护理。即防内收、内旋、过度屈曲。对于非高危患者,保持其髋关节外展约20°,屈曲范围10°~15°,患肢抬高25°,避免压迫腘窝、足跟。对于高危患者,患肢膝关节下垫一软垫,预防过度屈曲或伸直;患肢以抗内旋石膏固定;腿间放置楔形枕,防止内收。叮嘱患者严禁盘坐及双腿交叉动作。⑤“三位”护理。即搬运、翻身、排便体位护理。搬运体位:采用三人平托法或转移板转移,由于患者麻醉效果尚未消失,肌肉松弛,要额外注意轻拿轻放。高危患者则额外需1人保护患肢。翻身体位:非高危患者术后6h每2h协助翻身1次,两人合作采用轴线翻身法,一人托背部、臀部,一人托髋关节与患肢,翻身时保持髋部、膝部在同一水平,最后用枕头支撑背部。高危患者则尽量减少翻身频率。排便体位:使用便盆床上排便,便盆的高度需与患肢齐平,以避免屈曲髋关节。
1.3 评价指标 ①下床活动时间:统计两组术后首次下床活动时间,计算均值。②关节脱位率:统计两组出院前发生关节脱位患者例数,计算发生率。③髋关节功能:采用Harris髋关节功能量表[5],于患者出院前1d评估其髋关节功能。量表共疼痛(44分)、功能(47分)、活动度(5分)、畸形(4分)4个维度,总分100分。>90分为优良,<70分为差。
1.4 统计学分析 采用SPSS20.0进行统计分析,关节脱位率采用[n(%)]表示,χ2检验,下床活动时间、髋关节功能评分均采用(±s)表示,t检验,P<0.05为差异有统计学意义。
2 结果
2.1 下床活动时间 观察组下床活动时间为(9.56±1.64)d,对照组下床活动时间为(10.19±1.73)d,观察组下床活动时间短于对照组(t=1.850,P>0.05)。
2.2 关节脱位率 观察组关节脱位率为0.00%(0/49),对照组关节脱位率为12.24%(6/49)。观察组关节脱位率低于对照组(χ2=4.438,P<0.05)。
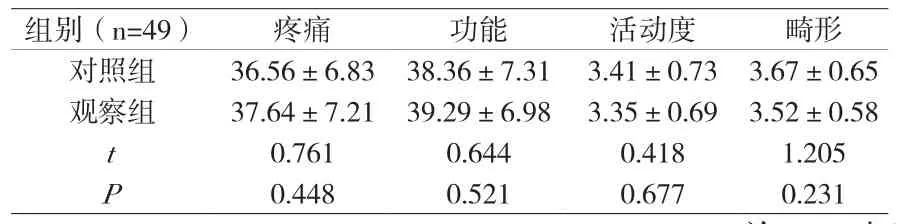
2.3 髋关节功能 观察组髋关节疼痛、功能评分高于对照组(P>0.05),活动度、畸形评分低于对照组(P>0.05)。见附表。
附表 两组髋关节功能比较(±s,分)
附表 两组髋关节功能比较(±s,分)
组别(n=49) 疼痛 功能 活动度 畸形对照组 36.56±6.83 38.36±7.31 3.41±0.73 3.67±0.65观察组 37.64±7.21 39.29±6.98 3.35±0.69 3.52±0.58 t 0.761 0.644 0.418 1.205 P 0.448 0.521 0.677 0.231
3 讨论
全髋关节置换术后预防关节假体脱位、松动是临床护理普遍关注的重点。有研究发现[6],年龄与脱位风险成正相关,80岁以上患者的脱位风险是70~80岁患者的2~3倍,是50~70岁患者的5倍左右。高龄人群各项器官功能衰退,耐受性及抵抗力较差,容易合并多种慢性疾病,因此术后并发症风险较年轻患者更高[7]。加之其恢复力弱,需长期卧床,肌肉更得不到有效锻炼,导致张力下降、协调性变差,关节脱位更易发生。在对照组中,出现关节脱位的患者均在68岁以上,平均年龄(75.36±3.14)岁,由此可见对于高龄患者更需要加强宣教及细心护理。
有研究指出[8],女性患者较男性更易发生关节脱位。本研究对照组7例中,男性2例,女性5例,女性更应提高警惕。术后2~3周是脱位的高发期,本研究中6例脱位患者均在此期间发生,可能与术后关节囊及周围软组织尚未恢复相关,因此术后早期需尤其注意体位摆放。
在本研究中,观察组关节脱位率低于对照组(P<0.05)。说明基于循证理念的“三防三位”干预应用于全髋关节置换术患者可有效预防关节脱位。观察组通过成立专门的干预小组,基于事实查找以往研究资料,总结出具有高可信度的危险因子,更具科学性、适用性。而后期采取相应措施,一一针对防内收、防内旋、防过度屈曲,因而极大提高后期干预的有效性,这是常规护理中所缺乏的。除精确到关节活动的应对措施外,观察组对搬运、翻身、排便体位亦提出具体要求,并且将患者分为高危与非高危区别处理,更加突出了干预的科学性,显示出高度的人文关怀。降低关节脱位率不仅能保障手术效果,减轻患者痛苦、促进恢复,而且高质量的术后护理也能避免护患纠纷,营造良好的住院氛围。
在本研究中,观察组下床活动时间短于对照组,髋关节功能评分总分高于对照组,但差异无统计学意义,猜测这可能与干预措施特性相关。研究中观察组采取的“三防三位”护理方法主要是应对预防关节脱位而制定的,与对照组相比,整体措施除了在关节活动与体位摆放上有所区别外,其余均无明显变化。所以在结果中,两组下床活动时间及髋关节功能差异较小。但就数据而言,观察组整体情况是优于对照组的,若采取大样本调查,这种差异可能会更为明显。在本研究中,观察组在下床活动时间与髋关节功能评分中的微小优越性也能在一定程度上说明“三防三位”干预措施的价值,有待进一步深入研究。
综上所述,基于循证理念的“三防三位”干预应用于全髋关节置换术患者可有效降低其关节脱位率,促进早期下床。

